Algo prestado, algo nuevo: medir el rendimiento hospitalario en el contexto de la atención sanitaria basada en valores
Tras la publicación de «Redefining health care» de Porter y Teisberg en 2006 [1] el concepto de atención sanitaria basada en el valor (VBHC) se ha extendido ampliamente, aunque quizás no se entienda completamente en los círculos de gestión de la atención sanitaria [2].
Un componente central de la teoría es que el objetivo general para la prestación de atención médica debe ser mejorar el valor para los pacientes, con el valor aquí se define como los resultados de salud por dólar gastado [3].
Se argumenta que este objetivo es algo en torno a lo cual todas las partes interesadas podrían unirse. Esto se expresa a menudo en forma de una ecuación (la ecuación del valor), siendo v el valor, o los resultados y c los costos:v=ocv=oc(1)

Cabe señalar que en el marco de VBHC, la intención nunca ha sido calcular realmente esta relación (como veremos a continuación, esto de hecho no es posible porque no estamos tratando con un solo resultado), sirve simplemente como una ilustración del hecho de que podemos aumentar el valor de diferentes maneras : Podemos disminuir los costos manteniendo los mismos resultados y podemos mejorar los resultados mientras mantenemos los costos constantes. Ambos escenarios llevarían a un aumento del valor.
Se ha prestado considerable atención al numerador de la ecuación del valor, es decir, a la medición de los resultados. Un área en particular es el desarrollo de conjuntos de resultados estandarizados en diferentes enfermedades para permitir la comparación entre clínicas u hospitales. Algunos ejemplos recientes incluyen insuficiencia cardíaca, enfermedad renal crónica y embarazo y parto[4,5,6].nota a pie de página1 Los conjuntos de resultados estandarizados contienen tipos muy diferentes de medidas de resultado dentro de un solo conjunto. Los ejemplos de la enfermedad de la arteria coronaria incluyen entre otras cosas mortalidad por todas las causas, readmisión al hospital, procedimientos emprendidos y calidad de vida paciente-divulgada [8]. Se puede observar que los resultados son, por lo tanto, multidimensionales y no vistos como una sola medida de salud que también es explícita en el trabajo teórico [3]. Por lo tanto, una mejor manera de expresar la ecuación de valores puede ser utilizando una notación vectorial donde o es un vector de resultados relevantes para el paciente:
Matemáticamente esto nos daría un vector de valores (v) de interpretaciones muy diferentes dependiendo de los resultados utilizados que probablemente no hace feliz a nadie. Esto nuevamente enfatiza por qué la ecuación de valores es un constructo teórico con fines ilustrativos y no algo que estamos destinados a estimar realmente.
En la práctica, la naturaleza multidimensional de los resultados desafortunadamente hace que tanto determinar si se está produciendo más valor con el tiempo, como cuál de un conjunto de proveedores entrega el valor más alto sea difícil de determinar solo teniendo en cuenta la ecuación de valor. Los resultados de algunos resultados pueden haber mejorado con el tiempo, mientras que otros han empeorado, y algunos proveedores pueden ser mejores en un subconjunto de resultados mientras tienen un rendimiento inferior en un subconjunto diferente. Estas pueden ser preguntas importantes para un pagador de atención médica que desee comparar diferentes proveedores, por ejemplo. Para responder a estas preguntas, necesitamos pasar de la (relativamente) nueva área de la atención de la salud basada en valores, a la antigua y bien establecida área de la investigación de eficiencia y productividad.
Conceptos clave de medición de la eficiencia y la productividad
Para medir qué tan bien le está yendo a alguien en la producción de atención médica, necesitamos algo con lo que compararla, es decir, necesitamos una representación de la tecnología de mejores prácticas para medir el rendimiento. Esta tecnología de mejores prácticas, o frontera, se puede construir a partir de datos sobre entradas que producen productos. Los insumos podrían ser, por ejemplo, el número de horas trabajadas por médicos, enfermeras y otro personal. También podría ser equipo médico, productos farmacéuticos, locales o cualquier otro recurso necesario para producir los productos. Los resultados podrían ser, por ejemplo, el número de pacientes tratados, los procedimientos de cirugía, los años de vida ganados, la calidad de vida y /o cualquier otro procedimiento o resultado médico cuantificable, o de hecho conjuntos de valores estandarizados según se definen en el contexto de VBHC. Además de los insumos y productos, el modelo puede incluir precios de insumos, precios de salida e indicadores de calidad para abordar diferentes aspectos de la eficiencia y la productividad.
La capacidad de una Unidad de Toma de Decisiones (DMU) para producir salidas a partir de entradas se medirá con otras DDU. Las DDU podrían ser, por ejemplo, países, hospitales, unidades de atención especializada, unidades de atención primaria o pacientes. Lo importante para una DMU es que debe tener control de la forma en que produce salidas. Y tiene que haber otras DDU con las que compararlo.
La eficiencia se puede calcular utilizando el análisis envolvente de datos (DEA) basado en funciones de distancia. Las funciones de distancia se utilizan con frecuencia en la producción y la teoría de la utilidad y fueron introducidas independientemente en diferentes formas por Debreu, Koopmans, Malmquist y Shephard[9,10,11,12]. Véase Shephard o Färe para las definiciones y propiedades de las funciones de distancia [13, 14].
Las funciones de distancia pueden estar basadas en la entrada o en la salida. Un enfoque de función de distancia basado en entrada intenta minimizar el uso de entradas dadas las salidas producidas, y un enfoque basado en salidas intenta maximizar las salidas producidas con las entradas dadas. Aquí la función de distancia se ejemplifica utilizando un enfoque basado en entrada para demostrar cómo se podría medir el rendimiento de una DMU.
La función de distancia tiene muchas características atractivas, como por ejemplo, ser capaz de manejar simultáneamente muchas entradas que producen muchas salidas. No es necesario asumir una forma funcional específica y es independiente de la unidad de medida que permite mantener tanto las entradas como las salidas en sus unidades naturales de medida. Cambiar la unidad de medida de, por ejemplo, horas a días no tendrá ningún efecto en el resultado calculado. No tener que convertir la unidad de medida en una sola unidad monetaria, como por ejemplo al calcular la relación coste-eficacia incremental, es una gran ventaja en el sector sanitario europeo, donde los precios de mercado a menudo son inexistentes. También es atractivo desde un punto de vista práctico dentro del contexto de VBHC: Fundamental para la teoría de VBHC es que para medir el valor necesitamos capturar todos los costos que tienen impacto en los resultados. Esto significa que tenemos que medir los costes de toda la cadena de valor de la prestación de cuidados. Esto es posible, por ejemplo, a través de la gestión de costes basada en la actividad basada en el tiempo, pero puede requerir un esfuerzo significativo incluso si toda la cadena de atención se encuentra en un solo centro [15]. Medir los recursos independientemente de su valoración puede hacer que esta sea una tarea más precisa y menos engorrosa.
Aún así, no hay nada que impida tener entradas, o salidas, en unidades monetarias, pero si los precios están disponibles, a menudo es preferible mantener las cantidades de entrada y salida en sus unidades originales y agregar los precios correspondientes como variables separadas. Esto permitirá el cálculo de la eficiencia de asignación además de la eficiencia técnica.
La medida de eficiencia técnica (TE) basada en la entrada de Farrell, es el recíproco de la función de distancia de entrada y se ilustra en la Fig. 1 [16]. La figura muestra el concepto de medición de eficiencia radial utilizando dos entradas \(\left({x}_{1},{x}_{2}\right)\) que producen un vector de salida dado \(\left(y={y}_{1},\dots ,{y}_{M}\right)\) con una estimación de tecnología lineal por partes. La entrada \({x}_{1}\) podría ser, por ejemplo, el número de horas trabajadas por los médicos, y \({x}_{2}\) el número de horas trabajadas por los enfermeros. La frontera del conjunto de entrada \(L\left(y\right)\) está limitada por el isocuenta \(I-\acute{I}\) y construida por, por ejemplo, hospital (DMU) a y hospital b. Se dice que estos dos hospitales son técnicamente eficientes, ya que están en la frontera con una puntuación de eficiencia de uno. Están en la frontera ya que utilizan los ios menos insumos posibles para producir las mismas salidas. Lo hacen con una mezcla diferente de insumos (horas de médico y horas de enfermería), pero no hay otro hospital que haga esto de manera más eficiente técnicamente.

El hospital c, por otro lado, se encuentra dentro del conjunto de entrada \(L\left(y\right)\) y es menos eficiente en la producción de las salidas que los hospitales a y b. El grado de eficiencia técnica del hospital c se mide como la desviación de la frontera correspondiente a \(L\left(y\right)\) como la relación 0ĉ/0c, donde el punto ĉ representa un hospital hipotético formado por una combinación convexa de los hospitales reales a y b.
Cada hospital recibe una puntuación de eficiencia técnica entre cero y uno, donde una puntuación de uno indica que este hospital está produciendo técnicamente eficiente en comparación con los otros hospitales de la muestra.
Una puntuación por debajo de uno indica ineficiencia y la magnitud de la puntuación proporciona el grado de ineficiencia.
Si los precios de los insumos están disponibles, como se ilustra en la línea de precios Ṕ–P (que representa el costo mínimo) en la Fig. 1,la eficiencia de asignación (AE) podría calcularse además de la eficiencia técnica. La eficiencia de la asignación basada en entradas se mide como la relación 0ć/0ĉ y mide hasta qué punto el hospital c utiliza una combinación de insumos que minimiza los costos para producir los productos. Al igual que con la puntuación de eficiencia técnica basada en la entrada, la medida está limitada entre cero y uno, donde una puntuación de uno indica una observación eficiente.
La distancia 0ć/0c en la Fig. 1 representa la eficiencia general (OE) basada en la entrada e iguala la relación entre el costo mínimo, \({C}^{*}\), y el costo real observado, \(px={p}_{1}{x}_{1},\dots ,{p}_{N}{x}_{N}\). La eficiencia general se puede calcular como el producto de las puntuaciones de eficiencia técnica y de asignación, es decir, \(OE=TE\bullet AE\). La medida está limitada entre cero y uno y un uso rentable de los insumos produce una puntuación de uno.
La programación lineal (LP) se puede utilizar para construir la frontera de la tecnología lineal por partes y para calcular las puntuaciones de eficiencia en relación con esta tecnología. Como se mencionó anteriormente, el resultado incluye una puntuación de eficiencia entre cero y uno para cada DMU, donde una puntuación de uno indica una DMU eficiente, y una puntuación por debajo de uno una ineficiente. Dado que el grado de ineficiencia se mide radialmente, significa que una puntuación de eficiencia técnica de, por ejemplo, 0,8 para el hospital c en la Figura 1,se interpreta como un 80% eficiente y si el hospital c produjera, así como sus pares eficientes, podría reducir su uso de insumos en un 20% sin ninguna reducción de las salidas producidas.
Además de producir de una manera técnicamente ineficiente, el hospital c está produciendo de una manera ineficiente en la asignación, ya que está utilizando una mezcla de insumos demasiado grande \({\raise0.7ex\hbox{${x_{1} }$} \!\mathord{\left/ {\vphantom {{x_{1} } {x_{2} }}}\right.\kern-\nulldelimiterspace} \!\lower0.7ex\hbox{${x_{2} }$}}\) dados los precios de entrada observados ilustrados por Ṕ–P. Al pasar a la misma combinación de insumos que el hospital b, el hospital c eliminaría su ineficiencia de asignación. Vinculando esto de nuevo al razonamiento dentro de VBHC, ahora tenemos una forma sencilla de clasificar las DDU en función del valor generado: una puntuación de eficiencia más alta indica un mayor valor generado.
¿Qué pasa con los cambios a lo largo del tiempo entonces?
Las medidas de eficiencia discutidas hasta ahora, todas se ocupan de datos transversales de un período de tiempo. En contraste, la medición de la productividad es una medida de varios períodos utilizada para medir el cambio en la productividad de un período a otro y puede medirse mediante un índice de productividad de Malmquist [11]. Además, siguiendo A Färe et al., el índice de productividad de Malmquist basado en insumos puede descomponerse en un componente de cambio de eficiencia y un componente de cambio tecnológico [17].
Es decir, el índice permite medir cómo cambia la eficiencia de la producción a lo largo del tiempo, así como cómo cambia la tecnología (frontera) con el tiempo, véase la Figura 2 para una ilustración con un enfoque de medición de la productividad de Malmquist basado en insumos.
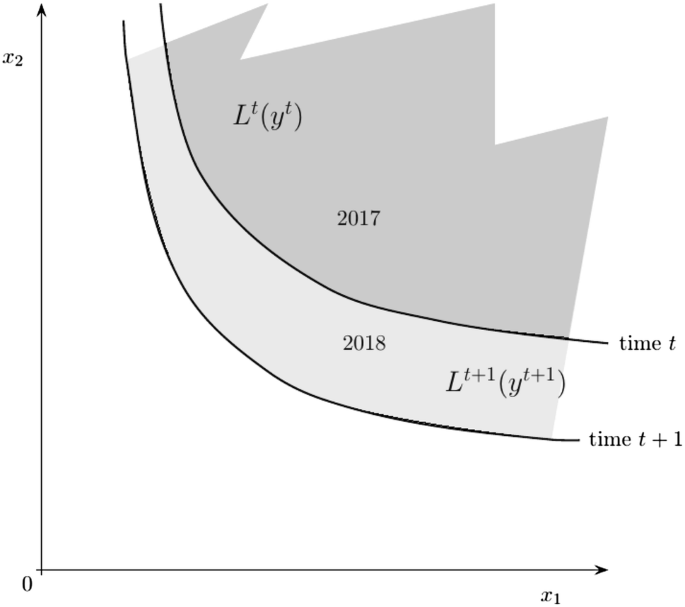
El cambio de tecnología (frontera) se ilustra con un frente en el tiempo t (generado con datos de entrada x1 y x2, y los datos de salida y de 2017), y un frente correspondiente en el tiempo t + 1 generado con datos de 2018).
El cambio en la tecnología (lo que es posible) se muestra como la diferencia entre las dos fronteras, y en este ejemplo se puede ver que hay una mejora en la tecnología (el desplazamiento de frontera hacia adentro) para que los mismos niveles de producción producidos en 2017 se puedan producir con menos uso de recursos en 2018.
El segundo componente del índice, el posible cambio en la eficiencia entre 2017 y 2018, no se ilustra en la Figura 2, pero se incluye en todos los índices de productividad de Malmquist, véase Färe et al. para una exposición exhaustiva de las características del índice [17].
Observaciones finales
En las secciones anteriores hemos argumentado a favor del uso de funciones de distancia y el índice de productividad de Malmquist para responder preguntas sobre el valor (en la terminología utilizada en VBHC) al comparar diferentes proveedores de atención médica. Una característica clave es que este enfoque es independiente de la unidad de medida. Por lo tanto, el hecho de que en cualquier conjunto de resultados tengamos varias medidas de resultado potencialmente muy diferentes no constituye un problema. Otra característica atractiva es que no es necesaria una ponderación explícita de los resultados: podemos ser agnósticos en cuanto a su importancia relativa. La misma independencia de la unidad de medida que se aplica a los productos también se aplica a los insumos, lo que significa que, en ausencia de estimaciones confiables de los costos, es posible utilizar medidas primarias de las cantidades de recursos en su lugar, con la importante advertencia de que estos deben medirse de manera consistente. Por lo tanto, este enfoque alivia algunos de los problemas que se plantean al tratar de medir los costos al permitir confiar en mediciones más fáciles de alcanzar de las cantidades de recursos.
Visto de esta manera, resulta que el concepto de valor se corresponde bien con los conceptos tradicionales de eficiencia y productividad
Hay dos rasgos distintivos que podrían diferenciar un análisis arraigado en la teoría de la atención sanitaria basada en el valor del análisis de eficiencia tradicional.
En primer lugar, es muy explícito en los fundamentos teóricos de la atención sanitaria basada en valores que los resultados de interés deben ser relevantes para el paciente. En reflejo de esto, siempre ha habido un papel para la voz del paciente en el desarrollo de conjuntos de resultados estandarizados en este contexto.
En segundo lugar, para maximizar el valor es necesario que toda la cadena de valor de la prestación de atención se capture cuando se estiman los costos.
El análisis tradicional de la eficiencia y la productividad es, por lo tanto, un concepto más amplio, para el que los análisis también vinculados a VBHC constituirían un subconjunto. Esperemos que esta combinación de las dos tradiciones pueda ayudar a informar la discusión futura sobre el valor cuando se ponga en práctica.