En nuestra institución SSC empezamos a aplicar la metodología Lean management desde el 2011, revisamos muchas mejoras con los procesos para responder al objetivo estratégico de justificar la integración vertical entre financiador y prestador, entre obra social y sanatorio, utilizamos todas las técnicas, cambiamos la forma de pensar, construimos una identidad compartida y movilizamos la organización con el liderazgo de la residencia en gestión de servicios de salud. Es sustancial reconocerla, la tarea emprendida es una interminable, siempre, se puede mejorar, hay algo que hacer para evitar un desperdicio en los procesos, en el gemba, en agudizar los ojos kaizen, en modificar el lay out de algunas relaciones organizativas de los espacios, en mejorar los tiempos, evitar esperas innecesarias, en facilitar la tarea de los trabajadores con la entrega en domicilio de los insumos, en organizar los dispositivos Kanban, en seguridad de pacientes, en mejorar la logística de los proveedores internos. Por ello queremos difundir esta metodología como lo hicimos cuando publicamos el libro innovación hospitalaria en el 2012. Coloco en este posteo un artículo publicado este año 2022 y que es muy interesante la descripción del proceso de implementación en Polonia.

Implementation of Lean Management in a Multi-Specialist Hospital in Poland and the Analysis of Waste
Introducción
Lean Management (LM) se aplicó en el sector de la salud a principios del siglo XXI. El objetivo principal de utilizar herramientas de Lean Management en este sector era mejorar la calidad de los servicios prestados a los pacientes, acortar la estancia hospitalaria y minimizar la frecuencia de errores médicos. Por lo tanto, se ha vuelto necesario implementar soluciones que mejoren la eficiencia, reduzcan costos e involucren a los empleados para introducir un enfoque innovador en la organización [ 1 ].El concepto de Lean Management fue desarrollado e implementado en Toyota después de la Segunda Guerra Mundial. Las soluciones allí introducidas permitieron mejorar la productividad, la calidad y la eficiencia [ 2 ]. M. Graban definió un sistema lean como “un conjunto de herramientas y un sistema de gestión, un método de mejora continua y participación de los empleados, una forma de resolver problemas que son relevantes para los líderes y todos los niveles de la organización” [ 3 ]. El objetivo general de Lean Management es lograr el costo más bajo, manteniendo la más alta calidad y en el menor tiempo posible [ 4]. La tarea principal de LM es «reducir» la organización de procedimientos, actividades e ineficiencias innecesarias mediante la eliminación de desperdicios (jap. Muda). Se supone que la identificación de los desechos y su posterior eliminación mejora los procesos que ocurren en la organización al tiempo que garantiza una alta calidad de los productos o servicios fabricados. Un elemento importante del concepto es el supuesto de mejora continua (kaizen), que se refiere al trabajo continuo para mejorar todos los elementos del proceso [ 5 , 6 ].
Las primeras menciones de soluciones Lean Management utilizadas en unidades de salud se pueden encontrar en publicaciones de 1995 [ 7 ] y 1996 [ 8 ]. Sin embargo, estas no eran actividades estructuradas, sino meras descripciones del uso de métodos individuales (p. ej., justo a tiempo). Las implementaciones piloto en hospitales de EE. UU. y Gran Bretaña (en 2000 y 2002, respectivamente) [ 9 ] tenían como objetivo mejorar el flujo de pacientes y generaron observaciones positivas tanto en áreas médicas como no médicas [ 10 ]. Las más conocidas son las implementaciones en Virginia Mason Medical Center en Seattle, Flinders en Australia y Royal Bolton NHS Foundation Trust en Farnworth (Reino Unido) [ 11 ].
Los principios clave de Lean Management se relacionan principalmente con dos elementos: los valores y la búsqueda de la excelencia (eliminando el desperdicio). El valor se entiende tanto en relación con la organización como con el cliente (paciente) [ 12 ]. Todas las actividades realizadas en las empresas deben tener como objetivo la generación de valor [ 13 ]. El desperdicio, por otro lado, es cualquier acción o parte de un proceso que no crea valor.
Hay siete tipos de residuos en LM: transporte, inventario, movimiento, espera, sobreproducción, procesamiento excesivo y defectos [ 14 ]. A los que tenemos que agregar no escuchar a los que se desempeñan en el proceso y la culpa. En el sector sanitario, estos son muy visibles, por ejemplo, en forma de movimiento excesivo de pacientes y personal, retrasos en los partos o gestión ineficaz de los recursos [ 15 ].La implementación de proyectos de Lean Management en salud se enfrenta a una serie de barreras. Los principales obstáculos son las barreras humanas causadas por la reticencia de los empleados de las unidades de salud y la falta de fe en la posibilidad de aplicar soluciones [ 16 ] que han demostrado ser exitosas en la producción [ 17 ]. Sin embargo, implementar el pensamiento Lean en una empresa requiere comprender los principios básicos de Lean Management y adaptarlos a la especificidad de una unidad dada, con especial énfasis en la diversidad de departamentos [ 9 , 18 ]. Expertos calificados [ 19], que tienen un amplio conocimiento de la implementación de Lean Management y están ansiosos por conocer el hospital y familiarizarse con su estructura, cultura organizacional, los procesos internos y el personal son de vital importancia [ 20 ]. Existe una visión en la literatura de que LM puede ser utilizado en cualquier proceso en una unidad de salud, trayendo beneficios medibles, como la reducción de inventarios, acortando la duración de las actividades y procesos, mejorando la calidad de los servicios y aumentando la satisfacción de ambos pacientes. y empleados [ 15 , 21 ].Actualmente, las soluciones Lean Management se están utilizando por primera vez en hospitales y clínicas ambulatorias de Polonia. Un proyecto importante en el sistema de salud polaco es el proyecto del Centro Nacional de Investigación y Desarrollo, llevado a cabo por la Sociedad Polaca de Economía de la Salud y sus socios, cuyo objetivo es desarrollar estándares nacionales para el Mapeo del Flujo de Valor (VSM ) que se puede utilizar en diversas entidades médicas que se ocupan del tratamiento de pacientes con accidente cerebrovascular [ 22 ]. Sin embargo, estas implementaciones aún son pocas y solo unidades individuales muestran interés en los nuevos métodos [ 5]. Las razones por las que los hospitales polacos utilizan soluciones de la industria manufacturera son los crecientes costos operativos, el envejecimiento del personal médico y el constante deterioro de la situación de la atención médica. En el informe Euro Health Consumer Index, en 2018, Polonia ocupó el puesto 32 entre 35 países de Europa, logrando uno de los peores resultados en todas las áreas, especialmente en términos de derechos de los pacientes, información, disponibilidad y variedad y alcance de las operaciones [ 23]. Los datos de la Oficina Central de Estadística muestran, en 2019, la tendencia de cambios negativos persistentes en la estructura de edad de los trabajadores médicos. El mayor incremento en el número de personas autorizadas para ejercer la profesión médica se registró en el grupo de mayor edad, de 65 años y más. En 2019, la proporción de médicos de este grupo entre todos los médicos y dentistas fue del 24,5 %. Además, no se observaron cambios en el grupo de edad de 35 a 44 años. En 2017-2019, el tamaño de este grupo se mantuvo igual, con el nivel más bajo entre todos los demás grupos (la participación de este grupo entre todos los médicos fue del 14,6%). También persisten tendencias similares entre el personal de enfermería. En 2019, el mayor número de enfermeras estaba en el grupo de edad de 45 a 54 años: 99 000, mientras que el grupo menos numeroso eran las enfermeras menores de 35 años. En el grupo de 35 a 44 años de edad, desde hace 8 años se observa una disminución constante en el número de personas, con un aumento anual constante en el grupo de 65 años y más. Esta tendencia confirma el envejecimiento del personal médico en Polonia, lo que se está convirtiendo en un gran desafío para los directores de hospitales [24 ].
En la Figura 1 se presenta una distribución del personal médico y de enfermería en grupos de edad individuales .
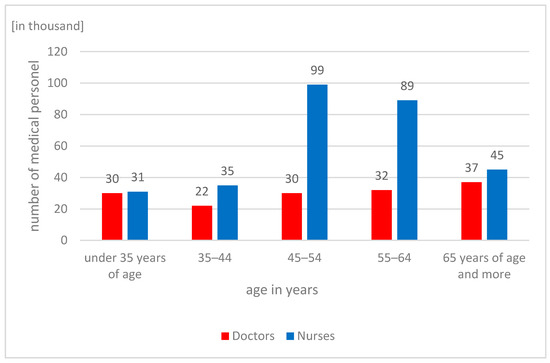
Figura 1. Personal médico y de enfermería dividido por grupos de edad. Estado para 2019. Fuente: Elaboración propia en base a datos de la Oficina Central de Estadística.Los análisis estadísticos de la Oficina Central de Estadística también muestran ligeros cambios en el aumento de médicos especialistas en Polonia por cada diez mil personas. En comparación con los datos de 2019 y 2010, el número de personal médico solo aumentó ligeramente en las áreas de radiodiagnóstico, psiquiatría, anestesiología y cuidados intensivos, medicina familiar, cirugía y cardiología. En las demás especialidades analizadas por la Oficina Central de Estadística, este número se mantuvo en el mismo nivel, mientras que disminuyó en el área de medicina interna [ 24 ].Polonia es el país con la última posición en la Unión Europea en cuanto al número de médicos y enfermeras por cada mil habitantes, como lo demuestran los datos presentados por la OCDE y presentados en la
Figura 2 .
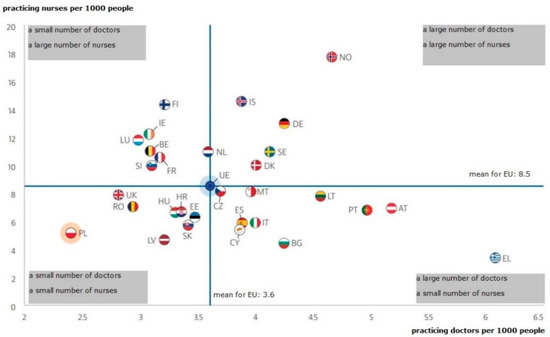
Figura 2. Número de médicos y enfermeras por cada mil habitantes en los distintos países de la UE. Nota: para Portugal y Grecia, los datos se refieren a todos los médicos con licencia, lo que da como resultado una sobreestimación significativa del número de médicos en ejercicio (p. ej., alrededor del 30 % para Portugal). Para Austria y Grecia, el número de enfermeras está subestimado ya que solo incluye enfermeras que trabajan en hospitales. Fuente: OCDE/Observatorio Europeo de Sistemas y Políticas de Salud (2019), Polonia: Country Health Profile 2019, State of Health in the EU, OECD Publishing, París/Observatorio Europeo de Sistemas y Políticas de Salud, Bruselas.Una situación de dotación de personal tan difícil en los hospitales polacos implica la necesidad de mejorar la eficiencia de los procesos, su mejora y la eliminación de actividades innecesarias [ 20 ]. Además, las unidades del sector salud operan en condiciones de constante aumento de la demanda de servicios médicos; esto se debe especialmente a una mayor concienciación de los pacientes y al envejecimiento de la sociedad [ 25 ]. Crecen las necesidades de los pacientes y, por lo tanto, la necesidad de brindarles satisfacción con el tratamiento y los servicios [ 26 ].El objetivo de este artículo es presentar la aplicación del concepto LM en un hospital de Polonia como herramienta para la identificación y análisis de residuos y su impacto en el proceso de organización de la prestación de servicios médicos en el ejemplo de mejoras en el proceso. de ingreso del paciente.
2. Materiales y métodos
2.1. Descripción general de los antecedentes del proyecto
En 2019 se ha llevado a cabo un proyecto de identificación de mermas mediante herramientas de Lean Management. El proyecto se implementó en el Hospital Especializado Provincial J. Gromkowski en Wroclaw.
En la Figura 3 se muestran las etapas posteriores del proyecto .
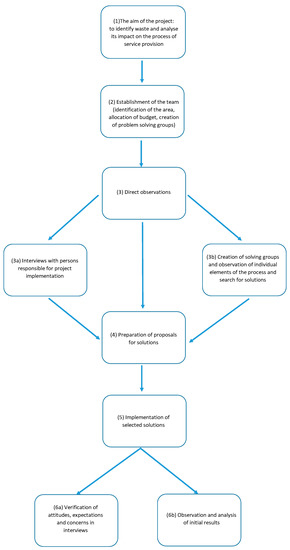
Figura 3. Esquema del proceso de implementación del proyecto de investigación. Fuente: Estudio propio.El proyecto comenzó el 1 de julio de 2019 y duró hasta el 31 de diciembre de 2019. El primer paso fue establecer el objetivo del proyecto a nivel de gestión (1), seguido del nombramiento de un equipo (2). El equipo estuvo integrado por: Subdirector de Finanzas, Jefes de Departamento y Jefes de Área del Departamento de Medicina Interna y Departamento de Gastroenterología, Gerente del Departamento de Organización y Supervisión, Jefe del Departamento de Gestión de Recursos Humanos y expertos externos. La tarea del equipo era preparar el presupuesto del proyecto, obtener fondos externos para su implementación, preparar y organizar cursos de capacitación para empleados, establecer el cronograma del proyecto y luego supervisar su implementación. El equipo también identificó el área que fue designada para participar en el proyecto. Estos incluyeron dos salas de medicina interna, una sala de gastroenterología, y una sala de admisión y laboratorio. Los departamentos contaban con un total de 137 camas hospitalarias. Un total de 6162 pacientes fueron admitidos en los departamentos en 2019. Los ingresos de los departamentos ascendieron a un total de EUR 5 334 031 (PLN 24 472 532,00), mientras que los costos ascendieron a EUR 6 182 530 (PLN 28 365 447,00), lo que significa la pérdida de EUR 848 499 (PLN 3,892,913.00) en un año. En 2017 y 2018, la pérdida ascendió a EUR 841 982 (PLN 3 863 015,00) y EUR 829 905 (PLN 3 807 604,00), respectivamente. El deterioro sistemático de la situación financiera de las unidades y la creciente presión para aumentar la eficacia del tratamiento fueron las razones directas por las que la dirección del hospital tomó medidas para realizar cambios en la organización del trabajo. Sin embargo,En las etapas posteriores, se realizaron observaciones directas (3), se realizaron entrevistas con los gerentes responsables de la implementación del proyecto (3a) y se formaron grupos de trabajo (denominados grupos de resolución). A estos grupos se designaron empleados de las unidades donde se implementó el proyecto, y ellos, a través de su participación en su implementación, se convirtieron en líderes de etapas particulares (3b). Esto fue seguido por reuniones en grupos de trabajo. Su tarea consistía en identificar las áreas de mejora más importantes, que luego se transmitían a los miembros del equipo central. Su tarea fue entonces verificar los problemas reportados dentro de los grupos de resolución y las soluciones propuestas (4).El siguiente paso fue una implementación formal de soluciones: cambiar la documentación interna, cambiar la estructura organizacional, incluir fondos en el presupuesto para la implementación de nuevas ideas y hacer cambios en los planes de compra o inversión (5).La etapa final fue verificar las actitudes de los gerentes responsables del proyecto, en qué medida se cumplieron sus expectativas e inquietudes (6a), y observar y analizar los resultados iniciales de las soluciones implementadas (6b).El presupuesto del proyecto fue de 50 130 EUR (230 00,00 PLN). Como parte del presupuesto del proyecto, el hospital financió el trabajo de consultores de una empresa externa y el trabajo de los empleados del hospital.
2.2. Características de las Herramientas LM Utilizadas en el Proyecto
Los principios de Lean Management involucran cinco áreas principales, y el proyecto utiliza cuatro de ellas directamente relacionadas con el proceso:
- Identificar el valor que genera cada proceso para el cliente (externo o interno). Desde la perspectiva del paciente, esto está relacionado con el proceso de ingreso y todo el tratamiento. Lean se refiere a la necesidad de diseñar el diagrama de manera que optimice y elimine movimientos y actividades innecesarias.
- Mapear el flujo de valor de cada servicio, lo que permite capturar lugares que no aportan valor y generan residuos.
- Mejorar el flujo, donde es necesario eliminar las barreras que dificultan o retrasan el proceso.
- Esfuerzo por la perfección (kaizen japonés) [ 15 ].
La quinta área, el sistema pull, se refiere al momento de la entrega del producto de servicio al cliente [ 27 ]. La entrega debe tener lugar cuando existe la necesidad de un determinado producto o servicio [ 28 ]. Esta área no se cubrió ya que el proyecto no incluía la gestión de inventario ni la verificación del momento de la prestación del servicio de acuerdo con las necesidades del paciente [ 29 ]. Sin embargo, los principios del sistema pull relacionados con la reposición de recursos después de su uso se han utilizado en la implementación de la documentación electrónica.De acuerdo con los principios de Lean Management, el trabajo en el proyecto se llevó a cabo en un lugar donde se creó el valor (japonés: gemba walk). Las observaciones comenzaron en el lugar donde el paciente tenía contacto directo con el hospital, es decir, en la sala de ingreso. La literatura encuentra la opinión de que ingresar a gemba y la observación directa del proceso permiten el mejor análisis del flujo de flujo de valor [ 12 ]. Según J. Womack [ 27], esto trae beneficios medibles.
Trabajar en el lugar donde se produce el servicio El gemba operativo permite a los gerentes cambiar la perspectiva y ver el proceso exactamente donde ocurre. Mejora la eficiencia del proceso y el coaching de los jefes de línea. La comunicación, que es uno de los elementos básicos de la implementación efectiva de las herramientas de Lean Management, es un determinante importante de la efectividad del proyecto [ 18].
La primera parte del proyecto implicó un análisis detallado del proceso de admisión de un paciente al hospital, que es una actividad muy importante y uno de los principales procesos en la unidad. Para ello, los formadores pasaron 14 días en todas las unidades organizativas responsables de su implementación, es decir, sala de admisión y departamentos, participaron en reuniones de los equipos que trabajan en los departamentos, observaron la preparación de la documentación y ordenaron los exámenes, y analizaron los métodos de comunicación intrahospitalaria. Su tarea principal fue preparar un mapa de todo el proceso, junto con un informe sobre los problemas/desperdicios identificados. Gracias al uso del método 5 Por qué (repetir las preguntas comenzando con la palabra “por qué” hasta descubrir la causa raíz del problema) [ 9], en la primera etapa del proyecto, no solo hicieron observaciones de las actividades realizadas por el personal, sino que también hicieron preguntas para especificar los elementos del proceso, comprender su significado o, en una etapa temprana, identificar problemas y amenazas
Posteriormente, en los departamentos, se verificaron las actividades realizadas en los puestos individuales a través del proceso de observaciones directas. La información se obtuvo de las personas directamente involucradas en tareas particulares en puestos individuales. Entrevistas centradas en las posibilidades de mejora del trabajo. Los capacitadores trabajaron directamente con el personal de los departamentos correspondientes y registraron las actividades realizadas por médicos, enfermeras y personal administrativo. Los elementos de un proceso dado se anotaron en la tarjeta de medición del tiempo de ciclo y luego las notas se usaron para describir todo el proceso junto con las características de los problemas y déficits identificados o informados.El trabajo conjunto dio como resultado la creación de un mapa de flujo de valor: un diagrama del proceso de admisión y tratamiento de pacientes. El mapeo es una herramienta que permite el reconocimiento y la presentación visual de elementos individuales del proceso para optimizarlo, mejorar la eficiencia, eliminar problemas y mejorar el flujo de valor [ 30 ]. Por lo tanto, el proyecto inventaría las actividades básicas que realiza el personal médico y administrativo en el proceso de ingreso de un paciente al hospital y su traslado a un departamento. Luego, se monitorearon cuidadosamente las etapas del proceso para identificar los desperdicios.En el proceso de identificación de residuos, los grupos de resolución de trabajo utilizaron informes A3 ( archivo complementario S1 ). Consistían en los siguientes elementos:
- Definición del problema;
- Determinación del estado actual (junto con una descripción de los problemas más importantes y su dimensionamiento);
- Definición de la meta (y los principales indicadores de su implementación);
- Análisis de las causas y pasos necesarios para alcanzar el estado objetivo;
- Definir medidas de remediación, que permitan la implementación de las próximas etapas del proyecto;
- Creación del plan de trabajo: responsables, tareas, cronograma.
2.3. Principales Hallazgos de los Grupos de Trabajo del Proyecto
2.3.1. Análisis del flujo de pacientes, alcance y método de recopilación y procesamiento de datos
El primer problema identificado en la sala de admisión fue el tráfico excesivo de pacientes y personal de urgencias. Por lo tanto, se analizaron y mapearon los procesos relacionados con el ingreso de un paciente a la sala de admisión, el traslado a la planta y el alta. El mapa de flujo de valor resultante se muestra en la
Figura 4 .
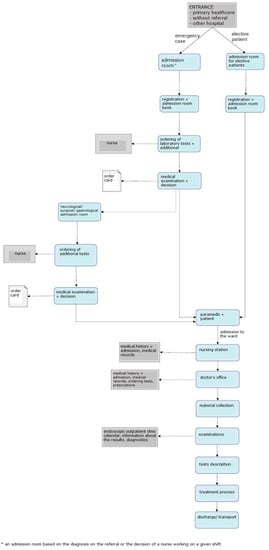
Figura 4. Diagrama que muestra el proceso de ingreso y tratamiento de un paciente antes de la introducción de LM. Fuente: Estudio propio.La unidad no cuenta con Servicio de Urgencias Hospitalarias (SUH); hay salas de admisión que atienden a los pacientes según el tipo de enfermedad. Hay seis salas separadas estructuralmente: sala de admisión de medicina interna, gastroenterológica, quirúrgica, neurológica e infecciosa, así como una sala de admisión para niños. Hay cinco salas de admisión en el edificio para pacientes adultos, cuatro de ellas en la misma ubicación, es decir, el edificio A/A1. Dentro de cada una de las salas de admisión, hay una sala separada que registra a los pacientes para procedimientos electivos. Antes del inicio del proyecto, los pacientes electivos se registraban en días y horarios estrictamente definidos. El resto de los pacientes, que acudieron con derivación y fueron trasladados en ambulancia, o aquellos cuyo estado de salud requería asistencia médica inmediata, fueron dirigidos por un empleado del punto de información a la sala correspondiente donde se prestó asistencia médica. Si el paciente tenía una derivación, se lo remitía a la sala de admisión adecuada según el diagnóstico. En una situación en la que el paciente no tenía un documento apropiado, era derivado por un trabajador del servicio a una sala de internación de medicina interna u otro, si el paciente deseaba ser atendido por un médico de una especialidad específica. A menudo, mientras esperaba en el pasillo la llegada del médico, el paciente, inicialmente preguntado por la enfermera sobre las dolencias, era redirigido a otra área en la sala de admisión. Allí seguía esperando a un médico que, tras realizar la anamnesis y la exploración inicial, pudiera decidir trasladar al paciente a un médico de otra especialidad (en base al diagnóstico inicial). Hubo situaciones en que el paciente caminaba/era transportado dentro de la sala de admisión de un área a otra; cada médico subsiguiente volvió a examinar al paciente y tomó una decisión independiente sobre el tratamiento posterior. Esto provocó un caos importante y prolongó innecesariamente la estancia del paciente en la sala de admisión. Tal situación fue favorecida por la disposición de las habitaciones, que en el cuerpo médico fortaleció el sentimiento de trabajar para la sala de ingreso del departamento y no la idea de atención integral del paciente. El paciente, por el contrario, se vio obligado a visitar las salas posteriores, e incluso esperar en varias colas diferentes para ser admitido por el médico correspondiente, y luego al hospital. El diagrama de las habitaciones se muestra en cada médico subsiguiente volvió a examinar al paciente y tomó una decisión independiente sobre el tratamiento posterior. Esto provocó un caos importante y prolongó innecesariamente la estancia del paciente en la sala de admisión. Tal situación fue favorecida por la disposición de las habitaciones, que en el cuerpo médico fortaleció el sentimiento de trabajar para la sala de ingreso del departamento y no la idea de atención integral del paciente. El paciente, por el contrario, se vio obligado a visitar las salas posteriores, e incluso esperar en varias colas diferentes para ser admitido por el médico correspondiente, y luego al hospital. El diagrama de las habitaciones se muestra en cada médico subsiguiente volvió a examinar al paciente y tomó una decisión independiente sobre el tratamiento posterior. Esto provocó un caos importante y prolongó innecesariamente la estancia del paciente en la sala de admisión. Tal situación fue favorecida por la disposición de las habitaciones, que en el cuerpo médico fortaleció el sentimiento de trabajar para la sala de ingreso del departamento y no la idea de atención integral del paciente. El paciente, por el contrario, se vio obligado a visitar las salas posteriores, e incluso esperar en varias colas diferentes para ser admitido por el médico correspondiente, y luego al hospital. El diagrama de las habitaciones se muestra en Tal situación fue favorecida por la disposición de las habitaciones, que en el cuerpo médico fortaleció el sentimiento de trabajar para la sala de ingreso del departamento y no la idea de atención integral del paciente. El paciente, por el contrario, se vio obligado a visitar las salas posteriores, e incluso esperar en varias colas diferentes para ser admitido por el médico correspondiente, y luego al hospital. El diagrama de las habitaciones se muestra en Tal situación fue favorecida por la disposición de las habitaciones, que en el cuerpo médico fortaleció el sentimiento de trabajar para la sala de ingreso del departamento y no la idea de atención integral del paciente. El paciente, por el contrario, se vio obligado a visitar las salas posteriores, e incluso esperar en varias colas diferentes para ser admitido por el médico correspondiente, y luego al hospital. El diagrama de las habitaciones se muestra en
Figura 5 .
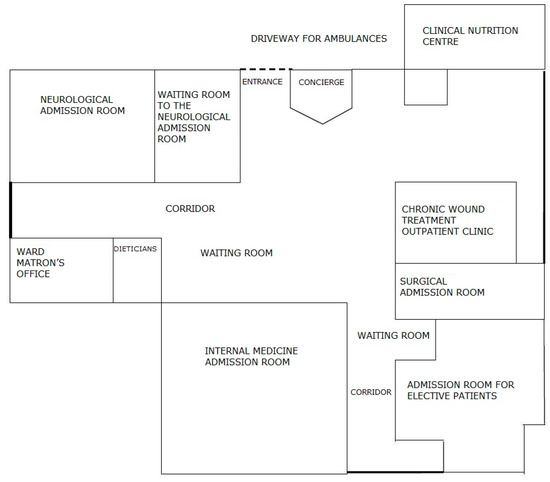
Figura 5. El diagrama que muestra los lugares en la sala de admisión antes de que se realizaran los cambios. Fuente: estudio propio.Luego de ingresar al paciente en la sala de ingreso correspondiente, la enfermera ingresó todos los datos necesarios en el sistema informático y lo registró en el libro de ingreso (realizó un ingreso manual) y llamó al médico de turno, quien, luego de examinar al paciente, tomó una decisión sobre las pruebas necesarias. Los exámenes en el sistema fueron ordenados por una enfermera que también recolectó material para exámenes. El paciente esperó los resultados, que fueron enviados por correo neumático desde el laboratorio del hospital. Después de recibir los resultados de la prueba, el médico examinó al paciente una vez más y tomó la decisión de admitir o no al paciente en la sala. Cualquier paciente que fue derivado a la sala del hospital fue transportado a la habitación correspondiente bajo el cuidado de un paramédico. En el departamento, el registro en el sistema fue realizado nuevamente por una enfermera. Los datos básicos del paciente, ingresados al sistema en la sala de admisión, también aparecían en la sala. Sin embargo, fue necesario volver a completar la documentación en papel. Se ordenaron más pruebas. Cada uno de los departamentos y la sala de admisión utilizaban diferentes plantillas de tarjetas de pedido, lo que generaba errores frecuentes al completarlas y la necesidad de completarlas nuevamente. Con mucha frecuencia, solo en la sala se descubrió que la documentación recopilada en la sala de admisión carecía de información clave, por ejemplo, el número de teléfono del familiar más cercano y el número de teléfono del paciente. Mantener los registros médicos del paciente también fue significativamente difícil porque la mayor parte de la documentación se mantuvo en una versión en papel. El hospital ya disponía de un sistema informático para la introducción de la documentación electrónica,Después del tratamiento, el paciente fue dado de alta a su domicilio por el médico tratante. En planta esperó la llegada de su familia, salió del hospital por su cuenta o esperó la llegada del transporte ordenado por el hospital.
2.3.2. Conclusiones realizadas durante las entrevistas
Como parte del proyecto, se realizaron entrevistas estandarizadas con personas seleccionadas de la junta directiva del hospital y gerentes de nivel medio que trabajan en los departamentos que participan en el proyecto. Se entrevistó a las siguientes personas: Subdirector de Tratamiento, Jefe del Departamento de Medicina Interna, Jefe de Sala del Departamento de Gastroenterología y Subdirector de Finanzas. Los entrevistados fueron seleccionados a propósito. Ellos fueron los responsables directos de llevar a cabo el proyecto en el hospital: temas médicos—Subdirector de Tratamiento, costos—Subdirector de Finanzas, personal médico—Jefe del Departamento de Medicina Interna VI y personal de enfermería—Jefa de sala del Departamento VII de Gastroenterología . Los encuestados pertenecían al personal directivo del Hospital. Se trata de un grupo de personas con una dilatada experiencia en el sector sanitario (desde 15 años, en el caso del Subdirector Financiero, hasta más de 20 años de experiencia directiva, en el caso del resto de encuestados). Pertenecían a los grupos de edad: 45 a 50 años, dos personas, y 55 a 60 años, dos personas. Tres de los encuestados tenían un título de médico, mientras que el Director Adjunto de Finanzas tenía un MBA. Al mismo tiempo, se trataba de personas que no habían trabajado antes con herramientas de Lean Management, a excepción del Subdirector de Finanzas, quien había estado expuesto a este concepto de gestión en trabajos anteriores. 45–50 años—dos personas—y 55–60 años—dos personas. Tres de los encuestados tenían un título de médico, mientras que el Director Adjunto de Finanzas tenía un MBA. Al mismo tiempo, se trataba de personas que no habían trabajado antes con herramientas de Lean Management, a excepción del Subdirector de Finanzas, quien había estado expuesto a este concepto de gestión en trabajos anteriores. 45–50 años—dos personas—y 55–60 años—dos personas. Tres de los encuestados tenían un título de médico, mientras que el Director Adjunto de Finanzas tenía un MBA. Al mismo tiempo, se trataba de personas que no habían trabajado antes con herramientas de Lean Management, a excepción del Subdirector de Finanzas, quien había estado expuesto a este concepto de gestión en trabajos anteriores.El director del hospital y los encuestados, que dieron su consentimiento informado para participar en el estudio, dieron su consentimiento para las entrevistas. Para ello se elaboró un cuestionario cualitativo. La entrevista se realizó en las primeras semanas de la implementación del proyecto y después de su finalización.La primera hoja ( Archivo complementario S2 ) contenía las siguientes preguntas:
- ¿Qué áreas dentro del Departamento de Medicina Interna, el Departamento de Gastroenterología y la Sala de Admisión para Adultos necesitan mejoras?
- ¿Cuáles son las tareas realizadas por el personal médico que lo involucran en mayor medida y que no se entienden directamente como prestación de servicios de salud?
- ¿Cuáles son sus expectativas hacia la implementación del proyecto Lean Management?
- ¿Tienes alguna inquietud sobre el proyecto? ¿A qué se refieren?
La siguiente hoja ( Archivo complementario S3 ) fue parte de las entrevistas realizadas después del final del proyecto; contenía dos preguntas:
- ¿Qué problemas se resolvieron durante la implementación del proyecto?
- ¿Se han confirmado las inquietudes que tenía antes de iniciar el proyecto? ¿De ser asi, cuales? Si no, ¿qué tuvo un impacto directo en la eliminación (reducción) de las preocupaciones?
3. Resultados
3.1. Residuos identificados
Los desechos identificados en etapas particulares de admisión y tratamiento de pacientes se clasificaron en nueve grupos principales:
- buscar y explicar;
- desperdicio de procesamiento excesivo;
- desperdicio de defectos;
- desperdicio de sobreproducción;
- desperdicio de espera;
- desperdicio de movimiento;
- desperdicio de potencial humano;
- desperdicio de inventario;
- culpa.
Se han agregado dos grupos, el potencial humano desperdiciado y la culpa, que reflejan un gran problema en el hospital que afecta la efectividad de la unidad y la cultura organizacional.Los desechos clasificados se presentan en el archivo complementario S4 .
En la Figura 6 se presenta una distribución porcentual de los residuos más comunes en la unidad, desagregados por grupos .
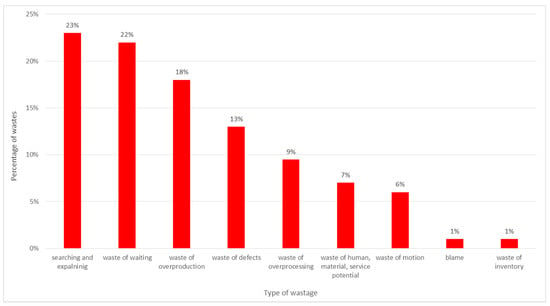
Figura 6. Residuos identificados. Fuente: elaboración propia a partir de los materiales del hospital.El análisis identificó un total de 137 problemas diferentes.
En la Tabla 1 se presenta su distribución en nueve grupos y una propuesta de posibles soluciones .
Tabla 1. Distribución de residuos y soluciones propuestas por grupos.
Los desperdicios más habituales en la unidad son las actividades dedicadas a la búsqueda de información, tanto del paciente como de la información necesaria para llevar a cabo el proceso de tratamiento (p. ej., números de teléfono en los que se puede solicitar el transporte del paciente, información clave sobre cambios en los principios de funcionamiento de los laboratorios o el método de citas de los pacientes, la falta de pautas para el manejo de los pacientes después de las pruebas diagnósticas). Además, los resultados de las observaciones realizadas en la sala de admisión mostraron que el personal médico pasaba mucho tiempo explicando/informando al paciente sobre temas no relacionados con el proceso de tratamiento, por ejemplo, sobre qué llevar al hospital, cosas que él /no puede tener durante el examen, dónde ir a recoger sus efectos personales, etc. Además, los pacientes de la habitación buscaban a alguien que los ayudara y los enviaban de una habitación a otra. Los médicos posteriores realizaron pruebas y enviaron al paciente más lejos. En ese momento, el paciente estaba a la espera de un nuevo examen o admisión y examen por parte del personal médico.
3.2. Cambiar el horario de admisión de un paciente
Tras identificar numerosos problemas en la sala de admisión, la Junta del Hospital decidió reconstruirla. Los diseñadores, en cooperación con expertos lean y con la participación de los empleados, rediseñaron las habitaciones para que permitieran un flujo óptimo de pacientes.
En la Figura 7 se muestra el nuevo esquema de lugares en la sala de admisión .
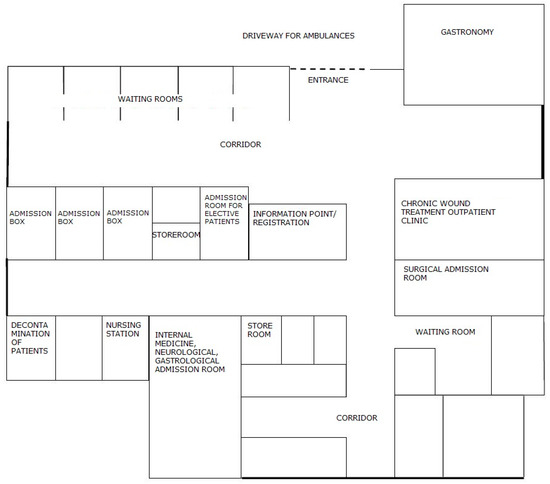
Figura 7. El esquema de las habitaciones en la sala de admisión después de haber realizado los cambios. Fuente: estudio propio.Los cambios arquitectónicos permitieron que el hospital brindara al paciente una atención integral desde el momento de su ingreso a la sala de ingreso. El cambio en el diseño de la sala resultó en un mejor flujo de pacientes y en la identificación y el registro directos de los pacientes. Al mismo tiempo, proporcionó una mayor supervisión de los pacientes, mejoró la eficiencia del trabajo del personal y aseguró una mayor comodidad de espera para los pacientes. Ahora, inmediatamente después de ingresar al hospital, el paciente es dirigido al registro ubicado en el centro. Allí, sus datos son ingresados al sistema (lo que libera de actividades innecesarias al personal de enfermería, que antes de los cambios debía registrar al paciente), y luego se dirige al paciente a la caja de admisión. Dependiendo de si el paciente tiene una derivación o presenta dolencias urgentes, es atendido por un especialista en base al diagnóstico o por un internista. En el segundo caso, después de realizar la historia clínica y examinar al paciente, el médico decide si llamar a un especialista en otro campo para consulta, ingresar al paciente en planta o rechazar el ingreso si no hay indicaciones de hospitalización.El paciente ya no tiene que moverse de una habitación a otra. Él / ella es atendido por completo en la caja de admisión y luego transferido a una sala de admisión determinada para ser admitido en la sala. Además, las nuevas soluciones constructivas aportan una gran comodidad a los pacientes, incluso en la espera de ingreso. Antes de la renovación, los pacientes esperaban la admisión en el pasillo. No había lugar para garantizar la privacidad y la posibilidad de una espera tranquila para el examen. Solo había unas pocas sillas preparadas para estos pacientes en el pasillo. Actualmente, la sala de admisión tiene una sala de espera separada con varias salas separadas abiertas al pasillo. Esta disposición de las habitaciones permite la comodidad y la intimidad de los pacientes manteniendo la seguridad. Las cajas de admisión universales permiten que el paciente sea examinado por un médico de cualquier especialidad, quien luego decide sobre la ruta de diagnóstico adicional. El paciente es el centro de atención del personal del hospital, quien puede cuidarlo de manera óptima y brindarle la asistencia necesaria. El cambio de disposición de las habitaciones obligó a cambiar la forma de ingreso del paciente, que se presenta en
Figura 8 .
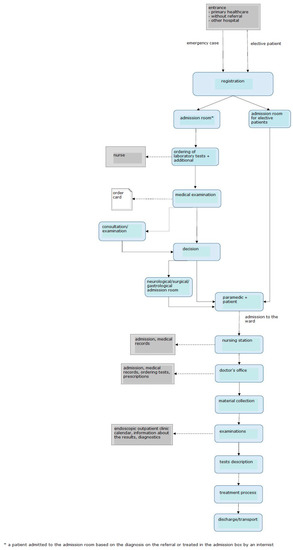
Figura 8. Esquema de ingreso del paciente una vez realizados los cambios. Fuente: estudio propio.Otra solución para mejorar el ingreso del paciente en el hospital, propuesta en el campo de la Gestión Visual, fue la introducción de instrucciones sencillas y claras para que los pacientes se prepararan para una estancia hospitalaria. La solución permitió al hospital no solo utilizar el tiempo de trabajo del personal médico de manera más eficiente, sino también reducir el estrés del paciente antes de llegar al hospital. La información, también en versión electrónica, se colocó en el sitio web del hospital.
3.3. Soluciones para la Recolección, Procesamiento y Transmisión de Información
Le siguen en orden de número de desechos identificados los problemas relacionados con la sobreproducción, la corrección de deficiencias y errores y el sobreprocesamiento.Una de las actividades clave que involucran temporalmente al personal médico y que no pertenecen a las actividades estrictamente médicas es completar la documentación médica. Es una actividad que debe ser realizada tanto por médicos como por enfermeras; es uno de sus deberes básicos, pero a menudo toma una cantidad significativa de tiempo. Durante el proyecto se midió el tiempo necesario para completar la documentación médica del paciente y otros documentos preparados en las salas. Los empleados de los departamentos cumplimentaron la documentación en versión papel. Las medidas se realizaron en las salas mediante observación directa y medidas de tiempo en cronómetros. Los resultados individuales de cada medición se registraron en hojas de observación y luego se transfirieron a una hoja de cálculo de Excel. El experimento con el uso de formularios estándar llenados manualmente por un médico y una enfermera frente a la preparación de los mismos documentos en versión electrónica indicó claramente la pérdida de tiempo al elegir la versión en papel. Los resultados detallados del experimento se presentan en
Figura 9 , Figura 10 y Figura 11 .
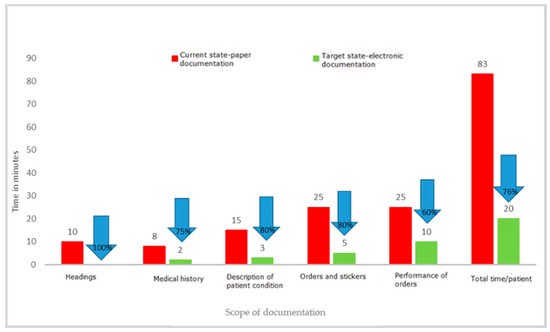
Figura 9. Tiempo para completar la documentación de enfermería de un paciente de nuevo ingreso. Fuente: Elaboración propia a partir de los materiales del hospital.
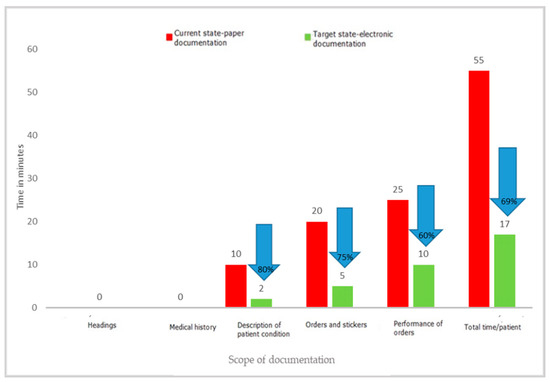
Figura 10. Tiempo para completar la documentación de enfermería del paciente en planta. Fuente: Elaboración propia a partir de los materiales del hospital.
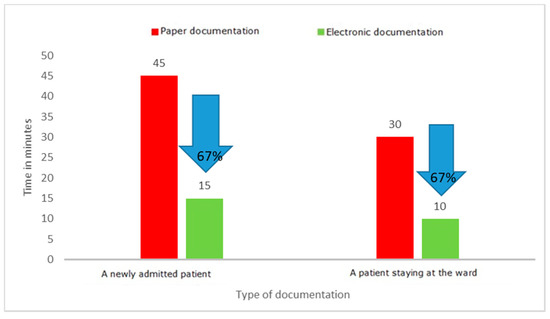
Figura 11. Tiempo para completar la documentación médica. Fuente: Elaboración propia a partir de los materiales del hospital.Los resultados del proyecto muestran claramente que rellenar la documentación en papel, tanto para un paciente de nuevo ingreso como para un paciente en planta, requiere mucho más tiempo que rellenar la misma documentación en versión electrónica. Los ahorros de tiempo fueron, respectivamente, de 63 min para un paciente ingresado en el hospital y de 38 min para un paciente ya hospitalizado. Los resultados pueden diferir según las capacidades y competencias de la persona que completa la documentación, lo que también fue confirmado por el experimento, que abarcó tanto a jóvenes que trabajan perfectamente en sistemas de TI modernos, como a personas mayores. En cada caso, la versión electrónica resultó ser más rápida que la versión en papel. Esto se relacionó principalmente con la eliminación de actividades innecesarias, como ingresar encabezados, completar una y otra vez los datos del paciente (en columnas posteriores), y la necesidad de reescribir los resultados básicos o información sobre las pruebas solicitadas. Al mismo tiempo, los resultados de las observaciones revelaron que también se conservaron otros documentos en versiones en papel, cuyo llenado requirió una importante participación de personal médico. Estos eran varios tipos de registros: ingresos programados, transportes ordenados, colas para tratamientos y exámenes de imagen.El análisis de los desperdicios identificados como el procesamiento excesivo de documentos en papel ha demostrado que la transferencia de documentos de la versión en papel a la versión electrónica brinda beneficios medibles, como el ahorro de tiempo para el personal médico. Con una media de ingresos nuevos en la sala de 350 pacientes al mes, el ahorro de tiempo para el personal de enfermería es de 368 h (2,3 FTE) y de 175 h (1,09 FTE) para el personal médico. El valor del tiempo de trabajo del personal ahorrado fue de EUR 3089/mes (14 173,00 PLN/mes) para enfermeras y EUR 2855/mes (PLN 13 100,00/mes) para médicos especialistas. Esta es una de las razones clave para modificar las formas actuales de trabajar. Ante la gran escasez de personal médico en el sector salud, son necesarias todas las soluciones que permitan una gestión más eficaz del capital humano en la organización.
3.4. El tiempo de espera del paciente para el transporte a casa
Como resultado del proyecto, se identificaron los residuos relacionados con la espera del paciente para el transporte a casa. El paciente fue dado de alta de planta, a la espera de la llegada de su familia, o abandonó el hospital por sus propios medios. En el caso de 472 pacientes dados de alta en el período comprendido entre el 1 de julio de 2019 y el 31 de diciembre de 2019, fue necesario trasladarlos mediante transporte hospitalario externo, que los recogió en repetidas ocasiones con un retraso importante. Esto limitaba la posibilidad de admitir un nuevo paciente en la sala. El análisis de los traslados de pacientes a domicilio ordenados por el hospital mostró que más del 10% de los traslados se realizaron después de las 20.00 horas y casi el 6% después de las 22.00 horas Según la Ley de servicios sanitarios financiados con fondos públicos [ 31], un paciente con una disfunción de un órgano motor, que le impide utilizar el transporte público, tiene derecho al transporte sanitario proporcionado por una entidad médica de forma gratuita en base a una orden médica. Si el paciente puede caminar, el transporte sanitario está disponible por una tarifa o un pago parcial. El análisis de los transportes realizado en el segundo semestre de 2019 reveló que los traslados de pacientes a domicilio constituyeron el 25% del total de traslados.
En la Figura 12 se presenta una distribución de los tipos de transporte solicitados por el hospital .
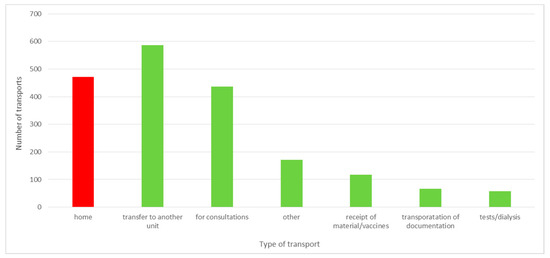
Figura 12. Número de traslados solicitados por el hospital en el segundo semestre de 2019. Fuente: elaboración propia en base a datos del hospital.Del total de traslados de pacientes a domicilio, más del 4% se ordenaron para pacientes a pie para los que, de acuerdo con lo dispuesto en la citada Ley, el hospital no está obligado a proporcionar transporte o puede, a cambio, exigir el reembolso de los fondos. Según la información obtenida del Departamento de Finanzas y Contabilidad, el hospital no facturaba los transportes domiciliarios de los pacientes. Cada vez que los costos del transporte fueron asumidos por el hospital. El personal de la Sala de Admisión Neurológica ordenaba con mayor frecuencia el transporte de los pacientes a pie a casa. Las observaciones directas revelaron que esto se debió al temor del personal a las consecuencias legales de un posible evento en el camino del paciente a su casa.Además, el análisis mostró que el 60% de los transportes se ordenaron entre las 3 y las 4 de la tarde. Esta podría ser la razón de esperar tanto por una ambulancia. En el 3% de los casos, la ambulancia acudió a recoger al paciente más de 10 h después de la orden de transporte (generalmente en horario nocturno, p. ej., 1:00 am, 2:30 am). Esto resultó en la necesidad de extender la estadía del paciente ya dado de alta del hospital en la sala. En varias situaciones, el médico decidió no transportar al paciente a casa por la noche por el bien del paciente.Otro gran grupo de pedidos fueron los traslados de pacientes para consultas a otro hospital, el 23%, o los traslados de pacientes a otras entidades, el 31%. A su vez, el 14% de los transportes fueron transportes de documentación médica con motivo de consultas externas. Este transporte podría ser sustituido por la introducción de consultas teleinformáticas. El hospital cuenta con una infraestructura técnica suficiente. Solo sería necesario concluir acuerdos con las unidades apropiadas y acordar los medios de comunicación a través de los cuales se podría acceder de manera segura a los documentos del paciente.
3.5. Análisis de Estancias Prolongadas en Salas
Las estadías prolongadas son otro desperdicio identificado en el proyecto. Una de las razones de ellos fue la imposibilidad de llevar al paciente a casa (ningún familiar inmediato para cuidar del paciente, las llamadas estancias por razones sociales). Las observaciones directas mostraron que esta situación generalmente afectaba a ancianos, enfermos y aquellos que requerían cuidados constantes. Estos pacientes permanecieron en la sala del hospital hasta que alguien de su familia vino por ellos, o un trabajador social del hospital encontró un lugar para esa persona en un centro de atención y tratamiento. La espera del final de la hospitalización también se refería a situaciones en las que el paciente no podía ser dado de alta porque no se habían realizado las pruebas o consultas necesarias, o aún no se disponía de sus resultados. Este es un gran desafío, no solo en términos de organización; las estancias prolongadas de los pacientes en salas hospitalarias aumentan el riesgo de infecciones nosocomiales. También son una medida general de la eficiencia hospitalaria y están directamente relacionados con la reducción de costes [32 ].El mencionado despilfarro requiere un análisis más amplio de las causas y la aplicación de soluciones organizativas, legales y financieras para acortar la estancia del paciente en el hospital y, consecuentemente, reducir el riesgo de infecciones nosocomiales recurrentes.
3.6. Discusión de los resultados de la entrevista
Algunos elementos muy importantes considerados antes de la implementación del proyecto fueron los problemas de comunicación informados por el personal (la falta de comunicación o comunicación inadecuada dentro de la organización), errores en la documentación médica y la falta de tiempo para corregir los errores junto con la necesidad para completar la documentación vigente, así como los problemas reportados por los pacientes, como la falta de información necesaria, largas esperas para ser ingresado en el hospital y falta de instrucciones precisas. La actitud del personal médico ante los nuevos desafíos fue otro gran desafío. A pesar de los problemas informados por el personal, hubo resistencia y renuencia a cambiar hábitos. Esto a menudo iba acompañado del miedo a lo desconocido y al uso de nuevas tecnologías en el trabajo (especialmente en el caso de los médicos mayores). En la primera fase del proyecto, el Subdirector Médico expresó especialmente su actitud desconfiada; sus dudas coincidían con las expresadas por el personal médico y de enfermería.Las entrevistas con las personas responsables de la implementación del proyecto destacaron las preocupaciones de grupos individuales de personal relacionadas con la implementación de nuevas soluciones en la unidad de atención médica. Existían dudas sobre la posibilidad de observar los efectos en un corto período de tiempo. Este miedo llevó al desánimo y la desconfianza hacia el proyecto. En opinión de los entrevistados, también podría conducir a la falta de involucramiento de los empleados de línea y mandos medios en los departamentos. Además, se expresaron temores relacionados con la mejora de los procesos y actividades individuales de las unidades organizativas. Mejorar el trabajo de uno de los departamentos podría, en opinión del personal, conducir al deterioro del funcionamiento de otro. Las entrevistas revelaron problemas de organización con el pedido de exámenes, realización de transportes, traslado de pacientes a otras unidades y realización de consultas, así como cumplimentación de documentación en papel. También hubo problemas con la cooperación y la comunicación entre las unidades organizativas.Las entrevistas confirmaron el enfoque de silo de los departamentos y el hecho de que trabajaban exclusivamente por su propio bien sin tener en cuenta el hospital en su conjunto. Las expectativas con respecto a la implementación del proyecto se referían principalmente a la mejora de la organización del trabajo dentro del hospital y una mejor finalización de la documentación, así como la mejora del sistema de TI, pero también cambios en la cultura organizacional, centrándose en el paciente como un cliente de servicios. Además, se formuló la necesidad de introducir cambios en la gestión del personal. En cuanto a la racionalización del empleo en los departamentos individuales, se tuvo en cuenta: las necesidades actuales del hospital, la situación epidemiológica y la ocupación del departamento,Las entrevistas realizadas después de la implementación de las herramientas de Lean Management mostraron que el proyecto no cumplió con todas las expectativas. Los encuestados indicaron una mejora notable en el llenado de la documentación médica, lo que permitió la aceptación de nuevas soluciones por parte de todos los trabajadores médicos en los departamentos cubiertos por el proyecto. Los empleados respondieron positivamente a los efectos de las mejoras; sin embargo, algunos de ellos esperaban cambios espectaculares en un corto período de tiempo. La alta complejidad y fragmentación de la organización tornaba inflexible el funcionamiento del hospital, y esto fue advertido por los entrevistados. Además, llamaron la atención sobre la importante influencia de los factores externos (reguladores: Ministerio de Salud, Fondo Nacional de Salud y órganos de control), que impiden la implementación de cambios dinámicos.33 ]. Sin embargo, las entrevistas revelaron que la introducción de herramientas de Lean Management resultó en la participación del personal en la implementación de soluciones individuales; al mismo tiempo, los efectos perceptibles y las soluciones organizacionales propuestas despertaron el interés de continuar con la implementación del proyecto en otras áreas de operaciones del hospital. Además, resultó que la capacitación en Lean Management, la definición precisa de objetivos y la división detallada del trabajo en grupos fueron de gran importancia para la recepción positiva del proyecto.
4. Discusión
Las implementaciones existentes de Lean Management en las unidades de atención médica de todo el mundo muestran muchos beneficios relacionados con la eliminación de desperdicios, como la reducción del tiempo de espera de los pacientes, la reducción del número de visitas de los pacientes, menos errores y una mayor satisfacción de los pacientes y del personal, así como un aumento del trabajo. eficiencia [ 35 , 36 , 37 , 38 ]. En el hospital de Houston, la implementación de herramientas Lean en los SUH redujo significativamente el tiempo de espera del paciente para recibir asistencia y, por lo tanto, acortó la estadía en el SU [ 39]. Otro estudio muestra una correlación entre el hacinamiento de las unidades médicas de emergencia y la cantidad de errores cometidos por el personal médico y de enfermería [ 40 ]. La implementación de herramientas lean en el Hospital Universitario de Odense confirmó los beneficios y mejoras en toda la organización, en particular en términos de logística y distribución [ 2 , 41 ]. Además, en muchos lugares, se observó directamente una mejora en la organización del trabajo y un aumento en la eficiencia de organizaciones particulares [ 25 , 42 ].Los desperdicios más importantes identificados luego de la implementación de las herramientas de LM están relacionados con la recolección, procesamiento y transferencia de información. La introducción de la documentación médica electrónica en el hospital permitió acortar el tiempo de cumplimentación de los médicos en un 67% y de enfermería en un 76% para un paciente de nuevo ingreso, y en un 69% para un paciente en planta. Este es un resultado muy importante ya que justifica los esfuerzos para informatizar ampliamente el sector de la salud. A partir de 2021, el mantenimiento de la historia clínica electrónica es una obligación impuesta por el Reglamento del Ministerio de Sanidad de 6 de abril de 2020 sobre tipos, alcance y modelos de documentación médica [ 43]. Los resultados de la investigación realizada en el hospital de Wroclaw confirman que la informatización de los hospitales y la documentación médica electrónica son el curso de acción correcto. Sin embargo, no todos los hospitales de Polonia están preparados para implementar la obligación anterior [ 44 ]. El Ministro de Salud imaginó soluciones que permitieron la adaptación a los nuevos requisitos, al mismo tiempo, se implementará la digitalización constante de la atención médica en Polonia [ 45 ]. Desde el principio, el proceso generó preocupación en la comunidad médica, lo que fue confirmado por una encuesta realizada por la Cámara Médica Suprema y la declaración resultante [ 46 ].El proyecto confirmó la afirmación en la literatura de que la implementación de Lean Management puede mejorar el funcionamiento de las unidades de atención médica al identificar los desperdicios en los procesos [ 47].
El uso del mapeo de flujo de valor permitió la transformación del proceso de admisión del paciente al hospital y tratamiento, así como la identificación de puntos defectuosos. Al mismo tiempo, el estudio demostró que las actitudes de los empleados son de gran importancia a la hora de implementar Lean Management. El primer temor, la renuencia a aplicar nuevas soluciones, puede ser un factor que afecte significativamente la posibilidad de implementación. Sin embargo, como revelaron las entrevistas, después de la finalización del proyecto y los primeros resultados positivos, la reticencia puede convertirse en apertura e interés en nuevas áreas y oportunidades de mejora. Es importante combinar la implementación de herramientas de Lean Management con los elementos de la psicología del trabajo para estimular la motivación de los empleados [ 48]. Un elemento indispensable de la implementación Lean es la capacitación y la participación de todos los trabajadores del hospital en la mejora de los procesos internos junto con el apoyo activo de los líderes (a través del apoyo a la delegación de tareas, la toma de decisiones conjunta y la gestión conjunta) [ 49]. La identificación del desperdicio de procesar demasiados datos en la versión en papel y la involucración del personal en la implementación de la documentación electrónica hizo que se obtuvieran resultados positivos, junto con un cambio en las actitudes de los empleados a medida que se abrían más a los sistemas de TI. En los Países Bajos, se utilizan cada vez más los sistemas para el intercambio de datos entre centros sanitarios a través de correos electrónicos seguros, una estructura de TI regional y un punto de servicio nacional, donde los profesionales pueden compartir información médica. Después de que el paciente da su consentimiento, el médico tiene acceso a sus datos proporcionados en el punto por otra unidad [ 49 ].Las investigaciones indican que los problemas con la implementación de las herramientas LM incluyen la complejidad de los procesos en los hospitales, las dificultades para involucrar al personal médico y la necesidad de adaptar las herramientas a la especificidad de la unidad y complementarlas con métodos e instrumentos adicionales disponibles en otras áreas de gestión. sistemas [ 2 , 41]. Según el estudio realizado en el hospital de Wroclaw, la resistencia de los empleados y el miedo de tener que aprender sobre el nuevo sistema electrónico puede ser otro problema con la implementación de herramientas LM. Las observaciones y conversaciones con los empleados de las salas confirmaron que muchos de ellos no conocen el sistema ni todas sus funciones y posibilidades potenciales. La solución se propuso para grabar tutoriales que muestren cómo trabajar en el sistema y familiarizar a los empleados con las nuevas tecnologías de una manera que reduzca la tensión a través de capacitación sistemática, reuniones cara a cara y apoyo a iniciativas de ayuda mutua. Además, dichos proyectos de TI deben planificarse con gran detalle, teniendo en cuenta tanto el tiempo de implementación necesario como la participación de las unidades individuales. En etapas posteriores,50 ].Además, durante el proyecto se identificaron otros desechos que dificultan significativamente el trabajo del personal médico. El análisis reveló las posibles causas de algunas dificultades; como resultado, se presentaron posibles soluciones. El análisis de áreas individuales de la operación del hospital ha demostrado que muchas de ellas requieren una investigación y una mejora más detalladas. El uso de herramientas de Lean Management puede ser una solución para mejorar el trabajo y el trato al paciente. Al mismo tiempo, es necesario prestar atención al análisis de la satisfacción del paciente y la familia en cada etapa de mejora [ 51]. Este elemento no estaba incluido en el proyecto; por lo tanto, la unidad no pudo evaluar las actividades realizadas en esta área. Además, las herramientas de Lean Management se implementaron solo en tres departamentos. Los departamentos restantes no fueron cubiertos por el proyecto, lo que hace imposible evaluar el impacto de la implementación en toda la unidad. La duración del proyecto también fue una limitación importante, que se definió estrictamente (1 de julio de 2019–31 de diciembre de 2019). La dirección del hospital decidió continuar, en 2020, la cooperación con expertos externos y así ampliar el área de implementación de herramientas LM en todo el hospital. Desafortunadamente, el brote de la pandemia de SARS-CoV-2 hizo imposible implementar el proyecto en su forma original. El hospital se dedicó íntegramente a brindar servicios a pacientes infectados con el virus,
5. Conclusiones
El uso de herramientas de Lean Management en el hospital permitió identificar los desperdicios en el proceso de admisión y tratamiento de un paciente. Definir los problemas e implementar mejoras permitió el desarrollo de nuevos estándares de trabajo que acortaron significativamente el tiempo del personal para realizar actividades no relacionadas directamente con el tratamiento del paciente. El trabajo en equipo resultó en la participación no solo de los gerentes, sino también del personal que trabaja directamente con el paciente. Fue uno de los elementos clave del éxito del proyecto que permitió reducir la resistencia a nuevas soluciones.El proyecto confirmó la posibilidad de implementar los principios de Lean Management en el sector de la salud en Polonia. La situación de los hospitales polacos es actualmente muy difícil. Están luchando con problemas financieros derivados de la falta de financiación del sector de la salud en Polonia y la escasez de recursos humanos entre el personal médico. En 2019, Polonia gastó el 6,5 % de su PIB en gasto sanitario, lo que la sitúa en el puesto 26 de 31 países de la UE [ 52 ]. Además, en 2018, en el informe Euro Health Consumer Index, Polonia ocupó el puesto 32 entre 35 países de Europa, logrando uno de los peores resultados en todas las áreas, especialmente en términos de derechos de los pacientes, información, disponibilidad y variedad y alcance. de operación [ 23 ].El uso de Lean Management en el hospital presentado en este artículo permitió una mejora significativa en la eficiencia del trabajo del personal médico y un ahorro significativo en el tiempo de trabajo que podría dedicarse a la atención de los pacientes. La solución implementada dio como resultado un mejor uso de los recursos de capital humano disponibles en la unidad, que es uno de los desafíos clave que enfrentan las unidades del sector de la salud en Polonia. El deterioro de la situación del personal, visible en la Figura 1 y la Figura 2 , requiere el uso de soluciones que eliminen las actividades innecesarias realizadas por el personal médico, de modo que un número limitado de personas pueda realizar eficientemente las tareas básicas relacionadas con la prestación de servicios de salud.Las experiencias de otros países muestran que el uso de Lean Management en salud tiene efectos positivos y es una dirección deseada del desarrollo hospitalario. El método tomado del sector manufacturero trae beneficios reales, por ejemplo, mayor eficiencia y ahorro [ 53 ]. En las condiciones de los grandes problemas financieros y de personal de los hospitales, el uso de Lean Management en Polonia parece ser una necesidad, mientras que el número de implementaciones de LM tanto en el sector sanitario polaco como en las unidades de la parte oriental de Europa es aún pequeño. [ 22 , 30]. Gracias a la investigación y los resultados presentados en el artículo, todas las organizaciones interesadas en Lean Management podrán seguir el ejemplo del hospital de Wroclaw y, por lo tanto, implementarán herramientas de Lean Management mucho más rápido.El estudio y los resultados presentados en el artículo indican que, incluso en un gran hospital multiespecialidad, donde el personal no tenía conocimientos o habilidades sobre cómo utilizar nuevos métodos de gestión, y también en las condiciones de cambios dinámicos en el medio ambiente causados por la Pandemia del virus SARS-CoV-2, es posible implementar soluciones LM. El estudio, en forma de estudio de caso, también mostró que el uso de herramientas LM resulta, no solo en la implementación de muchas mejoras que facilitan el trabajo del personal médico y agilizan el proceso de prestación de servicios de salud, sino también en la mejora de la eficiencia económica y la productividad. Este es un aspecto importante en términos de ciencia, ya que apunta a posibles soluciones prácticas a los problemas de organización y rentabilidad que surgen en los hospitales.
El ejemplo de este estudio debería ayudar a aumentar el interés en el concepto de Lean Management en el sistema de salud. La puesta en práctica de elementos particulares de la implementación del concepto LM y la efectividad de los cambios introducidos, presentados en el artículo, pueden ser una inspiración y también un modelo para llevar a cabo un proceso similar en otras unidades.