Este trabajo será parte de una diplomatura que se dictará en la Universidad ISALUD, el año 2022, con modalidad híbrida para equipos de dirección, jefatura de servicios, gestión, y mandos medios de prestadores, Hospitales, Clínicas y Sanatorios privados, de las prepagas, de las comunidades, de la seguridad social, para mejorar el desempeño aplicando la metodología Lean Health Care.
Las organizaciones de salud privadas en el mundo son más proclives a incrementar volúmenes de actividad, y márgenes de facturación, vía precios o selección favorable de casos, o pedir incremento de aranceles, o elegir los GRD más costosos, o que les paguen las complicaciones. A pesar de las nobles declaraciones de misión que tienen algunos, el verdadero trabajo de mejorar el valor se deja sin hacer.
Los enfoques prestadores y las estructuras de pago, que se han mantenido en gran medida sin cambios durante décadas, creo, que han contribuido y son parte del problema y en producir un sistema con calidad errática, variable, baja y costos insostenibles, rendimientos de pérdida, llevando a las instituciones a situaciones de quebranto.
Todo esto esto debiera cambiar con madurez y seriedad. Sincerar aranceles pero basados en cumplir principios de calidad. Enfrentando una fuerte presión para contener los costos, los pagadores, las obras sociales, los prepagos están reduciendo agresivamente las actualizaciones de valores y finalmente alejándose del valor por servicio y hacia modalidades de pago basadas en el rendimiento. Para ello se deben alinear los recorridos de los pacientes por las redes matriciales, asistenciales de la gestión clínica, con el conocimiento de los servicios para la aplicación de las mejores vías clínicas, disminuyendo las barreras organizacionales de desempeño, que aumentan los costos transaccionales y empeoran la rentabilidad.
La transición que planteo no será ni lineal ni rápida, y estamos entrando en un período prolongado durante el cual las clínicas trabajarán bajo múltiples modelos de pago con una exposición variable al riesgo. En este entorno, los prestadores necesitan una estrategia que trascienda la reducción de costes tradicional y responda a los nuevos modelos de pago, la eficiencia de la mano de la calidad prestacional. Si los proveedores pueden mejorar los resultados de los pacientes, pueden mantener o aumentar su cuota de mercado, por reconocimiento y exigencia de los pacientes en sostener en su cartilla de prestadores a esos establecimientos. Si pueden mejorar la eficiencia de brindar una atención excelente, entrarán en cualquier discusión de contratación desde una posición de fuerza o más equitativa.
When patients get stuck: A systematic literature review on throughput barriers in hospital-wide patient processes
Desarrollo:
La productividad hospitalaria es de gran importancia para los responsables de la formulación de políticas, porque importan, involucran y afectan una parte sustancial de los presupuestos.
Las investigaciones anteriores demuestran que se puede lograr una mejor productividad hospitalaria dirigiendo un mayor enfoque hacia el recorrido del paciente en las organizaciones de atención médica. También hay un creciente cuerpo de literatura que hablan sobre las barreras de rendimiento del paciente que obstaculizan el flujo de pacientes. Sin embargo, estos proyectos rara vez abarcan hospitales completos y eso es un gran defecto y atenta con los resultados.
Para ello esta intervención proporciona una revisión sistemática de la literatura sobre las barreras de rendimiento del proceso del paciente en todo el hospital mediante la consolidación del cuerpo sustancial de investigaciones.
La productividad a la que se refiere este posteo es disminuir las barreras que existen en el hospital. Que también se puede aumentar mediante la sustitución de productos, la mejora en la tecnología, la disminución de tiempos muertos, de mejorar los mapas de procesos, los flujos de pacientes, la logística, el entrenamiento de los equipos.
Estas barreras aumentan los costos de transacción. Por fragmentación, por hábitos de claustro en los servicios, de generar aduanas del conocimiento, o verdaderos hospitales dentro de otros hospitales. Barreras de productividad por una organización inadecuada de los procesos.
Los resultados revelan: largos plazos de entrega que significan demora procesos, (imágenes, informes, biopsias, interconsultas) , coordinación de capacidad y transferencia ineficiente del proceso de pacientes como las principales barreras en los hospitales.
Estos son causados entre otros, por una dotación de personal inadecuada cantidad, competencias y formación, la falta de normas y rutinas, una planificación operativa insuficiente y una falta de funciones de TI.
Las barreras identificadas son doce:
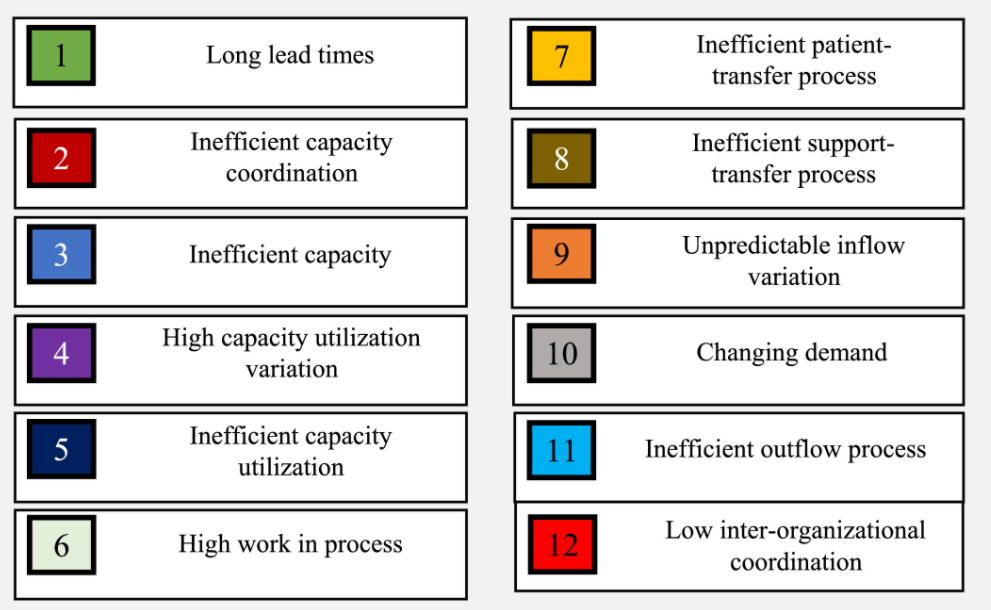
Las evidencias han demostrado que se puede lograr una mejor productividad hospitalaria dirigiendo un mayor enfoque hacia el flujo de pacientes a través de organizaciones de atención médica.
Radnor et al. [24] y D’Andreamatteo et al. [26] destacaron que las últimas dos décadas han visto una gran cantidad de proyectos de mejora de la atención médica de Lean Healthcare, específicamente las llamadas implementaciones lean que se centran en cómo romper las barreras del proceso y mejorar el flujo de pacientes.
Múltiples soluciones prometedoras han surgido de estos proyectos, sin embargo, estos proyectos rara vez abarcan hospitales enteros para cubrir el proceso completo del paciente desde la admisión hasta el alta.
Otra área prometedora para las mejoras en el flujo de pacientes son los proyectos sobre vías clínicas de pacientes que buscan, de abajo hacia arriba, definir y mejorar el flujo de pacientes a través del sistema de salud para ciertos grupos bien definidos de pacientes ([38, 39]).
Sin embargo, los proyectos sobre las vías clínicas de los pacientes no tienen un control holístico de los flujos de pacientes en todo el hospital, ya que están restringidos a un pequeño número de grupos de pacientes bien definidos y, en consecuencia, existe un gran riesgo de suboptimización o neutralizar las mejoras en un servicio, no impactan sobre los resultados generales.
Por lo tanto, rara vez se aborda una perspectiva integral y de todo el hospital de las miradas de flujos de pacientes emergentes y planificados a través de una organización hospitalaria, lo que resulta en suboptimizaciones y deficiencias de procesos a lo largo de los viajes hospitalarios de los pacientes
El marco teórico
La teoría de flujos rápidos y uniformes (TSEF) presentada por Schmenner y Swink [42] describe que las raíces de la innovación en productividad se encuentran en mejorar el tiempo de rendimiento y reducir la variación.
El potencial de dirigir TSEF a la atención médica puede derivarse de la necesidad de permitir un rendimiento eficiente del paciente a lo largo de los procesos dentro de una organización de atención médica [32]. La teoría de procesos, desarrollada por Holweg et al. [41], explica además que todas las operaciones están compuestas por procesos que operan juntos, y que un conjunto de soluciones subóptimas nunca puede producir un óptimo global.
Esta perspectiva a menudo falta en la atención de la salud, ya que las mejoras en los procesos se implementan, en gran medida, solo a nivel funcional (es decir, unidades individuales o clínicas) y no a nivel sistémico ([13, 29, 31]).
Holweg et al. [41] presentaron un modelo conceptual que proporciona un marco para analizar las barreras del proceso. El modelo de proceso, como se ilustra en la figura 1,comprende cuatro categorías: entradas (recursos), salidas (productos), transformación (conversión de recursos en productos)y sistema de gestión (gestión y control de los procesos). De estas cuatro categorías, la transformación se puede dividir en dos subcomponentes: subprocesos internos (actividades internas de conversión de recursos en bienes producidos)y transferencia (movimiento de bienes entre actividades internas).

El proceso del paciente hospitalario podría describirse utilizando estas categorías, aunque saber que la teoría no se ha desarrollado para un flujo de pacientes o para el sector de la salud reduce potencialmente su aplicabilidad. Dicho esto, utilizando las categorías descritas nos da: pacientes que ingresan a hospitales(insumos),y se mueven(transferencia)entre clínicas médicas(subprocesos internos),a lo largo de un sistema administrado y controlado de toda la organización(sistemade gestión), hasta el alta del hospital(salida). Estas categorías de procesos se utilizan para explorar y comprender mejor el proceso del paciente hospitalizado.
La productividad de un proceso depende de su tasa de rendimiento, definida como la tasa real a la que se realiza la producción. La tasa de rendimiento está determinada, de acuerdo con la Ley de Little, por el tiempo de rendimiento de un proceso y el trabajo en proceso, es decir, la cantidad de unidades trabajadas dentro de un proceso ([41, 45]). En un entorno hospitalario, el trabajo en proceso se puede ver como el número de pacientes dentro de un hospital en un momento determinado, donde el tiempo de rendimiento es la cantidad de tiempo que tarda un paciente en pasar de la llegada / admisión al alta / salida en ese hospital o clínica médica. La Ley de Little se utiliza, por lo tanto, para explicar y categorizar variables dependiendo del impacto que una variable tiene en el rendimiento de un proceso.
Según Glouberman y Mintzberg [46], los procesos de atención médica en los hospitales son complejos y comprenden múltiples subprocesos entrelazados. Para mejorar un proceso, es crucial trazarlo y definirlo, es decir, hacerlo claro y manejable [47]. Hoy en día, sin embargo, no es posible encontrar una definición común de cómo se ve generalmente el proceso del paciente en un hospital.
Johnson y Capasso [12], Ben-Tovim et al. [48], Busby [49], Kolker [50] y Djanatliev y Meier [51] han definido y mapeado todos, independientemente el uno del otro, los procesos de los pacientes hospitalizados. Estos mapas son descriptivos y sirven bien a ciertos propósitos, pero son incompletos al mostrar la imagen completa de cómo un paciente puede moverse a través de una organización hospitalaria. Por lo tanto, proponemos un nuevo y más inclusivo modelo de proceso en todo el hospital, como se muestra en la figura 2.
El modelo de proceso hospitalario está destinado a ser válido para hospitales de tamaño mediano a grande, abarcando tanto los procesos planificados como los agudos, así como las perspectivas de pacientes hospitalizados y ambulatorios.
Por lo tanto, representa ocho entornos diferentes: el departamento de emergencias (DE), la clínica ambulatoria, el quirófano (OR), la unidad de cuidados intensivos (UCI), la unidad preoperatoria (Pre-OP), la unidad de cuidados postanestésicos (PACU), las salas de hospitalización y el departamento de radiología.
El proceso interno del paciente, el proceso radiológico de apoyo y los procesos externos también se representan en el modelo. Otros procesos auxiliares como los servicios de laboratorio, la reposición de materiales, la entrega médica, etc. no se incluyen, ya que involucran a un paciente sólo indirectamente.
Finalmente, las cinco categorías de procesos han sido parcialmente renombradas como entrada(entradas),salida(salidas),interna(subprocesos internos),transferencia y sistema de gestión para reconocer que es un paciente y no cualquier objeto el que se mueve a través del proceso.
Todas las categorías se han representado en el modelo, orientadas de acuerdo con el lugar donde aparecen sus barreras de proceso asociadas. Este modelo de proceso teóricamente deducido sirve como marco analítico para analizar y categorizar las barreras del proceso del paciente en todo el hospital y sus causas raíz asociadas.
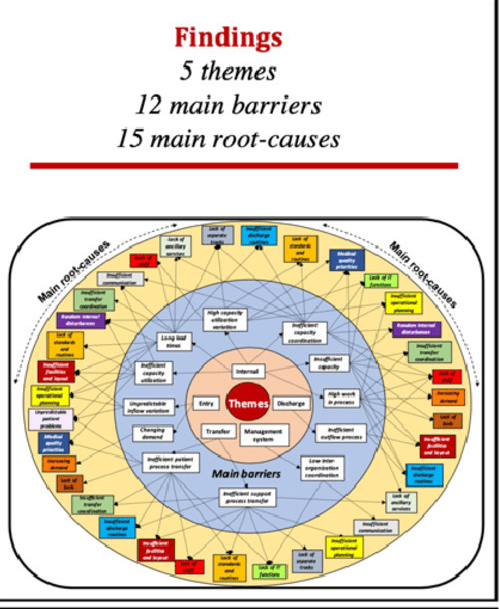
Se clasificaron las barreras bajo cinco temas del proceso del paciente: ‘entrada’, ‘internación’, ‘transferencia’, ‘sistema de gestión’ y ‘alta’.
El número de barreras principales relacionadas con el tema «interno » se hizo tan alto y tan diverso que tuvimos que consolidar esas barreras en un número menor. Decidimos categorizarlos con inspiración en las tres dimensiones (tasa de rendimiento, tiempo de entrega y trabajo en proceso) de Little’s Law.
3.1. Plazos de entrega largos Demora.
El tiempo para comenzar o terminar una actividad hospitalaria (es decir, cirugía, exámenes, diagnósticos, transferencias de pacientes, dispensación médica o servicios de laboratorio) afecta un flujo de pacientes a través de un hospital. Afectará el tiempo de entrega a través de una clínica médica y, en consecuencia, el tiempo total de entrega a través de todo un hospital desde el ingreso hasta el alta. Como tal, un gran número de estudios encuentran que los largos plazos de entrega son un problema decisivo ([30, 56, 57, 58 , 59, 60, 61, 62, 63, 64, 65, 66, 67, 68, 69, 70, 71, 72, 73, 74, 75, 76, 77, 78, 79, 80, 81, 82, 83, 84, 85, 86]).
Los largos plazos de entrega en las salas de hospitalización surgen de retrasos en el inicio del proceso de alta de los pacientes listos para el alta ([67, 68, 87, 88]).
Este retraso se deriva de diversas fuentes, como la priorización de pacientes más nuevos y enfermos ([12, 87]), la falta de papeleo preparatorio para las rondas médicas ([67, 69, 87]), la falta de personal médico y de enfermería [69], la falta de estándares para priorizar ([68, 73]) y el inicio tardío de los turnos matutinos ([12, 73] ]).
Los largos plazos de entrega en las salas también pueden ser generados por una espera prolongada de medicamentos, recetas, reuniones de seguimiento y planificación del alta para pacientes listos para el alta ([78, 87, 89, 90, 91, 92, 93]).
Este retraso es, a su vez, causado por la falta de coordinación 91, 92, 93, el diseño insuficiente del almacenamiento médico ([89, 90]) y la falta de personal médico ([73, 91]). Por el contrario, los largos plazos de entrega en las clínicas ambulatorias son causados por horarios de inicio de citas tardías ([79, 80, 94]) que resultan como consecuencia de citas anteriores que no terminan a tiempo ([79, 80, 94, 95]), pacientes retrasados o ausentes ([33, 94, 96]) o médicos retrasados ([79, 82]).
3.2. Capacidad insuficiente
La falta de capacidad no siempre puede compensarse con métodos de trabajo innovadores y eficientes. La capacidad es simplemente insuficiente. Un factor que dificulta el flujo de pacientes y, como era de esperar, destacado por múltiples estudios, es por lo tanto la capacidad insuficiente([ 56, 65, 67, 71, 74 , 79, 92, 97, 98, 99, 100, 101, 102, 103, 104, 105, 106]). El flujo de pacientes a través de la sala de emergencias está limitado por una capacidad insuficiente ([56, 74, 97, 98, 103, 104, 107 , 108, 109]) como consecuencia de la falta de enfermeras y médicos de triaje ([56, 97, 98, 108]), recursos de personal en horas pico ([56, 74, 98, 108]), coordinadores de flujo ([ 104, 109]), escribas médicos como apoyo [74],farmacéuticos [110] y cubículos médicos ([56, 74, 108]). Otros artículos destacan la lentitud de las pruebas diagnósticas en el departamento de radiología como consecuencia de una capacidad insuficiente ([84, 102 , 111, 112]), a su vez como resultado de la falta de máquinas de diagnóstico digital ([84, 102, 111]) o de recursos de personal ([102, 112]).
3.3. Coordinación ineficiente de la capacidad
Se da gran importancia a la forma en que se utiliza la capacidad disponible en los hospitales y cómo se coordinan esos recursos (es decir, personal, camas, equipos, habitaciones, herramientas, tiempo), y varios estudios destacan la coordinación ineficiente de la capacidad como una barrera importante del proceso interno ([30, 57, 64, 69, 76, 87, 92, 93, 96, 97, 110, 113, 114, 115, 116 , 117, 118, 119, 120, 121, 122, 123, 124, 125, 126, 127, 128]). En el quirófano, la coordinación ineficiente de la capacidad se asocia con un cronograma operativo planificado de manera ineficiente ([ 121, 122, 123, 124, 125 , 129]) como consecuencia de un desajuste de capacidad con la demanda existente ([61, 120]), que a su vez se deriva de la falta de coordinadores de capacidad ([121, 129]) y pronósticos de recursos poco realistas ([120, 123, 129]). Estos últimos, a su vez, son el resultado de que los tiempos de cirugía no se basan en las características del paciente o cirujano individual ([61, 123, 129]), el programa de quirófano no está diseñado para tener en cuenta la gravedad de los casos ([61, 120, 130]) y estadísticas de capacidad insuficientes al planificar el programa operativo ([64, 123 ]). Finalmente, la falta de estadísticas de capacidad puede derivarse de la falta de estándares ([61, 64, 120]) y la alta variabilidad del médico [61].
3.4. Variación de utilización de alta capacidad
Parece haber inconsistencia en la utilización de la capacidad en los hospitales. Muchos artículos consideran que la alta variación en la utilización de la capacidad tiene un impacto significativo en el flujo del proceso del paciente ([33, 61, 64, 65 , 66 , 83, 94, 95, 105 , 111, 113, 120, 122, 124, 130, 131, 132, 133, 134 ]). En una unidad preoperatoria, se considera que una utilización variable de la capacidad es el resultado de cancelaciones tardías de cirugías ([61, 135]), flujos de pacientes planificados perturbados por casos emergentes ([33, 126]), insuficiencias de capacidad recurrentes ([33, 120, 126, 134]) y capacidad de personal variable durante la semana ([134] ). Esta variación de capacidad se considera posteriormente como consecuencia de la variación de los recursos de personal disponibles ([64]-[66, 121, 134]) y la alta variabilidad en el número de casos de pacientes durante la semana ([33, 134]), lo que a su vez es una consecuencia de que el programa de la unidad preoperatoria no tiene suficientemente en cuenta las características de los pacientes o las preparaciones específicas requeridas para el quirófano ([33, 134]).
3.5. Utilización ineficiente de la capacidad
La capacidad disponible, ya sea suficiente o no, se puede utilizar de manera más o menos eficiente para garantizar que una organización cumpla con sus objetivos. En consecuencia, la utilización ineficiente de la capacidad existente se considera una barrera importante para el proceso del paciente ([57, 59, 61, 62 , 66, 68, 81, 83, 85, 89, 90, 91, 93, 96, 98, 103, 104, 108, 112, 114, 121, 129, 130 , 136]). En el DE, la utilización ineficiente de la capacidad se puede encontrar en la falta de flujos divididos entre casos más y menos agudos ([56, 103]), la falta de uso de escribas médicos para apoyar a los médicos y enfermeras [74],en el lento proceso de registro de pacientes [56], en los cuellos de botella que crea una sala de espera de triaje [107] y en la insuficiente dotación de personal en el momento pico de demanda ([56, 74, 98, 108]). La incapacidad para organizar los flujos divididos puede ser el resultado de la falta de espacio [97] y la falta de personal en hora punta está relacionada con un proceso de triaje complejo y lento ([59, 97, 98, 107]).
3.6. Alto trabajo en proceso
Si el número de pacientes que permanecen o están siendo tratados dentro de un hospital al mismo tiempo excede la capacidad disponible, las colas y la congestión se acumulan y dificultan el flujo de pacientes. En consecuencia, el alto trabajo en proceso se considera una barrera para los procesos rápidos y oportunos ([12, 33, 56, 67, 71, 77, 97, 98, 100, 101, 107, 108, 109, 134, 137, 138, 139]). En la sala de hospitalización, se acumula un alto trabajo en el proceso cuando demasiados pacientes son dados de alta al mismo tiempo ([12, 71, 88]), lo que se deriva de la falta de alta continua del paciente ([12, 88]), rondas de alta administradas a todos los pacientes al mismo tiempo [88] o preparación insuficiente del alta ([71, 74 ]). En las unidades preoperatorias, la congestión se acumula en la mañana antes del inicio de la primera cirugía ([33, 120, 134, 135]) como resultado de que múltiples pacientes reciben anestesia simultáneamente ([33, 134, 135]), lo que a su vez se relaciona con múltiples casos de quirófano que comienzan simultáneamente en lugar de tener tiempos de inicio escalonados ([120, 134]).
3.7. Proceso ineficiente de transferencia de pacientes
Trasladar a los pacientes a través de un hospital y pasar la responsabilidad de ellos de una clínica médica a otra requiere comunicación y rutinas claras, que no siempre son el caso ([56, 58, 59, 60, 65, 66, 81, 97, 104, 115, 116, 117, 120, 128, 132, 133, 134, 137, 140 , 141]). En la UCI, un proceso ineficiente de transferencia de pacientes surge de pacientes que ya no requieren cuidados intensivos pero que aún están en la UCI ([60, 115]), coordinación insuficiente con la sala ([60, 100, 115, 116]), el personal de la UCI no puede comunicarse con los médicos que aceptan en la sala de hospitalización ([115, 116]) y procedimientos impredecibles de alta de la UCI ([60, 115 ]). Esa imprevisibilidad se vincula posteriormente a la falta de rutinas y listas de verificación ([60, 100, 115]) y a que los médicos hacen juicios inconsistentes (115).
3.8. Proceso ineficiente de apoyo-transferencia
En los hospitales, hay varios procesos de apoyo, es decir, servicios auxiliares, para el proceso de producción principal. Las barreras de proceso asociadas con una transferencia de pacientes entre clínicas responsables del paciente y servicios auxiliares son destacadas por varios estudios ([74, 85, 91, 97 , 98, 102, 107, 119, 127, 137, 138, 142, 143]). Las transferencias ineficientes del proceso de apoyo se encuentran en las transferencias retrasadas de pacientes entre el servicio de urgencias y el departamento de radiología ([102,] [ 137, 138 , 142, 143]), los largos tiempos de rotación de radiología ([84, 101, 102, 111]), la falta de porteadores de radiología dedicados [102] y en la dificultad que tienen los pacientes para encontrar el departamento de radiología y la sala de tratamiento correcta ([85, 143]). En la sala de hospitalización, esta ineficiencia de transferencia se puede encontrar en los largos plazos de entrega en los servicios auxiliares ([87, 91, 102]) asociados con recursos auxiliares insuficientes ([72, 102]) y los servicios de laboratorio o radiología que no priorizan a los pacientes listos para el alta [87]. Las transferencias ineficientes también pueden resultar de ordenar pruebas de laboratorio y radiología con un aviso demasiado corto ([69, 87, 88]), rutinas de alta insuficientes ([87, 88]) y una falta de recursos y tiempo en la sala [89].
3.9. Variación impredecible de la afluencia
Múltiples estudios destacan los desafíos con variación impredecible causados por pacientes que no cumplen con los acuerdos de reserva o llegan con complicaciones inesperadas ([33, 64, 66, 82, 88, 96, 121, 129, 132, 134, 135, 144]). Esto puede estar relacionado con las comorbilidades desconocidas e inesperadas de los pacientes al prepararse para la cirugía ([132, 134]) o con las «no presentaciones» del paciente tanto para la cirugía como para las citas ambulatorias ([33, 61, 66, 88, 96, 121, 134, 144]); estos pueden deberse a que las condiciones médicas de los pacientes son demasiado graves ([129, 132]), la baja capacidad de los pacientes para influir en el día de la cirugía o de una cita [129], la atención médica se da por sentada (96) y los médicos no realizan una evaluación preoperatoria suficiente antes de la cirugía ([61, 88, 121, 129]).
3.10. Demanda cambiante
Las recepciones de urgencias y pacientes ambulatorios, como guardianes del hospital, se ven directamente afectadas por los cambios en la demanda de atención médica. La fluctuación en el tipo, número y variedad de pacientes se considera desafiante ([56, 74, 95, 97, 101, 105, 106, 109]). Esta demanda cambiante se asocia en parte con un aumento general de los pacientes que solicitan atención médica ([56, 95, 97, 101, 106]), que se relaciona con el envejecimiento de la población ([56, 109]), un aumento en el número de pacientes con múltiples enfermedades crónicas ([69, 109]) y un acceso reducido a los servicios de atención primaria ([56, 109 ]) ]). Otra fuente de demanda cambiante está relacionada con fluctuaciones significativas en las derivaciones médicas entrantes de atención primaria ([95, 105, 106]), que es causada por la variabilidad estacional en el volumen de referencias ([95, 105]) y los diálogos insuficientes con los médicos de cabecera en atención primaria [105].
3.11. Proceso de salida ineficiente
Transferir a un paciente y entregar la responsabilidad de la atención de ese paciente del hospital a un proveedor externo impone un desafío significativo a las organizaciones de atención médica ([30, 69, 70, 71, 72, 73, 78, 87, 88, 91, 97, 139]). En la sala de hospitalización, un proceso de salida ineficiente es causado por un acceso insuficiente a las áreas de tránsito o alta ([69, 88, 91]), una incapacidad para dar de alta a los pacientes durante los fines de semana [30], retrasos en la transferencia a proveedores externos como hogares de ancianos ([73, 76, 77, 78, 91]) y proveedores de atención externos que no están listos para las transferencias de pacientes ([30, 87, 97 ]). Esta falta de preparación se asocia con la planificación tardía del alta interna ([67, 73, 87]), los proveedores externos que aceptan la admisión solo en las mañanas de los días laborables [97] y la escasez de centros de atención para pacientes de edad avanzada ([30, 97]).
3.12. Baja coordinación interorganizacional
En toda la organización hospitalaria, los actores interrelacionados deben coordinarse entre sí para mejorar la cadena global de eventos. Las barreras del proceso del paciente asociadas con el manejo, sin embargo, no han sido ampliamente exploradas, pero aún son destacadas por algunos estudios([ 67, 76, 86, 87 , 88, 139, 143]). En la sala de hospitalización, la baja coordinación interorganizacional se puede ver en una rotación lenta de camas ([12, 67, 76, 87]), que se asocia con una falta de notificación de alta precisa y oportuna [76], comunicación insuficiente con el DE ([76, 87]) y gestión de datos ineficaz ([12, 67] ]). Esto también se puede ver cuando la sala de hospitalización no puede prepararse para los aumentos repentinos en la demanda de atención aguda ([12, 67, 88, 139]), asociado con la falta de un estado de flujo de pacientes accesible (69, 88, 139) y cuando la sala no puede rastrear las tasas de ocupación en tiempo real en la sala de emergencias, la UCI o el quirófano ([12, 88]).
4. Discusión
Mejorar los flujos de pacientes hospitalarios como medio para mejorar la productividad requiere un enfoque en todo el hospital (24, 29, 31, 34). Además, la mejora del rendimiento general de un proceso sólo puede lograrse identificando y resolviendo sus principales limitaciones (42, 43). Por lo tanto, en la búsqueda de un chivo expiatorio para los problemas de rendimiento de pacientes en todo el hospital, nuestra revisión revela la complejidad detrás de los procesos de los pacientes en los hospitales y que las barreras y las causas raíz asociadas están entrelazadas y deben abordarse como tales. En total, se han identificado 12 barreras principales y 15 causas fundamentales principales, lo que proporciona un buen punto de partida para los responsables de la formulación de políticas y los administradores de la atención médica en los que realmente deben centrarse los cuellos de botella. La categorización también proporciona un contexto a las causas fundamentales en términos de tipos conectados de barreras y temas basados en el tipo de entorno en todo el proceso de un paciente en todo el hospital. Esto ofrece a los agentes de mejora más posibilidades para identificar la estrategia de mejora más adecuada de acuerdo con las políticas u objetivos específicos de un hospital.
Las barreras identificadas también son confirmadas por otros estudios en todo el hospital que destacan los largos plazos de entrega ([11, 12, 24, 47]), la coordinación ineficiente de la capacidad ([12, 46]) y los procesos ineficientes de transferencia de pacientes ([26, 29, 47]) como aspectos importantes.
Además, Villa et al. [29] asocian flujos ineficientes de pacientes a una mala asignación de capacidad, escasez de capacidad, alta variabilidad, falta de coordinación, presencia de cuellos de botella a lo largo del proceso del paciente y superposiciones entre casos electivos y emergentes. Comparando esto con nuestra revisión, este estudio presenta una capacidad insuficiente como una de las principales barreras identificadas, que pueden resultar tanto de recursos insuficientes (falta de camas y funciones de TI) como de un uso ineficiente de los recursos (rutinas de alta insuficientes y coordinación de transferencias). Además, la coordinación ineficiente de la capacidad, otra barrera principal identificada, puede ser precisamente como una capacidad insuficiente el resultado de la insuficiencia de recursos (falta de personal y funciones de TI) o un uso ineficiente de los recursos (estándares, rutinas y comunicación insuficientes). Este ejemplo demuestra cómo las diferentes barreras de rendimiento pueden ser la consecuencia de causas raíz similares, así como la forma en que las barreras y sus causas raíz asociadas están entrelazadas. Esta revisión confirma aspectos destacados por la literatura anterior, pero amplía significativamente el análisis al ordenar las barreras en nuevos niveles para explicar mejor la complejidad detrás del rendimiento ineficiente del proceso del paciente hospitalario.
Existe un debate en curso sobre lo que los responsables de la formulación de políticas deben hacer para mejorar la situación financiera de la atención de la salud a medida que los gastos siguen aumentando ([3, 4]). Otro debate gira en torno a si los responsables de la formulación de políticas deben centrarse en estrategias de contención de costos o mejora de la producción 8, 9, 10 y si se pueden alcanzar mejoras de producción con o sin aumentar la cantidad de recursos disponibles [11]. Esta revisión ofrece una visión general de la literatura existente sobre los procesos de rendimiento del paciente. Las causas fundamentales identificadas de las principales barreras del proceso consisten en varios factores en los que la falta de personal, la falta de normas y rutinas, la planificación operativa insuficiente y la falta de funciones de TI son los más frecuentes. Juntos, indican que las causas fundamentales del rendimiento ineficiente de los pacientes hospitalarios están relacionadas con los recursos y con el método de trabajo. El potencial de examinar los métodos de trabajo para mejorar el flujo de pacientes se puede comparar con la falta de personal que es prácticamente el único factor que se escucha en los debates públicos. Esto se puede ver en artículos de debate donde los sindicatos, las organizaciones profesionales y la dirección hospitalaria, así como los políticos, están abogando por más recursos para resolver los problemas de capacidad ([5, 145, 146, 147, 148]). A pesar de que la falta de recursos es un factor relevante, nuestros resultados indican que hay varias otras causas fundamentales que se abordan más fácilmente y pueden conducir a mejoras de capacidad sin aumentar los gastos, una estrategia también respaldada por investigaciones anteriores. Satisfacer las crecientes demandas de atención médica con un enfoque en el aumento de los recursos, de hecho, se ha intentado varias veces en las últimas décadas con consecuencias de altos aumentos de costos y, rara vez, ganancias equivalentes en capacidad ([8, 11, 29, 35, 37]). Por último, estudios recientes ponen de relieve la aguda necesidad de utilizar los recursos existentes de manera más inteligente, ya que se prevé que la falta de personal aumente significativamente en la próxima década ([5, 146]).
Mejorar el rendimiento hospitalario no es una tarea fácil para los responsables de la formulación de políticas. Para abordarlo, se ha desarrollado un marco para todo el hospital que comprende dos modelos. Mediante el uso del modelo de proceso de todo el hospital (figura 2) en combinación con el modelo de causalidad de barrera (figura 4), es posible tomar diferentes caminos basados en la situación única de cada hospital. La fortaleza radica en comprender las barreras más amplias del proceso del paciente y las conexiones con múltiples causas raíz similares. El uso de este marco permitirá abordar una estrategia de mejora centrándose en un entorno específico y, a partir de ahí, abordar las barreras asociadas y las causas fundamentales. También será posible adoptar el enfoque opuesto centrándose en una causa raíz específica para abordar múltiples barreras. Los dos modelos son bidireccionales y, por lo tanto, pueden, juntos, servir como un marco para guiar las actividades de mejora, sin importar el punto de partida. El análisis de las barreras detrás del flujo ineficiente de pacientes en todo el hospital se puede encontrar en algunos estudios previos con un enfoque en los indicadores de rendimiento [29],paradojas del flujo de pacientes [31], aplicaciones de producción de atención médica esbelta [26] y estrategias generales de mejora [34]. El marco integral que evoluciona a partir de nuestra revisión sistemática de la literatura complementa su trabajo al permitir una comprensión más profunda de las barreras del proceso del paciente en todo el hospital en diversos contextos y desde diversas perspectivas.
Los hospitales son organizaciones que consisten en múltiples subprocesos entrelazados y dinámicas de cambio complejas, con estructuras profesionales sólidas que comparten diferentes puntos de vista sobre cómo mejorar el sector de la salud [46]. Los hospitales luchan desde lógicas contradictorias entre grupos profesionales y administrativos o políticos donde los profesionales de la salud ven las necesidades del paciente individual mientras que los otros grupos son defensores de la sociedad o del futuro paciente ([149, 150]). Esta complejidad agrega estrés ético a todos los que trabajan a lo largo del flujo de pacientes [151]. Además, el comportamiento o la influencia de los propios pacientes en el proceso de tratamiento tiene un profundo impacto en el rendimiento. Esto se puede ver en la voluntad o capacidad de los pacientes para cumplir con el proceso de atención y con las decisiones tomadas por los profesionales de la salud. Todas estas perspectivas proporcionan desafíos significativos para coordinar a todos los actores de la cadena de valor y, por lo tanto, permitir un proceso continuo del paciente a lo largo de toda la trayectoria de la atención ([8, 27, 34]). Un enfoque sistémico podría ofrecer mejores posibilidades de llegar a un terreno común en los proyectos de desarrollo. Kreindler [31], y D’Andreamatteo [26] también enfatizan las dificultades para mejorar el flujo de pacientes a través de los hospitales sin adoptar el enfoque de todo el sistema. Argumentan que las mejoras exitosas del flujo local en el mejor de los casos ofrecen optimización local y, en el peor de los casos, corren el riesgo de afectar el flujo de pacientes de las clínicas o unidades adyacentes. Por lo tanto, se necesita una estrategia organizativa general para mejorar los flujos de pacientes del hospital.
Para apoyar a los hospitales en el diseño de estrategias de mejora para todo el sistema, los investigadores deben realizar más estudios utilizando una lente más amplia. Comprender cómo mejorar el proceso del paciente en todo el hospital es problemático hoy en día, ya que la investigación previa sobre las barreras del proceso del paciente se ha centrado casi por completo en entornos médicos individuales (clínicas o unidades). Esta revisión de la literatura demuestra el fuerte enfoque en entornos individuales, visto en el dominio de las barreras y las causas fundamentales asociadas con el tema interno. Estas barreras se expresan principalmente a partir de la necesidad y los objetivos de un solo entorno y no de la necesidad de un hospital o del sistema. Por el contrario, los estudios sobre las barreras de proceso en asociación con el sistema de gestión son escasos e indican que el estudio del rendimiento del proceso del paciente desde una perspectiva de todo el hospital es raro. Esto confirma investigaciones anteriores que han señalado la escasez de estudios que tomen una perspectiva hospitalaria sobre el rendimiento del proceso del paciente ([13, 26, 31, 34]). En consecuencia, la falta de investigación sobre las barreras en relación con el sistema de gestión podría significar que pasamos por alto razones importantes detrás del rendimiento ineficiente de los pacientes hospitalarios. Esto expresa una limitación a este estudio, ya que una revisión se limita naturalmente a los estudios primarios incluidos. Por lo tanto, desarrollar aún más este marco solo se puede lograr mediante la realización de más estudios sobre las barreras del proceso del paciente asociadas con el sistema de gestión.
Este artículo contribuye a la toma de decisiones por parte de los gerentes de atención médica y los responsables políticos al proporcionar nuevos conocimientos sobre las barreras del proceso del paciente en todo el hospital, llenando un vacío que investigaciones anteriores han identificado. En este estudio, se han construido dos modelos a partir del uso de la teoría existente sobre los procesos, y se han aplicado en un contexto novedoso, lo que se suma al cuerpo de conocimiento existente. Utilizando estos dos modelos, hemos construido un marco de procesos para todo el hospital que conecta los entornos hospitalarios con las categorías de procesos y conecta esas categorías de procesos con las principales barreras y sus causas fundamentales. Amplía la comprensión y descripción de las barreras de proceso y su presencia e impacto en el rendimiento de los pacientes en los hospitales. El uso de este marco también se conecta con una imagen más amplia del desempeño del sistema de salud, ya que proporciona información sobre cómo los sistemas de atención médica pueden alcanzar sus objetivos de puntualidad, capacidad de respuesta y eficiencia expresados por la OMS, la OCDE y la OIM ([15, 17, 18]).
Creemos que la mayor contribución gerencial evolucionará a partir del uso que los agentes de mejora, y los gerentes de salud en los hospitales, tendrán a partir de este marco al diseñar sus estrategias de mejora. Además, hay un cuerpo decente de conocimiento que se puede encontrar con respecto al rendimiento del proceso del paciente en los hospitales, pero este estudio destaca la necesidad de más investigación en todo el hospital sobre todo el flujo de pacientes desde la admisión hasta el alta. También dirigimos un enfoque a una exploración más allá de las barreras internas de los procesos para aprender más sobre todo el ecosistema de procesos en los hospitales. Finalmente, este estudio ha identificado numerosas barreras de proceso principales y sus causas raíz asociadas relacionadas con el rendimiento del proceso del paciente en todo el hospital. Por lo tanto, un paso natural posterior es identificar y evaluar soluciones suficientes para romper estas barreras con el fin de permitir flujos de pacientes rápidos y uniformes en los hospitales.
Este estudio viene con algunas limitaciones. A pesar de que se ha seguido un método riguroso de revisiones sistemáticas, no se realizó ninguna evaluación de la calidad de los artículos incluidos. La razón radica en el propósito del estudio de capturar toda la investigación relevante, lo que permite un enfoque sumativo al identificar las principales causas fundamentales. Por lo tanto, complementando los criterios de inclusión y exclusión, la validez de los resultados se ha derivado de la gran cantidad de estudios incluidos en la revisión. Otra limitación potencial es el criterio de incluir solo estudios en inglés, lo que podría excluir muchos artículos importantes. Finalmente, entender un sistema completo uniendo sus partes no garantiza una imagen completa. Hay, naturalmente, perspectivas perdidas en este estudio. Aun así, hasta que se puedan realizar grandes estudios primarios en todo el hospital sobre el rendimiento de los pacientes, tendremos que intentar comprender el todo resumiendo sus partes.
5. Conclusiones
Se han identificado 12 barreras principales y 15 causas asociadas. Los largos plazos de entrega, la coordinación ineficiente de la capacidad y la transferencia ineficiente del proceso del paciente son las barreras de proceso del paciente más frecuentes en los hospitales.
Estas barreras son causadas posteriormente principalmente por una dotación de personal inadecuada, falta de estándares y rutinas, planificación operativa insuficiente y falta de funciones de TI.
Este artículo ha demostrado la necesidad de más investigación primaria en todo el hospital para explorar más a fondo las barreras del proceso del paciente en todo el hospital, ya que la investigación anterior generalmente ha tomado perspectivas de la única clínica o unidad médica.
Finalmente, este desarrollo generaría un nuevo marco para todo el hospital para ser utilizado por los responsables políticos, los gerentes de atención médica y los agentes de mejora al decidir qué estrategias de mejora seguir para aumentar el rendimiento de los pacientes en los hospitales
