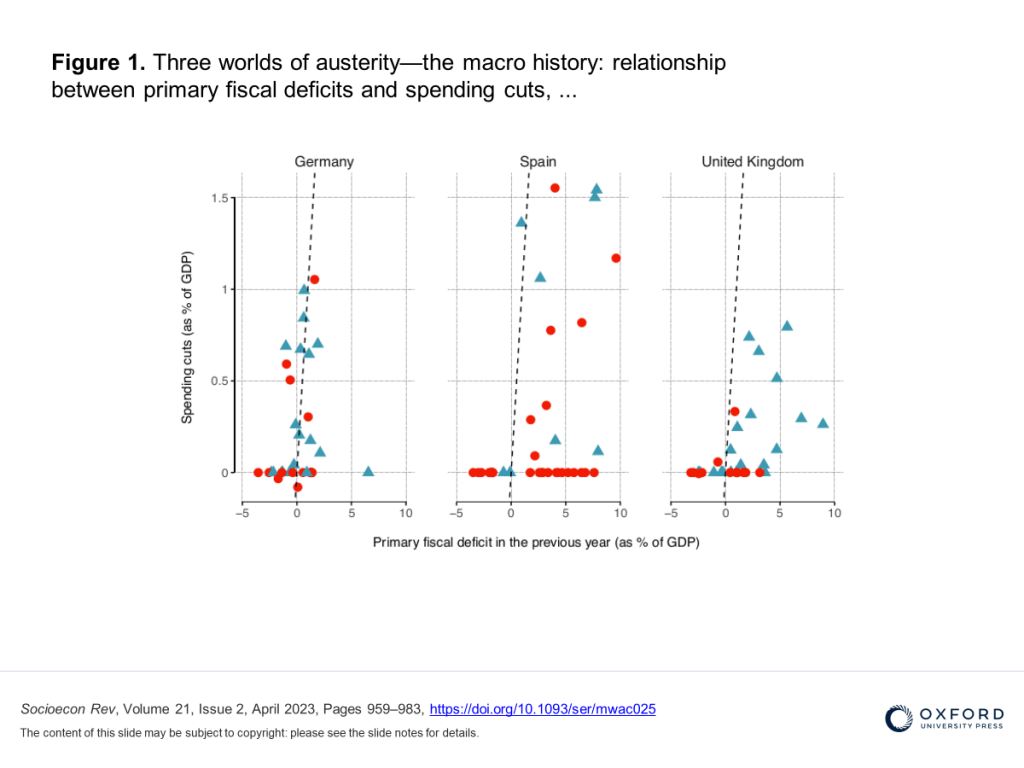
Dr. Carlos Alberto Díaz. Profesor titular universidad ISALUD
Estrategias generales de Mejora en la gestión de camas:
Conceptos generales del flujo de pacientes.
- Continuidad operativa y de atención. Disminuir tiempos muertos.
- Aumentar la frecuencia coherente de las decisiones clínicas.
- Planificación de las internaciones y de las altas.
- Coordinación de los procesos clínicos.
- Gestión centralizada de la asignación de camas.
- Productividad de los procesos en los pisos.
- Base flexible de camas.
- Siempre la guardia debe poder recibir pacientes con lugares.
El flujo de pacientes depende de una serie compleja de relaciones en una cadena de valor, tanto en sus áreas primarias y de apoyo que vincula las necesidades de los pacientes, con dolencias agudas, crónicas, crónicas agudizadas, crónicas terminales, que generan discapacidad y perdida de autonomía que requiere asistencia con quienes tienen información, entre muchos departamentos, servicios asistenciales y personas. Concretamente es la secuencia longitudinal de tareas y actividades, desde la historia clínica, el plan diagnóstico y los tratamientos, informar a los pacientes, y a su familia, a los otros profesionales en guardia, la programación, agendar las actividades y los procedimientos. Son las relaciones existentes entre los agentes prescriptores, proveedores internos de información, o logística, los agentes cuidadores, y profesionales, los proveedores externos, los servicios contratados, se producen vínculos en redes internas entre los pacientes y el equipo de salud, los incentivos, la motivación determinan el desarrollo de la atención y la efectividad clínica. Evaluar comportamientos oportunistas de los proveedores de cuidado. Que posterguen los turnos para los internados dando lugar a programados ambulatorios, porque facturan más. Siempre tiene que haber para pacientes internados turnos de recuperación cada tres horas en ecografía, tomografía y resonancia. Las ecografías se pueden decidir hacerlo al pie de la cama o que le lleven los pacientes. Los estudios no deben quedar para la última hora del día. Nosotros preferimos al pie de la cama y en horas centrales. Si el residente puede estar presente es fundamental porque aprende y relaciona su sospecha clínica con la imagen o el estudio. Si surge otras prácticas tenemos que preverlo y prescribirlo. El especialista siempre debe enseñar. Debemos hacer reuniones con los servicios proveedores para establecer los requerimientos habituales y evitar incompatibilidades con la ingesta de contraste y realización del estudio. La homogenización del flujo de pacientes es un concepto básico de la gestión de camas de la estrategia Lean, para estabilizar los flujos, optimizando uso de dispositivos, camas y quirófanos. Esto beneficia a los médicos que no pierden tiempo ´
Es muy importante la logística de los asistentes de servicio, llamados comúnmente camilleros. En el hospital que dirijo Tenemos distribuidos dos asistentes que abastecen el quirófano. Tardan 8 minutos por paciente de llevarlos al quirófano[1]. Los quirófanos en el caso comentado son ocho, pueden transportar como máximo siete pacientes por hora cada uno, Pero también deben llevar los que terminaron la cirugía. Internamente en la unidad otro camillero es el que los coloca en el quirófano que corresponde y el que saca a los pacientes. En la emergencia debe existir dos camilleros. En las salas, hay uno por sector, que debe cumplimentar las órdenes de trabajo en loops para otros estudios, lleva deja y vuelve al piso, allí moviliza otro paciente, pero sabe en qué momento retirar al paciente, asi no lo tienen que volver a llamar. Hemos ampliado la asistencia de la demanda no programado. En la emergencia anexa hay dos, y en el segundo pronto socorro uno. Uno de los asistentes camilleros tiene el rol de camillero guía, está en la guardia y revisa que todos los dispositivos oxígeno, camas, respiradores de transporte de movimiento este en el lugar demarcado y los tubos de oxígeno de transporte llenos.
Para mejorar la forma en que los pacientes se desplazan en el viaje[2] dentro del sistema de salud, su experiencia como pacientes, a través de ese sistema es necesario un enfoque coordinado de la admisión, los médicos, enfermería, farmacia, interconsultores, proveedores de información y logística el tratamiento y el alta, para lo cual resultan útiles algunos principios de ingeniería industrial. En términos generales se trata de disminuir la complejidad de los procesos existentes para comprender dónde se ubican los cuellos de botella en las unidades clínicas. También implica la necesidad de asegurar una prestación segura, de calidad, eficaz, eficiente y oportuna, y la existencia de servicios diseñados a partir de las necesidades del paciente.
Un numero de estrategias se enfocan en eliminar las ineficiencias y reconfigurar los procesos para para que el personal en áreas de internación sea más productivo y eficaces, contribuyéndose de ese modo a prevenir demoras en el flujo de pacientes.
La interrupción del trabajo para retomarlo más tarde, las demoras en las decisiones para grupos de pacientes y el procesamiento en lotes representan demoras evitables en los procesos de atención. Minimizar o eliminar estas esperas innecesarias contribuye significativamente a la eficiencia del sistema. Para ello es necesario reducir los paquetes de trabajo administrativo, asegurar decisiones clínicas frecuentes y reducir el procesamiento en lotes, o su volumen individual, en los procesos de atención.
Problemas de causa organizacional en la gestión de camas:
Es la oportunidad de proponer una serie de estrategias que se enfoquen en prevenir la utilización innecesaria de las camas.
- El primer aspecto que deseo señalar son los problemas de causa organizacional: el sector de internación debe tener un inicio temprano de la planificación, empezando el día anterior, señalando las posibles altas, sus condicionamientos, requerimientos y presencia de familiares, los pedidos de ambulancia, medicación, consulta postalta. Identificación, localización y condicionantes, comunicarle al oficial de alta y este además cruza con su información para ver si hay cuestiones que se pueden prever mejorar, avisar al paciente para que no venga tantas horas antes.
- La agrupación de todos los pacientes médicos nuevos en un solo lugar y la asignación de un grupo dedicado de proveedores de atención médica a la unidad crea un entorno diseñado para satisfacer rápidamente las necesidades de atención clínica y no clínica de los pacientes, centrándose en las altas tempranas. Concentrar las admisiones médicas agudas en una sola sala dentro de un gran centro de salud también elimina el tiempo improductivo de viajar por el hospital, lo que maximiza el tiempo y la energía del equipo médico. Un corredor de ingresos, Para luego pasar a otro lugar y seguir recibiendo pacientes y con las cirugías programadas. .Además, la prestación de servicios dirigida por un consultor en las primeras horas críticas de una admisión facilita la revisión temprana y la toma de decisiones clínicas, lo que respalda las decisiones oportunas sobre el tratamiento y la disposición. Los estudios sugieren que una mayor presencia de consultores se asocia con mejores resultados de la atención, con una reducción de la mortalidad y los reingresos y un aumento de las altas el mismo día.
- Encargado de las altas: Un personal de calidad, de gestión de admisión de pacientes. Permite tomar medidas con alguien destacado que se ocupe de las altas tempranas
- médico y administrativo del área de admisión. El medico avala la ubicación de los pacientes.
- Clasificación de los pacientes identificando los que tienen necesidades más complejas, entre ellas la capacitación de la familia para que acompañe el cuidado postalta de los pacientes.
- Definición y seguimiento del plan de diagnóstico y tratamiento, para ello con la visión de los decisores, de los médicos de planta. Es un plan de gestión clínica. Que debe figurar en la historia clinica.
- Definiendo con el paciente y sus cuidadores estos objetivos y aspiraciones. La mayoría de estas transferencias complejas requieren participación de la dirección conocimiento del financiador, de los médicos clínicos, de las secretarias de piso, para que se aúnen los esfuerzos y trabajen en equipo.
- Traspaso identificado de responsabilidades.
- Determinar las fechas previstas de alta como un planning de un hotel. Pero es necesario, por la agilidad de los procesos determinar las horas previstas del alta.
- Los pacientes que se van a la mañana, debemos darles el desayuno más temprano. Hablar el día anterior. Indagar sobre como continuarán con el cuidado.
- Educación para el alta, realizado por una enfermera, para que disminuya la ansiedad de las familias, que no exista desconocimiento y que se animen a continuar el cuidado como buenos cuidadores.
- Como espacio de compensación si el hospital o sanatorio están llenos, tener un espacio de espera para que los pacientes se vayan de alta. Espacios controlados clínicamente y con posibilidades de distracción.
- Entregarle al paciente la epicrisis. Los teléfonos importantes. La medicación para completar el tratamiento. Los insumos para curar. Las citaciones de continuidad de cuidados y un llamado telefónico posterior al alta. Finalmente debemos tener y configurar en la epicrisis que se le entrega al paciente una lista de comprobación: estudios complementarios. Tratamiento. Forma de proceder a la ingesta. Medicación, kit de medicamentos. Certificar la educación al alta y el tech back. Efectos personales. Turnos. De seguimiento de especialidad. Kinesioterapia. Traslados en ambulancia si el paciente no se puede desplazar. Esquema de seguimiento. Signos de alarma. Teléfonos de contacto con el equipo terapéutica. Hemos de avisarle que recibirán un llamado de postalta. O que quedará bajo un esquema de responsabilidad de teleconsulta. Que será llamado por telefono.
El cuidado progresivo requiere tener y disponer de una base flexible de camas, en los distintos niveles de cuidados, da a la organización una sustancial posibilidad de mejorar su eficiencia. El objetivo es mejorar la adaptación de los recursos disponibles con la demanda prevista y real. Existe una variedad de aplicaciones para esta estrategia. Para aplicarlas es necesario monitorear y analizar debidamente las tendencias en utilización de camas como forma de predecir el uso del recurso.
Estrategias enfocadas a la prevención de demoras de causa clínica:
Que el paciente llega a la habitación de internación con la mayoría de los estudios complementarios realizados, en concordancia con los médicos de planta de medicina interna.
Demora en el inicio de un tratamiento: es un tiempo que no se recupera y que puede afectar el pronóstico de una infección, de una isquemia, de una secuela, de un shock hipovolémico, de una insuficiencia respiratoria, de un infarto agudo de miocardio.
Problemas de logística: son diferimientos en las entregas o en la contestación de interconsultas.
Optimizar el estado clínico del paciente: el primer componente es Evaluación de los riesgos. optimizar el estado preoperatorio del paciente, el baño, la correcta ingesta de los medicamentos, el descanso preoperatorio, Premedicarlo con antibióticos. Ver cómo están los parámetros vitales, si hay una intercurrencia de último momento evaluarlos. Corregirlos si hace falta. Conversar las expectativas del paciente. Solucionar si tiene algunas dudas. Sus temores. Las cosas que no le quedaron claras con su cirujano. Evaluación y preparación preoperatoria, con todos los márgenes de seguridad.
Optimizar la gestión durante la cirugía: Un componente clave para acelerar la recuperación es reducir el estrés físico del paciente durante la intervención. La duración del ayuno previo es uno de los factores más importantes que no debería ser tan prolongado.
El tercer elemento es mejorar la confortabilidad postoperatoria: evitar el frío, dolor, náuseas, vómitos, desasosiego, estar informado. Iniciar con una realimentación precoz. Evitar el uso de rutina de sonda nasogástricas y vesicales. Ayudar a los pacientes a reasumir la alimentación normal tan pronto sea posible. Promover la rehabilitación temprana. La movilización del lecho.
El primer componente del modelo es la mejora de la actividad preoperatoria. Se trata de implicar a familiares y cuidadores en todos los procesos de educación y planificación anteriores a la operación, como también al médico de cabecera. Esto maximiza las posibilidades de que el paciente comprenda los consejos que se le proporcionan y actúe en consecuencia. Es más importante aún en cirugías complejas.
Las prácticas observadas en esta fase del proceso pueden ser clasificadas según se relacionen con los siguientes aspectos de la actividad preoperatoria:
1) gestión de las expectativas de los pacientes,
2) evaluación y preparación preoperatorias, y
3) admisión.
Un componente clave para acelerar la recuperación es reducir el estrés físico del paciente durante la intervención. Esto, atenuando la respuesta neuro-hormonal a la cirugía, no sólo ofrece una base racional para mejorar la recuperación, sino que también disminuye el riesgo de disfunción de órganos y complicaciones. Los factores que modifican y/o reducen el estrés quirúrgico y la disfunción de órganos son múltiples, y por eso requieren un enfoque planificado y coordinado.
El tercer elemento del modelo es mejorar la confortabilidad postoperatoria. El objetivo es poner a los pacientes en actividad y alimentación normales lo antes posible después de su intención.
Las siguientes prácticas contribuyen a ese fin:
1)tratar activamente el dolor postoperatorio para reducir las respuestas del organismo al estrés quirúrgico;
2) evitar el uso de rutina de sondas nasogástricas en pacientes sometidos a cirugía electiva gastrointestinal;
3) ayudar a los pacientes a reasumir su alimentación normal tan pronto como sea posible; y
4) promover la rehabilitación temprana.
Flujo de pacientes.
El flujo de pacientes es el movimiento de pacientes a través de un centro de salud. Implica la atención médica, los recursos físicos y los sistemas internos necesarios para llevar a los pacientes desde el punto de admisión hasta el punto de alta manteniendo la calidad y la satisfacción del paciente/proveedor. Mejorar el flujo de pacientes es un componente crítico de la gestión de procesos en hospitales y otras instalaciones de atención médica.
El denominado flujo de pacientes es una parte importante de las competencias de los decisores, de los médicos de planta, de generar un recorrido adecuado apropiado, pertinente para cada cliente, en cada parte del hospital, ya sea el hospital factory, el de la emergencia, el de la patología compleja, el de hospital de día y el de brazos extendidos con la comunidad. Esto se debe pensar que todas las cirugías tienen un tiempo de preparación, uno intraoperatorio, postoperatorio inmediato, La estrategia lógica para mejorar el flujo de pacientes consiste en tomar decisiones clínicas con frecuencia suficiente para promover un manejo proactivo de la atención y reducir el tiempo inactivo. Se han explorado y probado distintos enfoques en apoyo a esta estrategia. Además de contribuir a la capacidad efectiva reduciendo el tiempo inactivo de los recursos, la mayor frecuencia de las decisiones clínicas contribuye a la eficacia clínica y a la gestión de riesgos. La mayoría de los hospitales sufren de un desajuste continuo entre la oferta y la demanda (Litvak, 2005), lo que puede dar lugar a problemas, incluidos retrasos inevitables en las unidades de emergencia superpobladas, gerentes de unidades que luchan con la escasez o los excedentes crónicos de personal de enfermería, unidades que están sobreutilizadas o subutilizadas y la eventual insatisfacción del personal (Green, 2004; Litvak, 2005). En los establecimientos, varios flujos de pacientes compiten por el acceso a recursos compartidos. La falta de gestión de estos flujos da lugar a una o más interrupciones dentro de un sistema hospitalario. Para garantizar la prestación continua de atención, la resolución de problemas de flujo no debe limitarse a una unidad, sino que debe extenderse a otros departamentos, un requisito previo para resolver los problemas de flujo en todo el hospital.
En un libro blanco de 2003, el Instituto para la Mejora de la Atención Médica (IHI) explicó: «Comprender el flujo de pacientes requiere observar todo el sistema hospitalario de atención, no solo en unidades aisladas. Se ha demostrado que la reducción de la variación en el flujo mejora el flujo general de pacientes. Proporcionar a los pacientes acceso oportuno a la atención adecuada es un elemento esencial de la atención de alta calidad, porque cuando se brinda atención a menudo es tan importante como la atención que se brinda«. Los cambios de primer orden (por ejemplo, resolución de problemas, asignación de personal, disponibilidad de camas) son necesarios para mantener el sistema funcionando día a día en el nivel actual de rendimiento. Se requieren cambios de segundo orden (por ejemplo, proyectos de mejora, proyectos de capital) para pasar a nuevos niveles de rendimiento. Cada sistema tiene una restricción o cuello de botella actual. Identificar las principales limitaciones en el sistema y luego desarrollar cambios para abordarlas o eliminarlas tendrá el mayor impacto en el rendimiento del sistema.
Estos problemas requieren una mejor correspondencia entre la oferta y la demanda. Investigaciones recientes muestran que los desajustes entre la oferta y la demanda son a menudo un problema de flujo (Haraden y Resar, 2004; Litvak, 2005).
Es útil aplicar conceptos e instrumentos de gestión del flujo de pacientes para diagnosticar el obstáculo que limita el flujo de pacientes en las camas hospitalarias; definir estrategias para mejorar el flujo a través del obstáculo; y observar el efecto de la mejora en la programación.
En la bibliografía de la gestión de flujo de pacientes en el hospital es importante con la tecnología de información con datos que permitan tomar decisiones, la logística y la calidad de atención. Las implicaciones de estos hallazgos para los responsables de la toma de decisiones del hospital son que el flujo de pacientes es una variable mediadora importante que se ve afectada por la TI y puede afectar significativamente la calidad de la atención al paciente y el rendimiento financiero. Este modelo básicamente está orientado a la superación el modelo hospitalario tradicional estructurado en torno a especialidades clínicas, la buena gestión del flujo de pacientes en los nuevos entornos multidisciplinarios de producción hospitalaria se vuelve fundamental. Expresa la gestión operativa del hospital. Llevando el desempeño hospitalario por los caminos de la eficiencia y la calidad. Se deben simplificar los flujos de pacientes. El gurú de la calidad Deming propuso mejorar constantemente el sistema de producción y servicio mediante las técnicas de mejora de procesos más actualizadas y reexaminar críticamente los procesos de atención, simplificar los flujos de procesos y, en consecuencia, mejorar la eficiencia y la calidad operativas (Deming, 1986). De manera similar, Crosby (1979) propuso que el nivel de calidad óptimo es cero defectos, lo que se basa en la creencia de que producir productos de mayor calidad siempre es menos costoso que producir productos de baja calidad. Esto ha llevado a la famosa afirmación de que la calidad es “gratis”.
El flujo de pacientes debiera ser una secuencia lógica, personalizada, hacia la generación de valor para el paciente. Un flujo que además debe ser estabilizado, uniforme, que resuelva el problema del paciente. En la linealidad del flujo desempeña un papel importante el line up de la estructura, y eso se debe secuenciar adecuadamente y pensar en una planta hacia el diagnóstico y la resolución del cuadro clínico.
El inicio de la actividad, que en general es la programación de cirugía, el ingreso de los primeros pacientes en el plan quirúrgico, el cumplimiento del horario de las altas. Ingresamos pacientes para el quirófano por dos camas, que cumplen la tarea de realizar historia clínica, ver los estudios complementarios, bañarlo, hacer la premedicación, avisar al camillero y subirlo al quirófano, en una hora por ese sector pasan seis pacientes, e ingresan al quirófano, antes de las siete de la mañana. Es la acción que destraba el funcionamiento de un sector completo de internación. Luego debe primar el sentido común, ver que postoperatorios y en que horario requieren camas de UTI o Coronaria. Conocer si hay alguna ambulancia desde la emergencia domiciliaria que viene en camino, O una derivación de pacientes de otros establecimientos. Preguntar si estos pacientes requieren actividades que respondan a un flujo tenso preparatorio para acortar tiempos de respuesta de los pacientes. Se intenta encontrar la concordancia con los movimientos de las diferentes unidades funcionales, por ello, los que gestionan las camas deben estar empoderados, utilizar los caminos para evitar demoras, los jefes de servicio conocer sus movimientos, las unidades críticas son las únicas, que debemos tener alguna cama libre o para liberar en poco tiempo, para no tener dificultad de recibir o rechazar pacientes. Entre ellos la emergencia.
En la experiencia que tenemos, en una institución de 250 camas, tenemos de 10-15 ingresos por emergencia, 40-50 para cirugía programada, 3-4 quimioterapia prolongada, 10 hemodinamias y 2 pacientes pediátricos, que lleva a tener que disponer de 70 a 90 camas por día. Recordando que la tasa de ocupación de algunas camas se renueva dos o tres veces por día. De acuerdo con la cirugía que estemos realizando. Hay equipos de cirugía translaparoscópica que hacen seis intervenciones por la mañana luego hacen consultorio, operan otros cuatro pacientes por la tarde, que irán ocupar las camas que dejan libres los pacientes que se operaron a la mañana, entonces en esta especialidad, como en ginecología o artroscopia, histeroscopias, otorrinolaringología, urología, se pueden hacer estos recambios, que permiten utilizar las camas en más de una vez. Antes de aumentar la capacidad instalada de camas tenemos que revisar que podemos mejorar en eficiencia.
Se requiere para mejorar el flujo de pacientes:
- Gestión centralizada de camas.[3]
- Los servicios que realizan estudios complementarios deben dar prioridad a pacientes de guardia e internados.
- Estabilizar la cantidad de cirugías diarias y a lo largo del día.
- No demorar demasiado en el pase de guardia.
- Mayor presencia de decisores durante el día.
- Laboratorio de control temprano.
- logística de farmacia adecuada.
- Desayuno 8 hs.
- Poder dar el alta todos los días y hasta las 19 hs.
- Altas temprano.
- Corredor quirúrgico preparar un área de hospital Factory.
- Avisar al paciente y los familiares que se prevé el alta.
- Epicrisis a tiempo.
- Entrega de recetas al paciente.
- Educación al alta uno o dos días antes de estimar el egreso. Enfermería y kinesiología.
- Tramitar dispositivos que requiere el paciente. Muletas. Concentrador de oxígeno.
- Traslado a su domicilio. Vehículo particular o ambulancia.
- Cuidados domiciliarios.
- Programación de visitas ulteriores.
- Kit de medicación e insumos. Kit de insulinoterapia.
- Contención familiar y al paciente.
- Estudios pendientes que se enviarán resultados.
- La actividad docente no debe interferir el flujo de pacientes.
- Avisar si el paciente requiere ayuno a cocina y enfermería por algún estudio.
- Control de la seguridad de los pacientes.
- Efectuar pedidos de insumos adecuadamente.
- Agilizar las transferencias de los pacientes.
Reducción de la variabilidad de las prestaciones.
Un número de experiencias en distintos sistemas de salud se orientan a homogenizar las prestaciones a lo largo del día y de la semana como forma de reducir la variabilidad en la provisión de servicios y de ese modo contribuir a una variedad de objetivos: no saturar los sistemas de acceso (sobre esto hay mucho por hacer para facilitar la admisión, lo más importante es la medicación que toma crónicamente, el ayuno, las vacunas preventivas, asegurarse la provisión de sangre) conocer cuando se agrega la demanda estacional y que puede ser postergable, prevenir admisiones innecesarias, anticipar el diagnóstico y la intervención, y otorgar las altas en tiempo. Las iniciativas en este sentido abarcan distintos tipos de servicios y diferentes niveles de integración. Guías Clínicas. Capacitación. Seguimiento de vías clínicas. Equipos homogéneos. Que la mayoría sepa el resultado que se busca para el paciente. Los lunes que los ingresos no programados aumentan, debiera colocarse todas cirugías de rotación de menos de 24 hs, por lo tanto, permitir internar los pacientes que así lo requieran. El día anterior el domingo tratar de darle a la guardia espacios para que pueda recibir pacientes que vienen ese día. La emergencia es un sitio que sirve para detectar fallas en el seguimiento, cumplimiento del tratamiento, deterioros de la clase funcional, no debemos solo solucionar el episodio, sino llamar la atención aguas arriba para que ese paciente consuma menos servicios de salud y especialmente camas de internación, que en general empeoran su condición clínica previa. Tambien la utilizamos para evitar internaciones innecesarias, o que se pueden evitar, funcionando como un brazo de la atención del paciente con polipatología y multimorbilidad.
La planificación de las internaciones es la estrategia que se enfoca en asegurar a pacientes y personal una experiencia ágil, eficiente y fluida en el proceso de admisión. Una aplicación tangencial de este concepto es agendar actividades como estudios, procedimientos y terapias para el paciente internado, de la misma forma en que se hace para turnos ambulatorios.
La gestión de las camas comienza con la planificación de los procesos clínicos. Esto es dependencia fundamental del servicio de medicina interna. La forma de organización tradicional de la atención de la salud tiende a promover una visión fraccionada del sistema que es lo que fundamentamos una gestión clínica basada en medicina interna. Por ejemplo, el personal que trabaja en un nivel de atención puede tener poco conocimiento de los problemas a que se enfrentan sus homólogos en otros niveles. Y los profesionales en un punto dado del continuo asistencial pueden no conocer del todo las consecuencias de sus acciones en etapas posteriores del proceso.
Por lo anterior es una estrategia útil optimizar el proceso de atención a lo largo de las distintas organizaciones y los diferentes escenarios. Las instituciones eficaces en la adopción de esta estrategia estimulan a los colegas a verse como parte del mismo proceso. trabajando por los mismos resultados clínicos y reduciendo el número de interrupciones en el continuo, manejo del medio interno, de la analgesia y los antibióticos, las funciones renales, cardíacas y respiratorias. Una gestión óptima de camas es inconcebible sin procesos de gestión homogéneos en la porción de la organización a ser gestionada. Por otra parte, las experiencias indican que la efectividad de las estrategias de gestión de camas mejora con la centralización de las funciones de asignación de camas y lista de espera. Esto promueve un enfoque gerencial que tiene en cuenta a la vez las perspectivas de la organización y de cada servido para gestionar las camas del hospital.
Pases de Sala. El manejo de información.
Los pases no deben interrumpir la tarea médica durante mucho tiempo. Los pases de sala diarios por especialistas constituyen una forma efectiva de mejorar la frecuencia de las decisiones clínicas. No obstante, el mismo resultado puede obtenerse por métodos alternativos que no requieren inversión adicional en contratación de especialistas ni influyen significativamente en el uso de su tiempo. Introducir un enfoque sistemático en puntos clave del proceso contribuye al objetivo de conseguir decisiones clínicas oportunas y mejorar la utilización del recurso cama.
Adaptar los formularios de cambio de turnos de personal médico y de enfermería para incluir información sobre prioridad de internación y fecha estimada de alta. El equipo usa este detalle para definir la consulta al especialista, quien interviene si se producen complicaciones o se prevé una prolongación de la estadía.
Reuniones de revisión diaria entre coordinadores y jefes.
Facilita las decisiones clínicas, la derivación temprana a estudios y la comunicación de buenas prácticas, y sirve como foro para la educación y el desarrollo profesional de médicos en formación.
Para la mayoría de los pacientes, la planificación del alta es relativamente fácil; estos casos se consideran altas simples. Pueden definirse como los pacientes que regresan a su propio domicilio y tienen necesidades continuadas de carácter simple que no requieren planificación y prestación complejas.
En cambio, un 20% de los pacientes suele tener necesidades más complejas. El personal de los pisos puede necesitar soporte de profesionales con conocimientos más apropiados de los servicios y opciones disponibles para la etapa posterior al egreso. La mayoría de las transferencias complejas pueden ser gestionadas eficazmente por el equipo clínico. Pero un número pequeño de estos pacientes, si su gestión es demorada, puede tener un impacto muy alto sobre la ocupación de camas. Identificar las complejidades de forma temprana en el proceso del paciente asegura que se detecten y gestionen oportunamente las complicaciones
Las organizaciones eficaces en la planificación del alta consideran clave identificar los factores que puedan complicar la externación o cualquier otra transferencia del paciente. Esto permite adoptar medidas de forma temprana para planificar la atención. No hacerlo en el momento de la evaluación pre- internación o al inicio de la internación puede tener consecuencias para la transferencia del paciente más adelante en el proceso asistencial
Un grupo de intervenciones se relaciona con la elaboración de un plan de gestión clínica del paciente dentro de las 24 horas posteriores a su internación. Una vez completada la evaluación de ingreso, el plan de gestión clínica establece los objetivos para cada paciente. Las organizaciones eficaces consideran esencial definir y acordar con el paciente y sus cuidadores estos objetivos y aspiraciones. Los pacientes pueden tener expectativas distintas a las de los profesionales, y con frecuencia aquellas pueden ser sorprendentemente simples. Es por ello importante explorarlas junto con el paciente tan pronto como sea posible.
Definir qué tipos de actividades programar para el paciente internado contribuye a disponer de un esquema eficiente de organización, en el cual las ventajas superen a los costos de operario.
Se enfocan en la prevención de demoras; la provisión de información adecuada a pacientes, cuidadores y personal; y la productividad de los servicios prestadores.
Una vez decidida la justificación de programar las actividades, es buena práctica realizar una evaluación de la disponibilidad de los distintos servicios para adoptar el método.
Además de evaluar la disponibilidad de los distintos servicios para el cambio, decisiones relativas a la designación de responsables, monitoreo y plazos contribuyen a mejorar las posibilidades de una implementación exitosa.
Otras prácticas, relacionadas con la previsión de tiempos y funciones de cancelación y reprogramación, contribuyen a diseñar una estructura eficaz para el sistema de turnos de prestaciones.
Es preciso coordinar el proceso de alta o transferencia a través de un traspaso eficaz de responsabilidades en los pisos de internación. La coordinación efectiva puede acelerar el proceso y mejorar su calidad. Por otra parte, el personal de los pisos puede hacerse demasiado dependiente de equipos especializados de alta en casos en los cuales podría gestionar el proceso sin recurrir a aquellos. Establecer conexiones, implementar mecanismos de implicación de las personas y disponer los recursos necesarios para asistir al paciente en el futuro son, en las organizaciones eficaces, parte integral del proceso de planificación de cuidados a nivel de los pisos de internación.
Cuantas camas se necesitan
Para calcular el número de camas globales necesarias en una jurisdicción recomiendo que se emplee la fórmula de Brigdman:
Camas necesarias = Egresos x Estancia media / 365 x Índice de Ocupación óptimo (85%);
Donde, la estancia media= 3 días. Camas necesarias = 1170000[4] x 3 / 365 x 0,85 = 750 camas por día.
Esto significaría 2,25 camas por 1.000 habitantes tomando 3 días de estancia media por egreso y un índice de ocupación óptimo de 85%.
Este dato que se obtuvo es promedio, con lo cual el número de camas necesarias debe analizarse con mayor profundidad, considerando el tipo de pacientes que se internan, el tipo de patología que se atienda y la eficiencia con que se utilice este recurso, como así también el día de semana que se interna.
Fecha prevista del alta
Es buena práctica para la mejora de la eficiencia prever una fecha de alta o transferencia dentro de las 24-48 horas a contar desde la admisión, acordándola con el paciente y su cuidador. La mayoría de los pacientes quieren saber cuánto tiempo han de permanecer en el hospital, recibir información sobre su tratamiento y conocer cuándo han de recibir el alta. Eso les ayuda a alcanzar sus objetivos y a planificar su transferencia, y permite al personal coordinar las prestaciones con un objetivo temporal explícito. Excepciones a esta práctica pueden ser las unidades de cuidados intensivos y cuidados intermedios, en las que la previsión de una fecha de alta es demorada hasta que el paciente es transferido al piso, por ello todos los días desde admisión y el jefe de la unidad deben avisar cuales son los pacientes que están en condiciones de pasar al cuidado intermedio o moderado.
Educación al alta, metodología de Tech Back
La mayoría de las personas que reciben el alta tienen necesidades simples como seguimiento, medicación y equipamiento de soporte para una vida independiente en su casa. Otras tienen necesidades más complejas y requieren rehabilitación continuada o una revisión integral de los preparativos para su asistencia. La participación de pacientes y familiares en ambos casos contribuye a un flujo más ágil del sistema. Los familiares, los cuidadores informales de su familia tiene que recibir educación al alta mediante una metodología que se compruebe su comprensión, y posibilidad de hacerlo.
El 40-80% de la información médica proporcionada por los profesionales de la salud se olvida inmediatamente. Cuanto mayor sea la cantidad de información presentada, menor será la proporción correctamente recordada; además, casi la mitad de la información que se recuerda es incorrecta. Para el olvido de información existen tres tipos básicos de explicación: primero, factores relacionados con el médico, como el uso de terminología médica difícil; segundo, el modo de información (por ejemplo, hablado versus escrito); y, en tercer lugar, factores relacionados con el paciente, como baja educación o expectativas específicas. Aquí, discuto solo el segundo y el tercero, ya que las habilidades de comunicación de los médicos deben ser revisadas a fondo en otro lugar. [i] Según el Center for Health Care Strategies (CHCS), la baja alfabetización en salud y la educación insuficiente del paciente pueden costar hasta $236 mil millones cada año. [ii]
Para el alta es necesario involucrar a pacientes y cuidadores para que puedan tomar decisiones informadas que contribuyan a cumplir un proceso asistencial personalizado y maximizar su independencia, que tengan confianza, que se les enseñen mecanismos mediante los cuales puedan comunicarse con su sistema de salud, especialmente a los pacientes graves, trasplantados, que su relación longitudinal con su equipo de cuidado es indispensable. Puesto que estos pacientes, consultan en otras emergencias y muy probablemente no sepan qué hacer con ellos, les generen alarmas innecesarias.
Esto esta subsumido por el concepto más abarcativo de la alfabetización de la salud. La alfabetización en salud se define como «el grado en que los individuos tienen la capacidad de obtener, procesar y comprender la información básica de salud y los servicios necesarios para tomar decisiones de salud apropiadas». La alfabetización en salud se refiere a las habilidades necesarias para que un individuo participe en el sistema de atención médica y mantenga una buena salud. Las personas toman decisiones sobre su salud todos los días: qué comer, cuándo consultar a un médico, si fumar o no. Para mantenerse saludables, las personas deben saber cómo leer las etiquetas de los alimentos y medicamentos, ubicar el centro de salud más cercano, informar los síntomas a los profesionales de la salud, comprender el papeleo del seguro y pagar las facturas médicas. Estas pueden ser tareas complicadas y las habilidades para lograrlas no son enseñadas explícitamente por el sistema de atención médica u otras instituciones educativas y sociales. Las consecuencias de la baja alfabetización en salud son sentidas por: individuos, familias y comunidades que luchan por acceder a una atención de calidad o mantener comportamientos saludables;
Áreas de espera para el alta:
Las áreas de espera para altas son espacios clínicamente seguros para pacientes de bajo riesgo en los cuales éstos pueden esperar sus órdenes, instrucciones de seguimiento, transporte y otras gestiones de último momento. Que puedan esperar su traslado, su familiar y no demorar el ingreso de otro paciente.
Se trata de espacios controlados clínicamente donde los pacientes pueden permanecer confortablemente y acceder a refrescos y comidas, control de enfermería si es necesario. Algunas instituciones incluyen camas en estas áreas, pero la mayoría están equipadas solamente con sillas y sillones. Todas suelen incluir televisión y material de lectura, y muchas ofrecen acceso a computadoras.
Listas de comprobación al alta.
Médicas, administrativas, de continuidad de atención, de suministro de imágenes de devolución de efectos personales, de recetas y de permisos o certificados de baja laboral.
Las altas requieren de una lista de comprobación. Este componente consiste en utilizar un listado de verificación para altas 24-48 horas antes de la transferencia. El profesional responsable asegura con esto que el plan de alta o transferencia sea satisfactorio antes de ejecutarlo. Esto implica controlar que se han cumplido las actividades necesarias con la anticipación suficiente. El listado de verificación puede ser usado a lo largo de la estadía del paciente para registrar las actividades a medida que se cumplen.
Limpieza Alistamiento de las habitaciones.
Para ello es fundamental la enfermería y la secretaria de piso que avise y alerte a los equipos de limpieza de respuesta rápida que el paciente se fue de alta, que sea el sector de hotelería el que aliste la habitación, para que admisión interne a otro paciente. Entendamos que la enfermería tiene muchas tareas, que son administrar medicación, colocar vías, controlar pacientes, suministrar confort, asistir a los pacientes, entonces la preparación de una habitación en su sector puede no estar entre sus prioridades. Por ello, tenemos que asignar esta tarea al equipo de limpieza de hotelería.
Mejorar procesos que optimicen la utilización de las camas:
1. Investigar el estado actual de los procesos de limpieza
2. Determinar la demanda para estos servicios
3. Analizar la capacidad del personal de limpieza para cubrir la demanda
4. Identificar oportunidades de mejora
1. Estandarizar el trabajo del personal de limpieza
2. Reorganizar la disposición del personal
3. Estandarizar el contenido de los carros de limpieza
4. Monitorear el trabajo
5. Optimizar la notificación
Cuellos de Botella en la gestión de camas:
Existen dos tipos de dificultades en la gestión de camas que generan demoras para los pacientes: los de proceso y los funcionales. Generan mucho desperdicio, retraso en los procesos que dan continuidad a la atención de los pacientes, que son las cirugías, el inicio de una quimioterapia, la realización de estudios, la efectivización de los pases. Frecuentemente, realizando el Gemba, la recorrida, se identifica que hay pacientes que se instaló un tratamiento, están mejor clínicamente, podrían estar en condiciones de irse de alta, pero están esperando la realización de una resonancia, y esto se repite en la urgencia y en la internación. Existen procesos que determinan como debe resolverse esta demanda y están escritos, se saben cómo hacerlos, quienes son usuarios prioritarios. Pero funcionalmente no se cumplen. Porque hay otros procesos que interesan más a los responsables de suministrar esa información, y tienen ocupados los equipos en los casos ambulatorios programados, y generan desperdicios que desgastan a los gerentes de cuidados moderados o urgencias, porque siempre deben reclamar lo mismo. O bien se enteran unas horas más tarde cuando repasan los casos y los pacientes no se fueron. Inclusive en ocasiones se reciben reclamos de los propios familiares. Siempre todos los días es nuestra función, de los jefes de admisión, de gestión de camas, de la producción asistencial descubrir y solucionar la razón real de la demora.
Actuar a tiempo real e insistentemente, no dejar esto sin controlar porque aparecen conductas oportunistas: del servicio de admisión que quiere ubicar a las cirugías programadas, de los médicos que difieren la firma del alta porque se interna otro paciente en el sector, que las enfermeras tienen otras ocupaciones. El papelerío y la cantidad de tareas que lleva implícito un alta: epicrisis, recetas, pautas de alarma, kit de medicamentos e insumos, cd de imágenes, certificado de baja laboral, curación, retiro del plan de hidratación, pedir el traslado, hablar con los familiares, etc.,
Evitar la demora y la percepción de un recorrido del paciente molesto o inadecuado. Estas demoras no se recuperan y sobrecargan al personal. En los estudios complementarios o los quirófanos deben ser solucionados e informados por las secretarias de piso.
Es un aspecto importante en la encuesta de satisfacción como le dieron el alta al paciente.
Si ocurre algo que está ocasionando una ocupación más prolongada deben estar informados los pacientes que siguen, sus cuidadores enfermeros y médicos. Porque esto afecta el flujo de trabajo y las expectativas sobre el proceso. Pasa que se programa un estudio complementario, no se realiza y no se le explica al paciente por qué. Que quedó en ayunas y esperando información. Esto se debe evitar, trasladando la averiguación a un decisor coordinador o médico de planta o jefe de servicio o director, que modifique la programación sobre la marcha, reasigne los quirófanos, las habitaciones, los ecógrafos, las salas de hemodinamia, los equipos de tomografía o resonancia, o la secuencia de interconsultas cuando un médico de planta inicia su trabajo, debe empezar no por un orden de localización por sector o piso, sino por la necesidad que su información, su analisis, de continuidad al proceso.
Exige que actores sociales del establecimiento estén atentos y tensen el flujo en pull del proceso, para que no se forme un cuello de botella. Muchas de las circunstancias que motivan las demoras se pueden solucionar, lo inicial que hay que corregir es el flujo de información desde los proveedores de imágenes y los quirófanos, el sector de limpieza, que tenga prestos los equipos de respuesta rápida, la secretaria de piso, el servicio de admisión, los jefes, el jefe de emergencia que debe saber los pacientes que se van de alta en las próximas seis horas e informar, y solicitar camas para los pacientes que se quedarán más de 24 horas. La atención de los pacientes durante la internación es una cadena de valor, donde hay prescriptores y proveedores internos. Se debe entender que es un flujo constante, radial, neuronal, de información a compartir, por la secretaria de dirección, admisión, quirófanos, imágenes, hotelería, secretarias de piso y limpieza.
Todos orientados hacia un mismo fin, que los pacientes se movilicen, se internen, obtengan información con la mayor celeridad posible. Informar sobre las dificultades e ir escalando niveles de responsabilidad para que se encuentren soluciones y se reduzcan las demoras en las internaciones programadas, en los pases a piso de terapia intensiva, y en las altas de los pacientes, la rehabilitación de las habitaciones.
En general los cuellos de botella funcionales son aquellos que los servicios utilizan como complementarios y son varios procesos que compiten por su utilización, y exige entonces nuestra mirada para que no se alteren los procesos centrales. Cada uno debe cumplir con sus obligaciones, los jefes asignarlas, ser responsables y gestionar todos los días con la presencia y el ejemplo.
Es indispensable reducir los tiempos de espera, el de los preparativos, optimizar el tiempo de respuesta (camilleros, limpieza, concurrencia de enfermería y médicos, informar y dar los informes) reducir la pérdida de tiempo entre procesos. Asignar responsabilidades. Hay que explicar claramente que se quiere que cada uno realice, evitar la variabilidad. Optimizar los flujos de trabajo. Los tiempos de preparación del equipamiento. Colocar a los pacientes en áreas contiguas mientras se realiza el procedimiento anterior. Acelerar las intervenciones documentales para acelerar la disponibilidad de camas.
La reducción de la pérdida de tiempo entre procesos es con la mejora de la integración, implica mejorar la capacitación del personal para que pueda cumplir con una mayor gama de actividades. Monitorear más cercanamente el progreso del paciente, aportando los medios para que se puedan introducir cambios rápidamente en la conducta. Equilibrar tareas y actividades, para que se desempeñen adecuadamente.
Las principales tareas de los coordinadores será gestionar las interfases y las transiciones, no con la queja propia o la catarsis, con echar culpas, o con conductas disruptivas, sino que se hagan las cosas. Que el paciente no perciba que algo se está haciendo mal.
Sistematizando el flujo de materiales, la autorización de las prácticas, la recepción de los servicios, los equipos, identificar cuando los pacientes, o los familiares tienen que resolver problemas complejos y no están logrando la respuesta del financiador, o de las áreas de auditoría de las obras sociales o los prepagos. Evitar esos tiempos muertos. También el coordinador debe acortar el flujo de órdenes hacia la enfermería en los procesos de cuidado, o bien en los procesos técnico-administrativos. Los coordinadores sufren problemas de eficiencia por no comprender todos los detalles de un servicio. Estos problemas se pueden solucionar informándolo. La parte proveedora es un proceso también influye en la eficiencia, porque son responsable que mejore la gestión de las camas y del proceso en general.
Comunicarse con los pacientes y con los familiares, e informarlos sobre la evolución y probabilidad de alta.
Tenemos que saber planificar que nos impone la demanda y las alternativas, la programación de la producción y la planificación de la capacidad global son actividades habituales. Implica actividades para formalizar y determinar las ubicaciones. Definir el número correcto de camas. Identificar y fijar la capacidad de los quirófanos. Calcular los requisitos de recursos de equipamiento. Determinar las necesidades de personal.
Comprender que la discontinuidad operativa y las demoras innecesarias constituyen un problema de perdida de eficiencia y pérdida de productividad, afecta a los pacientes y los rendimientos económicos.
El componente humano para las demoras es importante, el tiempo que tarda en informar el tomografísta y el ecocardiografista. Porque acomodan su trabajo sin importar lo que afecta a otros procesos. Tenemos que dedicar tiempo en cómo trabajan las personas, permite que cambios se puede modificar esos patrones de trabajo.
Quienes administran las camas deben tener la notificación a tiempo real de las camas libres desde los pisos a admisión, y las secretarias de piso atentos a la información. Cuando dejan el cuarto.
No convocar a todos los pacientes a la misma hora para la internación, dejar que eso lo arregle admisión, solo en el primer turno te debes asegurar que lleguen el doble de pacientes, y desde allí no sufrirás más interrupciones en el abastecimiento del quirófano.
Los servicios complementarios no deben procesar las muestras en lotes, dejando para analizar las muestras. No acumular estudios y muestras hasta alcanzar un número específico para comenzar con el procesamiento.
Otra estrategia operativa que rinde muy buenos resultados, y que debe apoyarse en integrantes del plantel que tengan compromiso consiste en tomar decisiones clínicas con frecuencia en catorce horas por día, y seis horas sábados domingos y feriados, que es la frecuencia necesaria para desarrollar y promover planes de estudio que no demoren la estancia de los pacientes, esto los financiadores lo perciben, pero más lo hacen los pacientes. Contribuye a la eficacia clínica y la gestión de riesgos.
Estos espacios se desarrollan en los pases de la mañana, al mediodía y a las 20 hs, con lo cual el paciente tiene loops cortos de pedidos, informes, evaluación, interpretación ajuste tratamiento informes o modificaciones. Adaptar formularios de cambio de turnos médicos y de enfermería para incluir información sobre prioridad de internación, estudios pendientes a pedir, solicitados, reclamados, repregunta a los especialistas, informes a los familiares e inquietudes de estos, aspectos del entorno y de los determinantes sociales, tiempo estimado de alta del paciente. Reunión diaria de revisión de casos internados. Intervenciones tempranas y longitudinales en las admisiones urgentes. Utilizar los scores de NEWS. Comunicación e intervención por un equipo que coordinará el sistema de gestión clínica en la toma de decisiones. Todos los estudios complementarios deben ser en caso de necesidad 24/7 para evitar que se realicen estudios cuando le convengan al especialista y la información que este suministre se postergue o se conozca tarde.
Evaluar el historial de las altas del próximo día y las horas del día. Las internaciones las tenemos que medir por hora. Evaluar los horarios reales de alta. Luego una empleada de calidad evaluará las causas por las cuales no se dieron las altas. Mejorar la coordinación de las otras actividades que se requieren en relación con los horarios de alta. Las altas principales deben ser a primera hora del día. Las altas de cirugía cuando se cumplen las horas de seguridad de los postoperatorios. Se deben dar altas hasta las 20 hs. Luego se deben postergar hasta las ocho de la mañana. Se deben conocer las altas probables de camas que requiere la terapia intensiva para pasar pacientes al piso, y esto ayudará a que no se posterguen las mismas ya que constituye un problema de calidad. Deben estar incluidas en el planning de camas que debe manejar la admisión.
Base Flexible de camas:
La estacionalidad por semana epidemiológica y modificación de la carga sanitaria nos obliga a la programación de una base flexible de camas, de recursos y de personal, que debemos considerar en consecuencia de las enfermedades respiratorias y de las internaciones por Covid, aumento de las cirugías programadas y resolución de listas de espera que nos soliciten los financiadores, especialmente cuando la institución asume la colaboración o la resolución cuando toma un nuevo grupo de pacientes. Siempre en ese caso es natural que se establezca un proceso de depuración de demanda de contacto con los pacientes la asignación de turnos, centros de atención, seguimiento de las listas y la aceptación de los pacientes. También se puede estipular cierres de camas en días festivos, que naturalmente baja la demanda programada, podemos destinar menos camas, menos gasto en personal sin agregar valor. No solo colocar en el área de camas flexibles a los pacientes recién llegados sino a los que están y tienen programada el alta los próximos días. Internación que se pierde son ingresos económicos que se derrochan. La emergencia siempre debe tener camas para poder recibir esos pacientes y aumentar nuestros usuarios.
Controlar y evitar Los desequilibrios de horarios y coincidencia con alta demanda y baja disponibilidad, en general responde a problemas organizativos solucionables, es necesario como concepto asegurar las camas necesarias estén disponibles antes que surja la demanda para ellas, ello significa anticipar en el día el alta de los pacientes para que ocurra antes del pico de la demanda de admisiones. Las altas hay que distribuirlas de modo equilibrado. Se diferencian las quirúrgicas de las clínicas. El paciente con mayor deterioro que requiere el pase a una unidad de recuperación o rehabilitación. Es indispensable reducir los tiempos de espera, el de los preparativos, optimizar el tiempo de respuesta (camilleros, limpieza, concurrencia de enfermería y médicos, informar y dar los informes) reducir la pérdida de tiempo entre procesos. Asignar responsabilidades. Hay que explicar claramente que se quiere que cada uno realice, evitar la variabilidad. Optimizar los flujos de trabajo. Los tiempos de preparación del equipamiento. Colocar a los pacientes en áreas contiguas mientras se realiza el procedimiento anterior. Acelerar las intervenciones documentales para acelerar la disponibilidad de camas. La reducción de la pérdida de tiempo entre procesos es con la mejora de la integración, implica mejorar la capacitación del personal para que pueda cumplir con una mayor gama de actividades. Monitorear más cercanamente el progreso del paciente, aportando los medios para que se puedan introducir cambios rápidamente en la conducta. Equilibrar tareas y actividades, para que se desempeñen adecuadamente.
Tareas de los coordinadores:
Las principales tareas de los coordinadores será gestionar las interfases y las transiciones entre los servicios, no con la queja propia o la catarsis, con echar culpas, o con conductas disruptivas, sino que se hagan las cosas. Que el paciente no perciba que algo se está haciendo mal.
Poner Luz de razonamiento clínico en los casos más complejos. Apoyar a los residentes y médicos de planta que tomen decisiones en función de datos vinculados al proceso diagnóstico.
Que controlen las altas previstas y los ingresos programados, que estén comunicados con la emergencia, para ver que pueden colaborar.
Coordinar la realización de prácticas endoscópicas, colocación de vías centrales, sondas nasoduodenales. Vigilar a los pacientes con probabilidad de deterioro clínico.
Dialogar con los interconsultores, para que aporten la mayor experiencia posible en los casos y contribuyan a generar valor
Deben actuar Coordinando el flujo de materiales, tramitar la autorización de las prácticas, la recepción de los servicios, los equipos, identificar cuando los pacientes, o los familiares tienen que resolver problemas complejos y no están logrando la respuesta del financiador, o de las áreas de auditoría de las obras sociales o los prepagos. Evitar esos tiempos muertos.
También el coordinador debe acortar el flujo de órdenes hacia la enfermería en los procesos de cuidado, o bien en los procesos técnico-administrativos. Los coordinadores sufren problemas de eficiencia por no comprender todos los detalles de un servicio. Estos problemas se pueden solucionar informándolo. El staff de apoyo de imágenes, laboratorio, interconsultores, farmacia, esterilización, proveedores de información y de logística, son procesos vinculantes que también influyen en el cumplimiento de los programas de internación, en la admisión de la cirugía, en la eficiencia, porque son responsable que mejore la gestión de las camas y del proceso en general.
Comunicarse con los pacientes y con los familiares, e informarlos sobre la evolución y probabilidad de alta.
Tienen que saber planificar que nos impone la demanda y las alternativas, la programación de la producción y la planificación de la capacidad global son actividades habituales. Implica actividades para formalizar y determinar las ubicaciones. Definir el número correcto de camas. Identificar y fijar la capacidad de los quirófanos. Calcular los requisitos de recursos de equipamiento. Determinar las necesidades de personal.
Comprender que la discontinuidad operativa y las demoras innecesarias constituyen un problema de perdida de eficiencia y pérdida de productividad, afecta a los pacientes y los rendimientos económicos.
El componente humano para las demoras es importante, el tiempo que tarda en informar el tomografísta y el ecocardiografista. Porque acomodan su trabajo sin importar lo que afecta a otros procesos. Tenemos que dedicar tiempo en cómo trabajan las personas, permite que cambios se puede modificar esos patrones de trabajo.
Quienes administran las camas deben tener la notificación a tiempo real de las camas libres desde los pisos a admisión, y las secretarias de piso atentos a la información. Cuando dejan el cuarto.
Coordinación de los procesos clínicos: Lamentablemente la forma de organización tradicional en la atención de la salud tiende a promover una visión fraccionada del sistema, el personal que trabaja en un nivel de atención tiene poco conocimiento de lo que ocurre en los otros niveles. Tiene una importancia particular el continuo de atención, la integración de cuidados y el conocimiento de quienes son los que lo están tratando y que tenga buena comunicación con ellos. Crear oportunidades para que el personal se ponga en contacto comparta los problemas y desarrolle objetivos integrados. Diseñar el proceso ideal de atención desde la perspectiva del paciente y sus familiares, de modo tal que favorezca la provisión de servicios clínicamente eficaces y promueva el mejor uso posible de competencias, habilidades y recursos. Establecer vínculos formales entre los equipos clínicos de planta, coordinadores, residentes, especialistas de cirugía, de traumatología, kinesiología, neumonología, cardiología, para mejorar el cuidado del paciente y reducir los tiempos de atención.
Rediseñar la atención y luego estandarizarla a lo largo de todo el proceso implicando a todo el personal relevante.
No convocar a todos los pacientes a la misma hora.
No acumular estudios y muestras hasta alcanzar un número específico para comenzar con el procesamiento.
Otra estrategia operativa que rinde muy buenos resultados, y que debe apoyarse en integrantes del plantel que tengan compromiso consiste en tomar decisiones clínicas con frecuencia en catorce horas por día, y seis horas sábados domingos y feriados, que es la frecuencia necesaria para desarrollar y promover planes de estudio que no demoren la estancia de los pacientes, esto los financiadores lo perciben, pero más lo hacen los pacientes. Contribuye a la eficacia clínica y la gestión de riesgos. Estos espacios se desarrollan en los pases de la mañana, al mediodía y a las 20 hs, con lo cual el paciente tiene loops cortos de pedidos, informes, evaluación, interpretación ajuste tratamiento informes o modificaciones. Adaptar formularios de cambio de turnos médicos y de enfermería para incluir información sobre prioridad de internación, estudios pendientes a pedir, solicitados, reclamados, repregunta a los especialistas, informes a los familiares e inquietudes de estos, aspectos del entorno y de los determinantes sociales, tiempo estimado de alta del paciente. Reunión diaria de revisión de casos internados. Intervenciones tempranas y longitudinales en las admisiones urgentes. Utilizar los scores de NEWS. Comunicación e intervención por un equipo que coordinará el sistema de gestión clínica en la toma de decisiones. Todos los estudios complementarios deben ser en caso de necesidad 24/7 para evitar que se realicen estudios cuando le convengan al especialista y la información que este suministre se postergue o se conozca tarde.
Altas tempranas. Evaluar el historial de las altas del próximo día y las horas del día. Las internaciones las tenemos que medir por hora. Evaluar los horarios reales de alta. Luego una empleada de calidad evaluará las causas por las cuales no se dieron las altas. Mejorar la coordinación de las otras actividades que se requieren en relación con los horarios de alta. Las altas principales deben ser a primera hora del día. Las altas de cirugía cuando se cumplen las horas de seguridad de los postoperatorios. Se deben dar altas hasta las 21-22 hs. Luego se deben postergar hasta las ocho de la mañana. Se deben conocer las altas probables de camas que requiere la terapia intensiva para pasar pacientes al piso, y esto ayudará a que no se posterguen las mismas ya que constituye un problema de calidad. Deben estar incluidas en el planning de camas que debe manejar la admisión.
Anticipar el desayuno, el baño, la entrega de los papeles con un médico dedicado para que llegue antes y se ocupe de las altas, luego de que se cerciore que no hubo ninguna modificación de la condición clínica. Esas altas deben estar consignadas en el lugar, avisadas a enfermería, cocina y admisión, de modo tal que, si algún factor interfiere en el proceso, los responsables reclamen al área correspondiente. No puede ser que nos enteremos las camas disponibles y ya tenemos comprometida la demanda con pacientes que entran por la vía del corredor a quirófano. Organizativamente deben saber a qué cama salen. Si son pacientes porque requieren cuidado en UTI, debemos asegúranos y facilita la transición de otro paciente de la unidad de cuidados intensivos al piso, para que cuando es llamado el paciente al quirófano ya este la cama libre de uti. También si no se requerirá esa cama avisar lo antes posible a la unidad para que use la cama para otro paciente y no la tenga reservada más tiempo. De igual manera ocurre con las derivaciones si estas se suspenden por favor avisar a la unidad para que tenga la cama disponible.
Debemos agotar las medidas para que no se retrase la actividad del quirófano por problemas de ingreso de un paciente. Tampoco se pueden vulnerar principios de seguridad con el clásico subirlo igual. Debemos tener un indicador de hora de alta y hora efectiva que se va el paciente, tratando de disminuir la tardanza en cada paciente, Tenemos que asignar el rol de responsable de las altas, alguien que tenga que ocuparse de esos retrasos y trabajar en equipo, admisión, enfermería, médicos, camilleros, limpieza y secretarias de piso. Todos sabiendo que el objetivo es liberar la cama apropiadamente cuando corresponde para que la ocupe otro paciente. Si se trabaja en una serie de tiempo es posible predecir la cantidad de altas que se necesitan para todos los ingresos. Existen variaciones ocasionadas por la emergencia, la derivación de pacientes y la suspensión de cirugías programadas. También puede ocurrir que no se informe los pacientes que se van de alta o se derivan desde la guardia. Pero existen algunas aproximaciones que pueden hacerse que siempre se necesitan las camas que aseguren que los pacientes no estén más de 24 hs en la guardia. Esto en la unidad que presido significa entre diez o doce camas para el pronto socorro todos los días, más otras ocho o diez altas que da a pacientes esto significa el equilibrio por las 23 camas que tiene.
Uno de los componentes más importantes son la coordinación con el laboratorio, para entrega de la información que colabore en el direccionamiento de la toma de decisiones para que no se tengan que volver pasos y modificar lo escrito o las indicaciones porque no estaba disponible el laboratorio.
Lo mismo ocurre con la radiología o la ecografía en otros servicios. La detección de una colección intraabdominal por la ecografía determina que se programe el intervencionismo. Dirigir, coordinar y facilitar la comunicación entre el medico solicitante y el personal de las áreas que suministran información: endoscopia, tomografía, resonancia, ecografía, laboratorio, interconsultas etc., Aportar conocimientos sobre responsabilidades, procedimientos y requerimientos habituales entre los servicios, para que los consultados no adopten conductas oportunistas como fue mencionado. Facilitar el acceso a la programación de los turnos. Comunicarse con instancias superiores por cualquier dificultad demora o alternativas que puedan prolongar la internación de los pacientes.
Otra acción para mejorar la gestión de camas reconfigurando los procesos en las áreas de internación, reducir los tiempos de admisión, eliminar esperas innecesarias y asegurar que el paciente tenga toda la documentación, asegurar que todo lo que necesita el paciente esté en condiciones óptimas, eficacia en el trabajo de cambio de turno, reuniones de pie, en sitios próximos a la información, pase de enfermería al pie de la cama, clarificación de funciones y responsabilidades. Reducir el tiempo de cambio entre un paciente y otro. Se basa en mejorar la eficiencia de la asignación de recursos de limpieza. Para evitar las demoras.
Medir la desviación de los indicadores de performance y evaluar el impacto en días cama, evaluando las estadías que deberían ser analizados para un mejor gerenciamiento de sus duraciones. Alinear las estadías con las cirugías y con los procedimientos, objetivo de duración, traducirlas en meta, calcular el número de camas necesarias para la hospitalización.
Adecuar los recursos humanos a la actividad prevista, esto también mejora el recambio de los pacientes, definir y adaptar los esquemas organizativos con la mejora correlación de la actividad. Fundamentalmente definiendo que se espera de lo que cada uno realice. Para ello medimos la carga de trabajo, las características de los pacientes y que demandan de la enfermería. Los médicos de planta, su actividad los tiempos. El esquema de toma de decisiones para que no existan demoras.
A medida que los hospitales se centren cada vez más en la atención basada en el valor en lugar de la atención de pago por servicio, es probable que los incentivos continúen creciendo para los cambios operativos que los hospitales deben realizar para mejorar el flujo de pacientes a través de sus instalaciones. Los hospitales que apoyen esos cambios operativos con cambios culturales relevantes estarán en la mejor posición para mejorar el flujo de pacientes.
Conclusión:
La gestión de las camas, como otros tantos procesos en el hospital, requiere de la participación, el compromiso, la actitud de muchos sectores, no depende para nada solo de la admisión, sino de los médicos que están a cargo de los pacientes, de las enfermeras, de los interconsultores, de los especialistas, de las áreas de diagnóstico, de los camilleros, de la farmacia, de la secretaria de piso, de las áreas de limpieza, de la organización de las tareas, de la conciencia de que son unidades económicas por las cuales se generan recursos para el funcionamiento de la institución, también depende de los propios pacientes y los familiares. Por ello es algo que la dirección debe estar muy atenta y mantener el flujo tenso sobre las actividades.
Servicio de Admisión.
La adecuada gestión de camas constituye el proceso de mayor impacto operativo dentro de un hospital. Las razones de esta brecha de calidad de atención son múltiples y complejas y sus consecuencias tienen impacto en costos innecesarios, mayor riesgo de eventos adversos durante la internación, disponibilidad acotada de camas ante urgencias o procedimientos programados, reducción de los niveles de satisfacción de los usuarios y profesionales, así como otras ineficiencias. Diversas iniciativas exitosas se han llevado a cabo para atenuar los desperdicios en este proceso.
Funciones del personal de admisión que se ocupa de las altas.
Información:
Debe tener el planning de camas actualizado a las 8hs. 14 hs. 19 hs. Altas e ingresos probables.
Verificar donde están los pacientes alojados.
Altas probables pasadas por los médicos de planta para el día posterior.
Altas programadas para el día de la fecha.
Conocer los ALOS de las patologías principales. Ver y llevar registro del dato.
Correlación con el average de internación de los pacientes para cirugía programada.
Identificación de las altas probables de quimioterapia y patología oncohematológica.
Altas probables de Pronto socorro.
Revisar la programación del quirófano. A última hora del día anterior. 18 hs.
Verificar que se llamen a los pacientes para su citación.
Identificar el ingreso de los pacientes.
Verificar que el familiar este avisado para acompañarlo cuando se produzca el alta.
Avisar a la enfermería para que reciba confort y desayuno temprano.
Actividades médicas, de enfermería y de la secretaria de piso:
Realizar las pruebas funcionales y asentarlas en historia clínica que aseguren la apropiabilidad del alta. Laboratorio y marcha.
Que este la condición clínica, quirúrgica verificada. Estudios de laboratorio. Ingesta oral. Ausencia de fiebre o vómitos.
Educación al paciente y al familiar para continuar con el cuidado. Enfermería. Kinesiología
Que se le sirva el desayuno más temprano.
Que tenga la epicrisis elaborada, el DVD de imágenes.
Verifique el aviso al familiar el día anterior.
Si es un paciente del interior tenga alojamiento en el hotel.
Conocer que solicitud para el cuidado posterior del paciente hace falta:
Pedido y provisión kit de alta.
Factores clínicos que quedarán pendientes.
Si requiere medicación en domicilio. “internación domiciliaria”
Si requiere estancia prolongada para rehabilitación o recuperación.
Si tiene pedido hisopado de vigilancia.
Ver si hay que hacer firmar algún comodato de concentrador o bomba o equipo de aspiración.
Turnos ambulatorios.
Kinesiología de recuperación si hace falta.
Conclusión:
En este trabajo se ha desarrollado el flujo de pacientes, la gestión de camas y se ha demostrado que es un área clave para aumentar el rendimiento de los pacientes, la efectividad, la eficiencia y mejorando la equidad, poniendo así a disposición de más personas un recurso escaso. La tendencia a la disminución del número de camas y de las estancias medias, con el aumento de la población, sólo puede servir para aumentar la presión sobre el recurso de camas. Una mayor eficiencia puede ayudar a contrarrestar esta presión. Hay una aplicación constante de iniciativas para trabajar hacia un uso más eficiente del recurso cama, pero el esfuerzo de sostenerlas es un problema. La contribución de este trabajo es resaltar la necesidad de soluciones sostenibles para abordar el manejo de camas. Además, sugiere que un enfoque holístico para observar a las personas, los procesos y la tecnología para crear una mayor coordinación en el sector de la salud, tal como se aplica con éxito en la fabricación y el software, podría ser la clave para proporcionar la sostenibilidad necesaria para maximizar la eficiencia del recurso de camas.
[1] La medición del transporte fue realizada en forma real presencial un residente de gestión, siguiendo a los camilleros esta información será para dimensionar la fuerza de trabajo. Los camilleros son comandados por la admisión de pacientes, y los movimientos quedan registrados en el sistema en el anexo de la historia informática que ha desarrollado la institución.
[2] Mejorar el flujo de pacientes dentro del sistema de salud y del hospital.
[3] El Servicio de Admisión, que dispone de información en tiempo real de la situación de camas del Hospital, conocerá y autorizará con antelación cualquier movimiento ínter o intrahospitalario, reconociendo a sus profesionales la responsabilidad en la gestión de camas del centro
[4] Se calcula que la tasa es de 8 cada 100 pacientes. 93.700 ingresos. 7800 por mes. 750 camas por día.
[i] Kessels RP. Patients’ memory for medical information. J R Soc Med. 2003 May;96(5):219-22. doi: 10.1177/014107680309600504. PMID: 12724430; PMCID: PMC539473.
[ii] 1. J. Vernon, A. Trujillo, S. Rosenbaum, and B. DeBuono. Low Health Literacy: Implications for National Health Policy. University of Connecticut, 2007