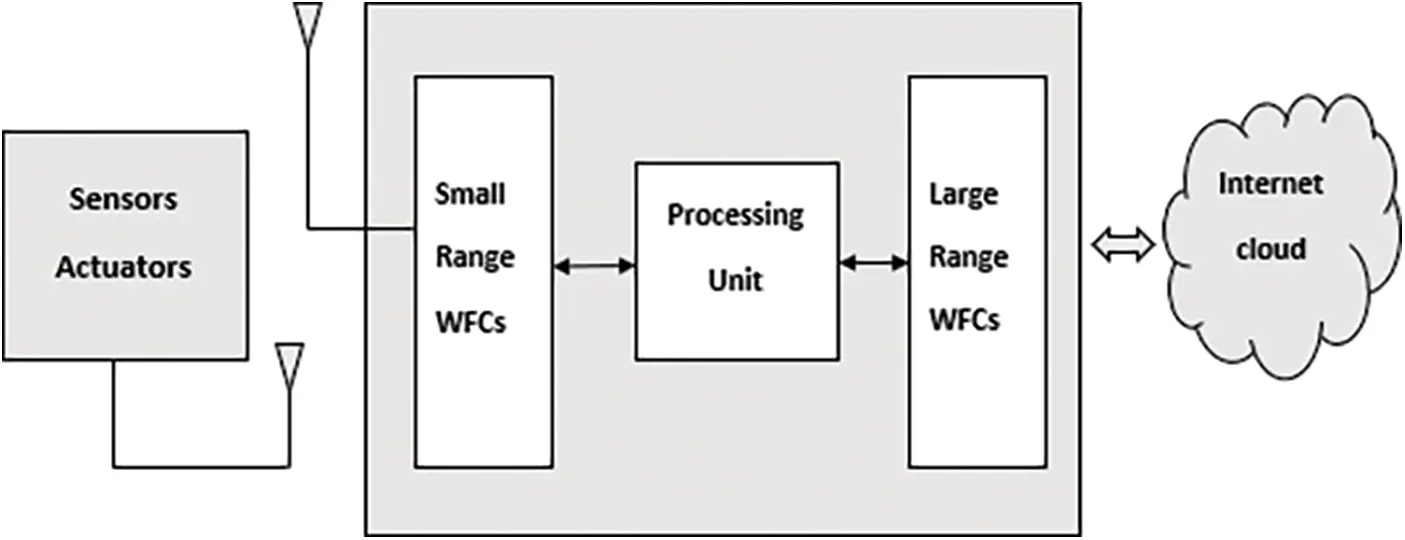
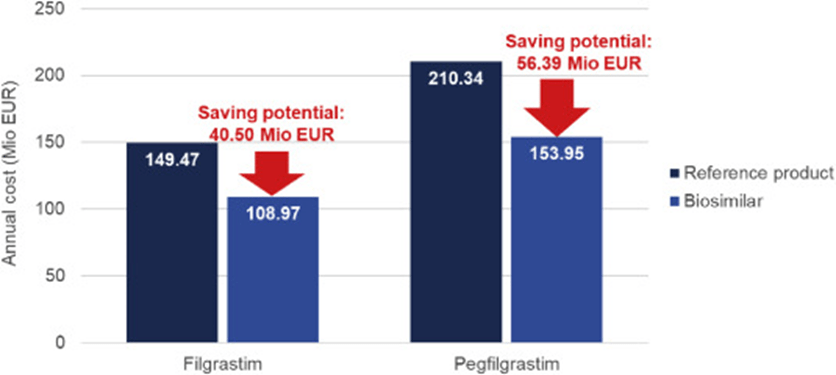
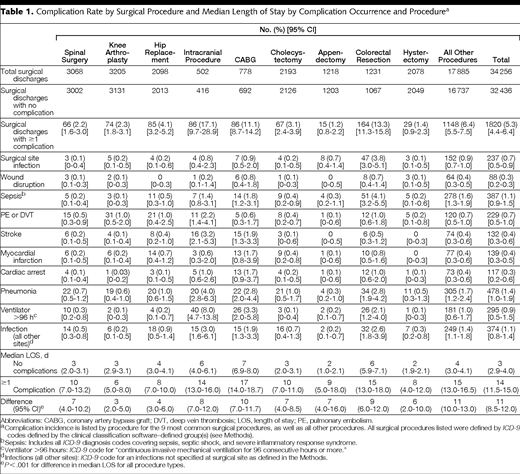
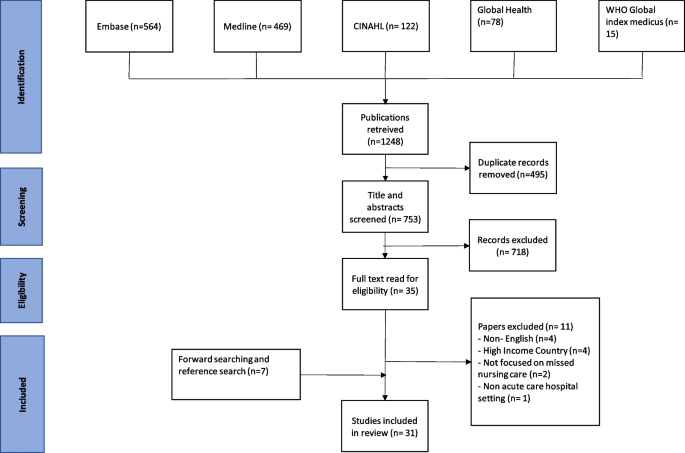
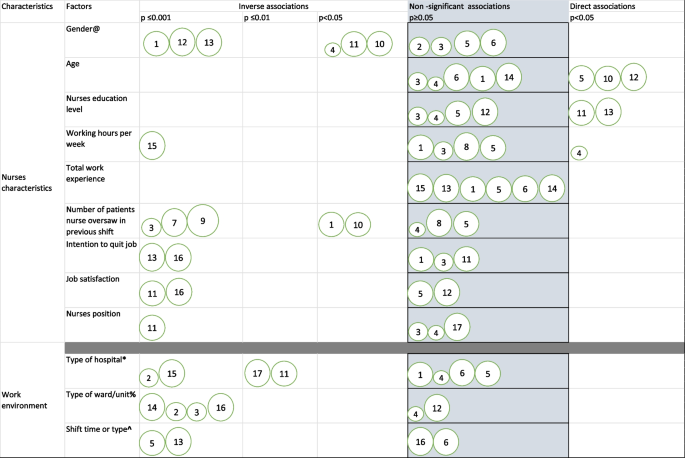
¿Cómo puede un modelo de pago agrupado incentivar la transición de la gestión de una sola enfermedad a la atención centrada en la persona e integrada para enfermedades crónicas en los Países Bajos?
Sterre S. Bour, Lena H. A. Raaijmakers, Erik W. M. A. Bischoff, Lucas M. A. Goossens, y Maureen P. M. H. Rutten-van Mölken
Para estimular la integración de la atención crónica en todas las disciplinas, los Países Bajos han implementado programas de manejo de enfermedades únicas (SDMP) en la atención primaria desde 2010; por ejemplo, para la EPOC, la diabetes mellitus tipo 2 y las enfermedades cardiovasculares. Estos programas de atención crónica específicos de la enfermedad se financian mediante pagos agrupados. Para los pacientes con enfermedades crónicas con multimorbilidad o con problemas en otros dominios de la salud, este enfoque demostró ser menos adecuado para el propósito. Como resultado, actualmente estamos presenciando varias iniciativas para ampliar el alcance de estos programas, con el objetivo de proporcionar una atención integrada verdaderamente centrada en la persona (PC-IC). Esto plantea la cuestión de si es posible diseñar un modelo de pago que respalde esta transición. Presentamos un modelo de pago alternativo que combina un pago combinado centrado en la persona con un modelo de ahorro compartido y elementos de pago por rendimiento. Sobre la base del razonamiento teórico y los resultados de estudios de evaluación anteriores, esperamos que el modelo de pago propuesto estimule la integración de la atención centrada en la persona entre los proveedores de atención primaria de salud, los proveedores de atención médica secundaria y el dominio de la atención social. También esperamos que incentive el comportamiento consciente de los costes, al tiempo que salvaguarda la calidad de la atención, siempre que se tomen medidas adecuadas de mitigación de riesgos, como el ajuste de la combinación de casos y la limitación de costes.
En muchos países, la prevalencia de enfermedades crónicas, y en particular de personas con multimorbilidad, es decir, dos o más enfermedades crónicas, está aumentando [1]. Dos tercios de las personas mayores de 45 años desarrollarán multimorbilidad en el resto de su vida [2]. Para abordar sus necesidades, muchos países están implementando diferentes modelos de atención integrada [3]. Dado que los Países Bajos fueron de los primeros países en hacerlo a gran escala, hay lecciones que aprender para otros países de cómo evolucionó esto en los Países Bajos, en particular con respecto a los posibles incentivos para una atención verdaderamente centrada en la persona e integrada.
Históricamente, el sistema de salud holandés ha tenido un fuerte sector de atención primaria, en el que los médicos generales (GP) actúan como guardianes de la atención secundaria (es decir, los pacientes necesitan una referencia del médico de cabecera) [4]. Para mejorar la calidad de la atención a las personas con enfermedades crónicas, desde 2010 se han introducido programas de manejo de una sola enfermedad (SDMP) en la atención primaria holandesa para la diabetes tipo 2 (DM2) [5], la gestión del riesgo cardiovascular (CVR) [6] y la enfermedad pulmonar obstructiva crónica (EPOC) [7]. Por lo tanto, el médico de cabecera es el principal cuidador de muchos pacientes con enfermedades crónicas en los Países Bajos. Estos SDMP se basaron en estándares de atención crónica, que son esencialmente guías clínicas para proporcionar atención integrada, multidisciplinaria y de alta calidad.
Para coordinar la implementación de los SDMP en una región, se introdujo una nueva entidad organizativa, la cooperativa de atención primaria (grupo de atención). Hoy en día, hay 130 cooperativas de atención primaria en los Países Bajos basadas en la colaboración de prácticas generales [8]. Para la ejecución diaria de los SDMP y para reducir la carga de trabajo de los médicos de cabecera, se introdujo un nuevo rol profesional en la práctica del médico de cabecera, a saber, el de la enfermera practicante. La enfermera practicante monitorea regularmente los síntomas y los parámetros fisiológicos de los pacientes con las enfermedades crónicas mencionadas anteriormente, y proporciona consejos de estilo de vida y afrontamiento [9].
Para incentivar aún más la integración de la atención multidisciplinaria, la implementación de los SDMP fue apoyada por un modelo de pago agrupado [10]. El pago combinado cubre los costos de coordinación, los costos de los chequeos regulares por parte de la enfermera practicante o el médico de cabecera, tres horas con el dietista para personas con DM2, el terapeuta de pies para pacientes con DM2, el fisioterapeuta para pacientes con EPOC más grave y una sola (tele) consulta con un especialista médico cuando sea necesario. Las aseguradoras de salud contratan cooperativas de atención primaria, que a su vez subcontratan a los médicos de cabecera y otros proveedores de atención médica para proporcionar los servicios en el paquete [11]. La tarifa del pago combinado resulta de la negociación entre la cooperativa de atención primaria y la aseguradora de salud sobre el contenido y el precio de los servicios en el paquete, que por lo tanto varía entre las cooperativas de atención primaria.
En comparación con otros países, el alcance del pago combinado en los Países Bajos es limitado, tanto en términos de población objetivo como de servicios incluidos en el paquete. Por ejemplo, en los Estados Unidos, las organizaciones de atención responsable generalmente son responsables de todos los gastos de atención médica de una población de pacientes delineada [12,13]. En el programa Gesundes Kinzigtal en Alemania, la población objetivo incluye un grupo de 33.000 pacientes de Baden-Württemberg, que están asegurados por dos aseguradoras de salud pública. Las características clave se centran en la prevención, la autogestión, la reducción de la polifarmacia, la atención centrada en el paciente y la toma de decisiones compartida. El programa se financia mediante un pago basado en la capitación combinado con un modelo de ahorro compartido [14,15]. En el Reino Unido, los consultorios generales reciben una suma global por toda la atención médica de cabecera, algunos cuidados especializados y medicamentos genéricos [16,17]. En el Reino Unido, se introducen organizaciones de atención integrada para estimular la integración entre médicos de atención primaria y especialistas. Las organizaciones de atención integrada son responsables de un presupuesto per cápita corregido por una combinación de casos [18].
Como resultado de la introducción de los SDMP en los Países Bajos, la gran mayoría de los pacientes con DM2, CVR y EPOC ahora son tratados en atención primaria. La calidad de la atención crónica es monitoreada por InEeN, una organización de interés de atención primaria, que publica anualmente indicadores de proceso y resultados a nivel de grupo de atención [19]. Se encontró que estos indicadores mejoran con el tiempo [20], pero la relevancia clínica y el impacto a largo plazo de estas mejoras son inciertos [14,20,21]. También se informaron mejoras en la experiencia laboral de los médicos de cabecera [9,14,20].
Sin embargo, los SDMP tienen varias limitaciones. En primer lugar, los programas de atención crónica se centran en una sola enfermedad crónica, en lugar de adoptar un enfoque holístico que considere el contexto social del paciente con enfermedad crónica (por ejemplo, la familia, el entorno de vida, los recursos financieros y la situación laboral) [21,22]. Los programas tienen como objetivo principal mejorar los indicadores clínicos específicos de la enfermedad, y se presta menos atención a los aspectos psicológicos y sociales. Esto no coincide bien con la forma en que ha evolucionado nuestra perspectiva sobre la enfermedad y la salud. En los Países Bajos, muchas cooperativas de atención primaria han adoptado recientemente el nuevo concepto de la llamada salud positiva («la salud como la capacidad de adaptarse y autogestionarse, frente a los desafíos sociales, físicos y emocionales») que fue introducido en 2011 por Huber et al. [23,24]. En segundo lugar, el alcance de los servicios incluidos en los paquetes actuales es limitado. El pago combinado no cubre la atención que trasciende la enfermedad crónica [25,26]. El pago combinado no incluye toda la atención primaria de salud, ni la atención secundaria, ni la atención de salud mental ni los servicios sociales. Podría estimular la colaboración entre los proveedores de atención médica en la atención primaria (por ejemplo, entre el médico de cabecera y el dietista), pero no tanto entre el médico de cabecera y el especialista o entre el médico de cabecera y el trabajador social.
Se esperaba que la introducción del SDMP y los pagos agrupados mejoraran la eficiencia de la prestación de atención y redujeran los gastos de atención médica o el crecimiento de los mismos [27]. Sin embargo, hay evidencia de que aumentaron los costos totales de la atención médica, especialmente en pacientes con multimorbilidad [14,28]. Este aumento de costos probablemente sea el resultado de una combinación de la detección de necesidades no satisfechas en pacientes con multimorbilidad, declaraciones dobles y un incentivo para derivar a los pacientes más complejos a atención secundaria para evitar costos que excedan el pago agrupado [28]. Los SDMP y los pagos agrupados utilizados actualmente no son adecuados para pacientes con múltiples enfermedades crónicas.
Como resultado, actualmente estamos presenciando varias iniciativas para ampliar el alcance de los SDMP con el objetivo de proporcionar atención integrada y centrada en la persona (PC-IC) [28,29]. Esto plantea la cuestión de qué modelo de pago apoyaría mejor esta transición [29]. Como primer paso, InEeN propuso fusionar los pagos agrupados actuales para personas con múltiples de las respectivas enfermedades crónicas para eliminar la duplicación [30]. Sin embargo, esa propuesta aún no incentivaría plenamente a PC-IC. Este artículo tiene como objetivo presentar un modelo de pago alternativo que incentive la naturaleza integrada de un programa PC-IC para personas con enfermedades crónicas. Se basa en una revisión específica de la literatura (incentivos en) modelos de pago tradicionales y más recientes en diferentes países e inspirado en una iniciativa específica de PC-IC en los Países Bajos.

Incentivos en los modelos de pago
Para diseñar un modelo de pago que coincidiera con el programa PC-IC de OPTIMA FORMA, primero estudiamos los incentivos para los proveedores y otras partes interesadas que están presentes en el sistema de salud holandés actual para todos los tipos de servicios de salud utilizados por pacientes con enfermedades crónicas. Clasificamos estos modelos de pago de acuerdo con la tipología de Quinn (2015) [35] e identificamos los incentivos relacionados con estos métodos de pago. Quinn (2015) [35] clasifica ocho métodos de pago básicos en el cuidado de la salud: (1) Por período de tiempo (presupuesto / salario), (2) Por beneficiario (capitación), (3) Por destinatario (capitación de contacto), (4) Por episodio (tarifas de casos / por estadía / pagos combinados), (5) Por día (por día / por visita), (6) Por servicio (tarifa por servicio (FFS)), (7) Por dólar de costos (reembolso de costos), y (8) Por dólar de cargos (porcentaje de cargos).
En segundo lugar, estudiamos los incentivos para las partes interesadas en modelos de pago innovadores. Estos modelos de pago innovadores se identificaron a través del marco del modelo de pago alternativo (APM) descrito por la Red de Aprendizaje y Acción de Pagos de Atención Médica (HCP-LAN) [36]. Los modelos de pago alternativos identificados fueron: (1) pago por desempeño, (2) modelos de ahorro compartido, y (3) pago agrupado basado en la (sub)población. Combinamos elementos de estos modelos para diseñar un modelo de pago alternativo para estimular la atención de PC-IC para personas con enfermedades crónicas.
2.3. Diseño de un modelo de pago alternativo
En el siguiente paso, seleccionamos tres modelos de pago alternativos y nos centramos explícitamente en los elementos distintivos de su diseño. Dado que nuestro objetivo era proponer un modelo de pago alternativo para el entorno neerlandés, la selección se basó en dos criterios, a saber, la exhaustividad y el origen en el entorno neerlandés. La selección incluyó:
- un modelo de pago agrupado basado en la población con un incentivo explícito para la calidad de la atención de Cattel y Eijkenaar [37].
- un modelo de ahorro compartido de Hayen et al. [38].
- el modelo de pago alternativo de Steenhuis et al. [39].
Combinamos los elementos de diseño y las opciones de diseño que fueron mencionados por estos modelos en Cuadro 1. Cuadro 1 se utilizó para guiar el diseño de un modelo de pago alternativo que se ajustara al programa PC-IC OPTIMA FORMA. Las elecciones de diseño realizadas se basaron principalmente en la teoría sobre los incentivos de los proveedores y los resultados de estudios de evaluación previos de los modelos de pago innovadores identificados: (1) pago por desempeño [40,41], (2) modelos de ahorro compartido [13,15,42,43] y (3) pagos agrupados basados en la (sub)población [37,44,45].
Cuadro 1
Diseñar elementos para la implementación de un modelo de pago alternativo.
| Elementos de diseño | |
|---|---|
| Especifique el paquete y seleccione los proveedores: características de un contrato especificado por una aseguradora de salud y una entidad contratante o varios proveedores de atención médica | ¿Cómo delinear la población? |
| ¿Definición de la población de pacientes? | |
| ¿Poblaciones de pacientes pequeñas o heterogéneas? | |
| ¿Cómo atribuir pacientes a un grupo de proveedores? | |
| ¿Qué proveedores están incluidos? | |
| ¿Pago combinado obligatorio o voluntario? | |
| ¿Quién es el contratista principal? | |
| ¿Los miembros del grupo están empleados o subcontratados? | |
| ¿Qué servicios de atención están incluidos en el paquete? | |
| [Re] ¿Asignación de la prestación de atención entre los proveedores? | |
| ¿Estrategia de pago prospectiva o retrospectiva? | |
| Negociar y firmar contrato: negociar sobre precio, volumen, peso del método de combinación de casos, medición de calidad y estructura de incentivos de calidad, distribución de ahorros / pérdidas y medidas de mitigación de riesgos para proveedores | ¿El pago es real o virtual? |
| ¿Cómo establecer un pago/objetivo? (Calcular el promedio de gastos anualizados, ponderar los gastos y limitar los gastos, evaluar los gastos contra un punto de referencia, factor de tendencia, ajuste de riesgo) | |
| ¿Asignación de posibles ahorros? | |
| ¿Riesgo unilateral o bilateral? | |
| ¿Cuál es la tasa de riesgo compartido? | |
| ¿Existe una tasa máxima de ahorro según los costes? | |
| ¿Se aplica el ajuste de riesgo? | |
| ¿Qué ajustadores de riesgo se utilizan? | |
| ¿Cuál es la duración del contrato? | |
| ¿Qué cuidado tallar? | |
| ¿Los ahorros/pérdidas compartidos están condicionados a la calidad? | |
| ¿Complemento para la calidad? | |
| ¿Qué indicadores de calidad utilizar? | |
| ¿Qué nivel de medición [individual/grupo]? | |
| ¿Recompensas y/o penalizaciones? | |
| ¿Tamaño máximo de pago en relación con el pago total? | |
| ¿Objetivos absolutos, relativos y/o de mejora? | |
| ¿Con qué frecuencia pagar por el rendimiento? |
2.4. Impacto esperado en la integración de la atención
En el último paso, proyectamos el impacto esperado del innovador modelo de pago en la integración de la atención, utilizando la tela de araña vinculada a la tipología de Stokes et al [46]. Esta tipología clasifica el nivel de atención integrada en ocho dominios: (1) Población objetivo, (2) Tiempo, (3) Sectores, (4) Cobertura de proveedores, (5) Agrupación / intercambio financiero, (6) Ingresos, (7) Enfoque de enfermedades / necesidades múltiples, y (8) Mediciones de calidad [46]. Cuanto mayor sea el número, mayor será el nivel de integración (1 = la integración está mal estimulada, 2 = la integración se estimula mediatamente y 3 = la integración está altamente estimulada).
3. Resultados
3.1. Incentivos inducidos por diferentes modelos de pago
En Cuadro 2, proporcionamos un resumen de los modelos de pago actuales y alternativos para financiar la atención de pacientes con enfermedades crónicas en los Países Bajos.
Cuadro 2
Modelos de pago holandeses actuales basados en la tipología de Quinn (2015) [35] y HCP-LAN (2017) [36] y sus incentivos (financieros).
| Modelo de pago | Proveedores | Incentivos | Literatura |
|---|---|---|---|
| Combinación del pago por capitación del contrato y la tarifa por servicio | Médico de cabecera | Positivo Menos referencias Prestación adecuada de atención (sin tratamiento insuficiente o excesivo) Atención preventiva Colaboración negativa no abordada explícitamente | [20,47,48,49] |
| Tarifa por servicio (FFS) | Fisioterapeuta, terapeuta del ejercicio, terapeuta del habla, dietista y enfermera de distrito | Positivo Alta productividad Transparencia de la atención prestada Provisión excesiva negativa Reingresos y diagnósticos innecesarios Calidad de la atención no abordada explícitamente Fragmentación de la atención Atención preventiva no estimulada | [50,51,52,53] |
| Por período de tiempo | Salario pagado a los proveedores de atención médica | Positivo Comportamiento consciente de los costos Negativo Subtratamiento Selección de pacientes Baja productividad que podría resultar en listas de espera más largas Calidad de la atención no abordada explícitamente Derivaciones innecesarias | [54,55,56] |
| Por episodio (atención crónica) | Los SDMP para enfermedades crónicas en atención primaria | Positivo Atención integrada (coordinación y continuidad) Comportamiento consciente de los costes Atención de alta calidad Atención eficiente Negativa Selección de riesgos’Sobreagrupación’ * Doble facturación Derivaciones innecesarias Infratratamiento dentro del paquete | [14,50,57,58,59,60] |
| Por episodio (1. DTC en atención especializada, 2. Por perfil y tiempo del paciente, y 3. Por actividad y tiempo de tratamiento) | Especialistas médicosPsicólogos generales básicosPsicólogos especialistas | Positivo Menos fragmentación de la atención Eficiencia Negativo Comportamiento de declaración estratégica Sobreprovisión Codificación ascendente | [61,62,63] |
| Capitación del contrato en combinación con un copago del paciente (19 € al mes) | Asistencia social | Positivo Amplio acceso debido al bajo copago Flexibilidad para adaptar la ayuda a las circunstancias personales Negativo Subuso debido a la acumulación de copagos | [64,65] |
| Pagar por rendimiento | Modelo de pago alternativo | Positivo Calidad de la atención abordada explícitamente Transparencia de la atención Efectos indirectos positivos **Negativos Efectos indirectos negativos ** Selección de riesgos Comportamiento de juego No hay incentivo si se alcanza el umbral Los proveedores deben rendir cuentas por los resultados en los que pueden no ser capaces de influir | [37,40,41,66,67,68,69,70] |
| Modelo de ahorro compartido | Modelo de pago alternativo | Positivo Comportamiento consciente de los costos Atención integrada (coordinación y continuidad) Atención preventiva Calidad de la atención (implícita y explícitamente) Negativo Subtratamiento Para impulsar los gastos del índice de referencia | [13,14,15,42,43,71,72,73,74] |
| Pago agrupado basado en la (sub)población | Modelo de pago alternativo | Positivo Atención integrada (coordinación y continuidad) Calidad de la atención Comportamiento consciente de los costos Atención preventiva Negativo Alto riesgo para la entidad contratante Reducción de la atención necesaria en el paquete Menos libertad de elección Selección de riesgos | [16,17,18,45] |
Nota: DMP = programas de gestión de la enfermedad, DTC = combinaciones de tratamiento de la enfermedad. * La sobreagrupación se refiere al incentivo para ampliar los diagnósticos, a fin de aumentar la población objetivo para la cual un proveedor recibe un pago combinado (por ejemplo, incluir a los pacientes con prediabetes en riesgo de desarrollar diabetes en el pago combinado de los pacientes con diabetes). ** Los efectos indirectos positivos ocurren cuando los resultados no medidos también mejoran, como consecuencia de la atención adicional a los resultados medidos. Los efectos indirectos negativos ocurren cuando un enfoque en los resultados medidos conduce a que los resultados no medidos se descuiden y se deterioren.
Cuadro 2 proporciona información sobre los incentivos inducidos por cada modelo de pago. Ninguno de los modelos de pago presentados anteriormente incentiva completamente a PC-IC. Los SDMP se financian actualmente con una cuota anual fija, que se paga en tres cuotas mensuales (episodio de atención crónica). El paquete incluye principalmente al médico de cabecera, enfermeras de práctica y algunos paramédicos que trabajan en el sector de atención primaria. Por lo tanto, estimula la colaboración entre estos proveedores de servicios, pero no más allá. Es probable que mejore la calidad y la eficiencia de la atención primaria, pero también crea un incentivo para la selección adversa y la derivación de pacientes complejos a la atención secundaria. Esto está presente, a pesar de que la tarifa fija se basa en un promedio ponderado de los recursos utilizados por pacientes con diferentes gravedades. También estimula el llamado «sobreagrupamiento», en referencia al incentivo para inscribir a más pacientes de los necesarios. Estos incentivos no deseados pueden mitigarse combinando cuidadosamente elementos de diferentes modelos de pago [37]. Desde una perspectiva teórica, un pago agrupado con un alcance más amplio en términos de población objetivo y servicios, en combinación con un modelo de ahorro compartido y un modelo de pago por desempeño parece prometedor [37].
3.2. Modelo de pago propuesto para la atención centrada en la persona e integrada
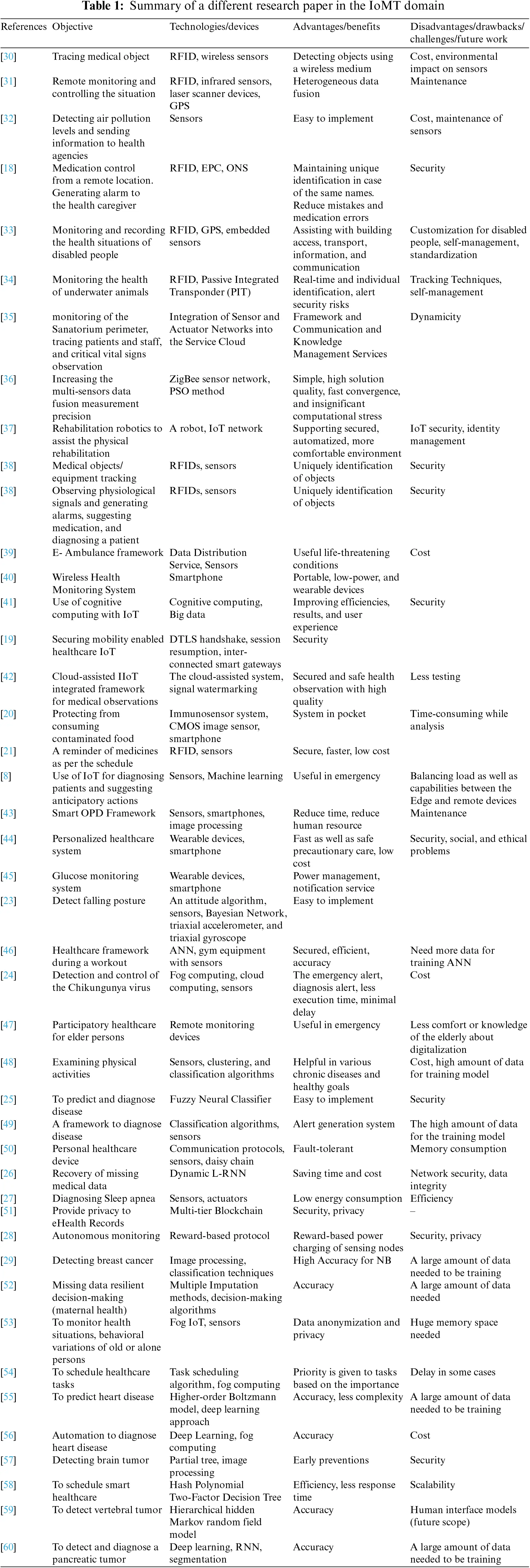
Figura 2 muestra el modelo de pago propuesto para todos los pacientes con una o más enfermedades crónicas, comenzando con aquellos que actualmente están incluidos en los paquetes existentes para DM2, CVR y EPOC. La población de pacientes está delimitada por la enfermedad crónica diagnosticada (al menos DM2, CVR o EPOC), el seguro (el paciente debe estar asegurado en una de las aseguradoras de salud participantes) y la práctica del médico de cabecera (la práctica del médico de cabecera debe colaborar con una de las cooperativas de atención primaria participantes). El modelo de pago consta de tres partes: (1) un pago combinado centrado en la persona, (2) un modelo de ahorro compartido que se refiere a todos los costos de atención médica y (3) una parte de pago por desempeño.
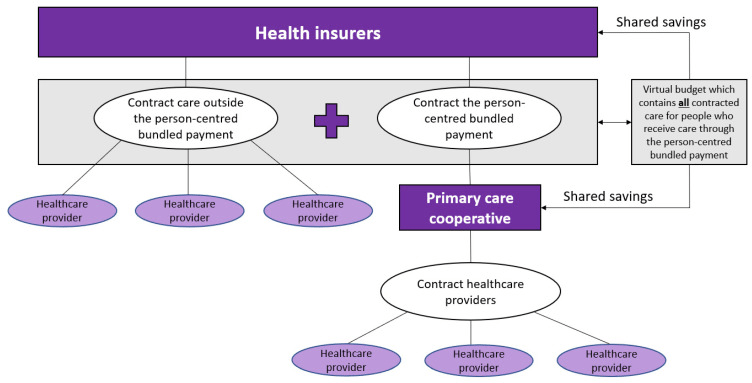
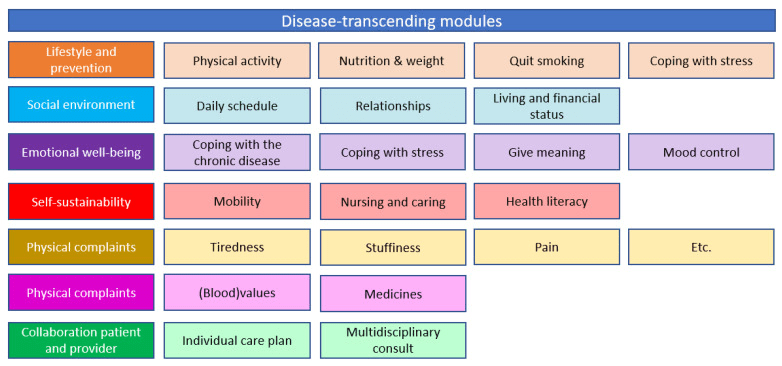
La primera parte es un pago global centrado en la persona que se pagará prospectivamente a las cooperativas de atención primaria. Para cada paciente, se diseña un plan de salud personal dentro del proyecto OPTIMA FORMA (Figura 1). Los servicios que se pueden incluir en el plan de salud personal se muestran en Figura 3. El pago combinado se basa en la suma media ponderada de todos los servicios incluidos. La ponderación se basa en el número de pacientes que utilizan un servicio y los costos del servicio. La cooperativa de atención primaria es responsable de la coordinación, organización y financiación de todos los proveedores participantes subcontratados, ya que la cooperativa de atención primaria es el contratista principal.

La segunda parte es un presupuesto virtual que contiene todos los costos esperados (de atención médica) de estos pacientes (el pago combinado contratado y los gastos contratados fuera del pago combinado). El presupuesto virtual ponderado ajustado por combinación de casos se comparará con los gastos realizados para estimar los ahorros o pérdidas. Es importante limitar los gastos, para que la cooperativa de atención primaria no asuma el riesgo para los pacientes con gastos extremadamente altos (inesperados). Se podría comenzar con un modelo de ahorro compartido unilateral, lo que significa que solo los ahorros y no las pérdidas se compartirán entre la aseguradora de salud y la cooperativa de atención primaria en la región, para mitigar los riesgos para la cooperativa de atención primaria y evitar comportamientos adversos. Los ahorros se distribuirán en una proporción preespecificada entre la cooperativa de atención primaria y la aseguradora de salud.
En la tercera parte, la proporción preespecificada para compartir los ahorros depende de la calidad de la atención prestada. Esta parte de pago por desempeño depende del desempeño medido de los indicadores de calidad monitoreados. Es importante evitar las listas de verificación y los indicadores de proceso que consumen mucho tiempo y adoptar un pequeño conjunto de indicadores clave de resultados. Esto requiere la confianza de las aseguradoras de salud y conduce a una mayor flexibilidad para que los proveedores solo brinden servicios que sean aplicables para un paciente en lugar de marcar casillas para demostrar que siguieron el proceso correcto. Los indicadores de calidad se miden a nivel cooperativo de atención primaria.
El contrato entre la aseguradora y las cooperativas de atención primaria debe firmarse por varios años, preferiblemente de tres a cinco años. Esto brinda la oportunidad de explorar los potenciales del modelo de pago alternativo (estimular la integración de la atención, mejorar la calidad de la atención y reducir los costos generales de atención médica) y ganar confianza mutua entre las diferentes partes interesadas [39,43,75]. Cuando se renueva el contrato, se pueden hacer cambios en consecuencia. Por ejemplo, después de tres o cinco años, el modelo de ahorro compartido unilateral podría transformarse en un modelo de ahorro compartido bilateral (la cooperativa de atención primaria también comparte las pérdidas potenciales). Un modelo de ahorro compartido bilateral estimula mejor el comportamiento consciente de los costos, pero también aumenta el riesgo financiero para la cooperativa de atención primaria [12,13,76].
3.3. Consecuencias del modelo de pago propuesto
Se espera que el modelo de pago alternativo sugerido esté asociado con los incentivos presentados en Cuadro 3. Cada una de las tres partes del modelo de pago propuesto tiene consecuencias deseables e indeseables, y esta última puede ser mitigada por la(s) otra(s) parte(s).
Cuadro 3
Consecuencias que genera el modelo de pago alternativo propuesto.
| Modelo de pago | Consecuencias deseables | Consecuencias indeseables |
|---|---|---|
| Pago combinado centrado en la persona | Un enfoque holístico Integración de la atención Más flexibilidad sobre cómo gastar el presupuesto Responsabilidad de la cooperativa de atención primaria y, por lo tanto, coordinación de la atención Reducción de la selección de riesgos | Reducir el umbral para incluir a alguien en el pago combinado centrado en la persona Reducción de la libertad de elección de los pacientes porque ciertos médicos están contratados y otros no Reducción de costos al evitar la atención necesaria |
| Ahorros compartidos unilaterales | Un enfoque holístico Colaboración multidisciplinaria debido a la responsabilidad mutua La atención adecuada para el paciente correcto en el lugar correcto Comportamiento consciente de los costos La doble declaración no es atractiva Riesgos mitigados para la cooperativa de atención primaria | Sentirse menos responsable porque los ahorros dependen en parte de proveedores que no forman parte del pago combinado centrado en la persona, lo que dificulta la coordinación Reducción de costos al evitar la atención necesaria |
| Pago por rendimiento | Atención de alta calidad | Centrarse en los indicadores de calidad medidos (juegos) |
Como la gama de servicios que se pueden incluir en el plan de atención individual (Figura 3) es mucho más amplio que en el paquete actual para SDMP, se espera que el pago global centrado en la persona estimule el enfoque holístico que persigue el programa PC-IC. La cooperativa de atención primaria y sus proveedores de atención asociados tendrán un incentivo para mejorar la eficiencia mediante una mejor coordinación y colaboración porque el presupuesto se extiende a una gama más amplia de servicios. Esto aumenta la responsabilidad mutua. Uno de los incentivos perversos de un pago agrupado que puede no cubrir la ruta de atención completa de un paciente, es que los pacientes son referidos a servicios fuera del paquete [50]. El modelo de ahorro compartido mitiga este incentivo perverso porque la comparación del gasto real y el esperado (es decir, el presupuesto virtual) pertenece al gasto total en salud. Esto podría resultar en un comportamiento consciente de los costos [38,77]. Los paquetes actuales para SDMP no incorporan un modelo de ahorro compartido. Si el modelo de ahorro compartido estimula el ahorro de costos a través de mayores esfuerzos para frenar la progresión de la enfermedad y prevenir los ingresos hospitalarios agudos, también mejora los resultados de salud. Sin embargo, para mitigar los riesgos financieros para la cooperativa de atención primaria, se prefiere un modelo de ahorro compartido unilateral sobre un modelo de ahorro compartido bilateral para evitar el comportamiento adverso de la cooperativa de atención primaria, especialmente al principio [78]. Un incentivo perverso del modelo de pago agrupado centrado en la persona y un modelo de ahorro compartido es reducir los costos de la atención necesaria. La parte de pago por desempeño del modelo tiene como objetivo reducir este riesgo estimulando una atención de alta calidad.
Como todos los métodos de pago, este modelo de pago alternativo todavía induce algunas consecuencias indeseables que son difíciles de eliminar por una de las tres partes del modelo de pago. El riesgo de reducir los costos al recortar la atención necesaria podría estar ahí hasta cierto punto. Además, el umbral puede reducirse para incluir a los pacientes en el pago global centrado en la persona para los que se puede esperar poco costo. Sin embargo, un ajuste adecuado de la combinación de casos y los costos de limitación podrían reducir estos riesgos. Hasta cierto punto, el pago combinado centrado en la persona también reduce la elección del paciente porque ciertos proveedores de atención son contratados, y otros no. Como el plan de salud personal se basa en las necesidades, capacidades y deseos de los pacientes, es importante que los proveedores contratados puedan proporcionar los servicios que se muestran en Figura 3 [39]. Otra consecuencia no deseada es que la cooperativa de atención primaria asume demasiado riesgo porque todos los gastos están incluidos en el presupuesto virtual. Es posible que la cooperativa de atención primaria no pueda controlar todos estos gastos. Los incentivos de los proveedores fuera del pago combinado centrado en la persona no están bien alineados porque a estos médicos se les paga principalmente ECA. Es importante que estos proveedores se sientan motivados para colaborar. Esto podría lograrse invirtiendo parte de los ahorros en planes conjuntos de mejora de la calidad e innovación, que también son atractivos para estos proveedores. Cada modelo de pago por rendimiento introduce un riesgo para el comportamiento de juego, pero el tamaño de ese riesgo depende de la proporción de los ingresos de un proveedor que proviene del pago de calidad. El desafío es lograr un equilibrio entre una proporción suficientemente grande para incentivar la mejora de la calidad y una proporción suficientemente pequeña para evitar el juego [77].
3.4. Impacto en la integración
Figura 4 muestra el grado de integración del modelo de pago propuesto y los pagos agrupados utilizados actualmente para los SDMP en las ocho dimensiones del marco basado en Stokes et al [46]. Cuadro 4 Explica los niveles que se esperaban para cada dominio.

Grado de integración.
Cuadro 4
Descripción del nivel de integración que se espera que resulte del modelo de pago propuesto.
| Dominio (nivel) | Explicación |
|---|---|
| Población objetivo (2) | El modelo de pago utilizado actualmente solo se centra en personas con DM2, EPOC o CVRM. El modelo de pago alternativo incluye la atención de las tres enfermedades crónicas en un solo paquete y la atención adicional que trasciende la enfermedad. El modelo de pago alternativo se centra en una población mucho más amplia; Por lo tanto, el nivel de integración pasa de 1 a 2. |
| Tiempo (3) | En el modelo de pago utilizado actualmente, los acuerdos sobre el presupuesto se realizan para un año. Recomendamos hacer acuerdos por varios años. La colaboración se fortalece y aumenta la confianza mutua entre la cooperativa de atención primaria y la aseguradora de salud. Los acuerdos por un período de tiempo más largo también crean más posibilidades para innovar e investigar los potenciales del modelo de pago alternativo; Por lo tanto, el nivel de integración pasa de 2 a 3. |
| Sectores (2.5) | El modelo de pago utilizado actualmente se centra en la atención primaria. La atención secundaria está incorporada, pero es bastante limitada y solo incluye una única consulta por parte de un especialista para una pequeña proporción de la población objetivo. El objetivo del modelo de pago alternativo es financiar la atención de todos los sectores (atención primaria, secundaria, terciaria y el ámbito social). La cooperativa de atención primaria es un órgano de coordinación, por lo que también se podrían concertar acuerdos no financieros con, por ejemplo, el municipio sobre el ámbito de la atención social. Tanto el SDMP como el programa PC-IC incluyen intervenciones preventivas como el apoyo para dejar de fumar y las intervenciones en el estilo de vida, pero hasta ahora no han sido cubiertas por el pago combinado para el SDMP. Por lo tanto, el nivel de integración pasa de 1,5 a 2,5. |
| Cobertura del proveedor (2.5) | Los proveedores cubiertos por el modelo de pago utilizado actualmente son la enfermera práctica, el médico de cabecera, el dietista, el terapeuta de pies, el fisioterapeuta y una consulta con un especialista médico. En el pago combinado alternativo, proponemos ampliar el alcance para incluir todos los servicios que forman parte del plan de cuidado personal (Figura 3). El resto de la utilización de la asistencia sanitaria está incluida en el presupuesto virtual (Figura 2); Por lo tanto, el nivel de integración pasa de 1,5 a 2,5. |
| Mancomunación/compartición financiera (2) | En el modelo de pago utilizado actualmente, la cooperativa de atención primaria y la aseguradora de salud no suelen tener acuerdos sobre el reparto de ahorros o pérdidas. Estos ahorros o pérdidas se estiman comparando un presupuesto virtual (es decir, los gastos esperados) con los gastos reales. Aconsejamos comenzar con un modelo de ahorro compartido unilateral y, por lo tanto, el nivel de integración pasa de 1 a 2. |
| Ingresos (1) | El modelo de pago alternativo para PC-IC no cambiará drásticamente los ingresos del proveedor de atención médica individual. El presupuesto para la atención crónica de la práctica de GP aumenta a medida que aumenta la población objetivo, pero al mismo tiempo se financiará menos atención a través de FFS. El resultado neto depende de los detalles del contrato. |
| Enfoque en múltiples enfermedades/necesidades (2.5) | El modelo de pago utilizado actualmente financia la atención específica de la enfermedad. El modelo de pago alternativo incluye todos los servicios que forman parte del plan de cuidado personal (Figura 3). Al principio, el modelo se referirá a personas con DM2, CVRM y/o EPOC, pero una vez que un paciente se incorpora al programa PC-IC, el paciente será evaluado completamente en seis dominios (Figura 1). Por lo tanto, el nivel de integración pasa de 1 a 2,5. |
| Medición de la calidad (2.5) | En el SDMP utilizado actualmente, la calidad de la atención es evaluada por InEeN, que entrega un informe anual sobre la calidad de la atención crónica. Los indicadores de calidad son determinados por la sociedad holandesa de médicos de cabecera (NHG) y en su mayoría incluyen indicadores de proceso (por ejemplo, si el estado de tabaquismo está registrado). El pago agrupado utilizado actualmente no está relacionado con el rendimiento de estos indicadores. En el modelo de pago alternativo, nuestro objetivo es medir la calidad de la atención en los indicadores de resultado (p.ej., calidad de vida relacionada con la salud) y la satisfacción del paciente. La proporción que se utiliza para compartir los ahorros entre la aseguradora de salud y la cooperativa de atención primaria dependerá de la calidad de la atención prestada. Por lo tanto, el nivel de integración pasa de 1 a 2,5. |
4. Discusión
El objetivo de este trabajo fue diseñar un modelo de pago agrupado que incentive la transición de la gestión de una sola enfermedad a PC-IC para pacientes con enfermedades crónicas. Sobre la base de una revisión específica de la literatura, identificamos los incentivos que son (teóricamente) generados por los ocho métodos de pago básicos clasificados por Quinn [35] y los modelos de pago alternativos identificados a través del marco APM [36]. Con base en los incentivos identificados, diseñamos un modelo de pago alternativo para PC-IC que consta de tres elementos principales, es decir, (1) un pago combinado centrado en la persona, (2) ahorros compartidos y (3) pago por desempeño. Se espera que la combinación de estos elementos proporcione incentivos bien alineados y deseados hacia la colaboración multidisciplinaria para satisfacer las necesidades, capacidades y preferencias de un paciente. Cada elemento es necesario para mitigar los incentivos no deseados de otros elementos. Además, un ajuste adecuado del riesgo y la limitación de los costos son requisitos previos para mitigar los grandes riesgos para los proveedores y mitigar el comportamiento adverso.
La implementación de este modelo de pago alternativo viene con ciertos desafíos. El primer desafío se refiere a la inversión de los recursos necesarios para la implementación, que incluyen principalmente inversiones financieras (por ejemplo, costos de transición al modelo de pago alternativo) e inversiones de tiempo (por ejemplo, para ampliar las colaboraciones) [39]. Para gestionar el modelo de pago alternativo, el software existente debe adaptarse para controlar los costes y la calidad de la atención a lo largo del tiempo [39]. Los costes administrativos de supervisión de la calidad de la asistencia y de negociación de las condiciones del contrato pueden aumentar, pero esto puede compensarse con una reducción de los costes administrativos cuando los servicios ya no tengan que reclamarse por separado [39].
El segundo desafío es definir la población de pacientes que se incluirá en el pago combinado centrado en la persona. La población de pacientes con DM2, RCV y/o EPOC es muy heterogénea en cuanto a las características del paciente, la gravedad de la enfermedad y los patrones de morbilidad coexistentes. Para una estimación adecuada de los gastos previstos, necesaria para determinar los ahorros o pérdidas, es necesario definir criterios claros de inclusión y exclusión.
El tercer desafío es estimar un presupuesto apropiado para el paquete centrado en la persona. El presupuesto se estimará mediante una suma ponderada de los costos de todos los módulos de atención (de salud) proporcionados en el paquete. La ponderación se llevará a cabo mediante la predicción del número de pacientes que utilizarían los distintos módulos. A medida que avance el tiempo después de la implementación, las cifras sobre el uso relativo de los módulos serán más confiables. En concreto, para OPTIMA FORMA está previsto un estudio de evaluación clínica y económica que proporcionará las primeras estimaciones de la utilización de servicios específicos. Los estudios de microcostos son necesarios para determinar los costos por módulo.
Para una comparación adecuada de los gastos previstos y reales y para evitar ahorros extremos o pérdidas catastróficas [79], es importante un ajuste adecuado para tener en cuenta las diferencias en la combinación de casos. Muchos países con un sistema de pagador múltiple (por ejemplo, múltiples aseguradoras sociales de salud), como en los Países Bajos, aplican alguna forma de igualación de riesgos para distribuir [parte de] el presupuesto entre los pagadores. Queda por investigar si las variables incluidas en la fórmula de igualación de riesgos del sistema de seguro de salud también pueden utilizarse para ajustar las diferencias en la combinación de casos de los proveedores. Es obvio que las variables que están influenciadas por el programa PC-IC no pueden usarse en el ajuste de la combinación de casos porque eso disminuiría / eliminaría los efectos estimados [38].
Another challenge when designing the alternative payment model is to determine the quality indicators for the pay-for-performance part of the alternative payment model. It is important to select quality indicators that are sensitive to improvements by the PC-IC programme and the alternative payment model. Based on a systematic literature review, specific design features that contribute to the desired effect of pay-for-performance are: (1) using outcome measures that are very specific and easy to track; (2) targeting individuals or small teams; (3) using absolute rather than relative targets; (4) frequently paying with little delay after delivery; and (5) involving providers from the start in the design [40]. Primary care cooperatives are reluctant to accept financial responsibility for indicators they cannot influence [80]. Conceptually, one would like to have one or more indicators for each of the four aims of PC-IC, but the challenge is to find the right balance between registration burden [79] and information need.
Para aumentar las posibilidades de la implementación exitosa de PC-IC, se deben cumplir varios requisitos. En su artículo sobre la implementación exitosa de la atención integrada para personas con multimorbilidad, Looman et al [29] destacaron la importancia de diez mecanismos, de los cuales uno es asegurar la financiación a largo plazo y adoptar un modelo de pago innovador que supere la fragmentación. Sin embargo, lo más importante es la alineación constructiva, lo que significa que se necesitan medidas simultáneas a nivel micro, meso y macro para apoyar la implementación de PC-IC [29]. Con respecto al modelo de pago, esto implica que los incentivos para todos los proveedores de atención médica participantes, así como con los flujos financieros existentes, deben estar alineados [39,80].
Una pregunta más fundamental que surge es si un modelo de pago basado en la población que se extendería a toda la población en un área geográficamente definida (por ejemplo, una región) y a todos los proveedores de atención dentro de esa área no sería una alternativa más apropiada en comparación con el modelo de pago alternativo propuesto aquí. Especialmente, porque esto estimularía la prevención de enfermedades y la atención de la red para toda la población en el área de captación, todo lo cual se paga con un presupuesto agrupado [50]. Por un lado, podría ajustarse a la naturaleza integrada del programa PC-IC, pero, por otro lado, el paso de los pagos agrupados utilizados actualmente a un pago basado en la población podría ser demasiado grande. En su estado actual, el programa PC-IC OPTIMA FORMA se centra en las personas con las enfermedades crónicas mencionadas. Si la población de interés se definiera como toda la población de asegurados en una región, el efecto del programa PC-IC podría diluirse fácilmente. Esto no altera el hecho de que los programas PC-IC se beneficiarían de economías de escala, lo que podría reducir los riesgos financieros para las cooperativas de atención primaria.
5. Conclusiones
Para concluir, diseñamos un modelo de pago con incentivos bien alineados para apoyar la adopción de PC-IC. Este modelo consiste en: 1) un pago global centrado en la persona; (2) un modelo de ahorro compartido; y 3) una parte de pago por desempeño en la que el coeficiente de participación entre el asegurador y el proveedor está condicionado al desempeño del proveedor. Es probable que este modelo alternativo sea una alternativa adecuada para el modelo de pago agrupado relativamente limitado que se utiliza actualmente para financiar los SDMP en los Países Bajos.