Dr. Carlos Alberto Díaz. Profesor Titular Universidad ISALUD.
Correspondiente al período 10-17 de Julio. Blog saludbydiaz.
Editorial:
El contexto planetario mostraba que Los sistemas de salud ya antes de la pandemia requerían imperativamente transiciones no tanto en reformas, Transiciones que adapten sus prestaciones a las transformaciones sociales, políticas, y tecnológicas, no digo económicas porque esto sería como que la atención de la salud cristalice la desigualdad en los ingresos y el deterioro del PBI Argentino, que disminuyó de 13000 a 8000 dólares en los últimos tres años una caída que nos advierte por el rumbo trazado por los políticos de los últimos tres gobiernos.
El enfoque debe trasladarse desde una organización que piensa en la curación a otra que reconozca que la carga asistencial se encuentra en la gestión de las enfermedades crónicas, pacientes pluripatológicos, frágiles y terminales, elementos todos ellos que repercuten sobre todo en el primer nivel asistencia
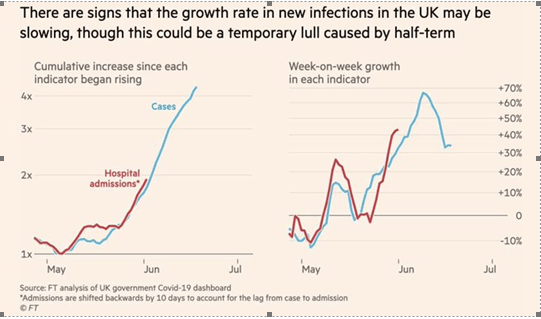
Ahora, en este contexto Covid, se debe repensar en la atención de la demanda postergada, olvidada, dejada a un costado, que estaría provocando perdida de oportunidad en muchos pacientes con enfermedades neoplásicas y cardiovasculares. Como reorganizar el modelo de prestación. La exigencia de mantener a los pacientes dentro del radar para darle un modelo de continuidad de tratamiento. El objetivo de la Organización mundial de la salud es generar una cobertura universal de salud, por diferentes rutas estratégicas de ejecución, estableciendo diagonales desde donde se parte.
Otro factor que obliga a la transición es el cambio demográfico, con aumento de la expectativa de vida de las personas, en las posibles transformaciones que permitan el abordaje de la atención de la fragilidad de las personas. Reconociendo que esto es otro aspecto que muestra la desigualdad, inclusive hacia dentro de las ciudades.
Las expectativas cada vez más exigentes de los usuarios y de los sistemas de bienestar, que se encontraban en el límite de su capacidad de inversión, con una inflación de salud anual, que en promedio para los países de la OCDE es de 0,3 por encima del crecimiento del producto bruto interno.
Se está logrando poco con respecto a la contención del gasto. Nos cuesta instalar la importancia de la desinversión y de la prevención cuaternaria en los ámbitos asistenciales, que prefieren no hablar de las restricciones.
Existen muchas consideraciones que se pueden introducir para el análisis, en discusiones interminables que resultarán interminables y patrocinadas por los intereses sectoriales. Pero lo que nos coloca en un lugar complejo en el análisis es que estas innovaciones generan valor en el sistema del cuidado de la salud. Por lo tanto, es difícil rechazarlas, por el contrario, se debe encontrar en los responsables políticos que adhieran a los razonamientos que permitan mejorar su acceso mediante distintos esquemas de financiamiento.
Existen algunos dilemas dentro de la cobertura de las obras sociales y los sistemas de salud prepaga.
Son ellos:
- primero restablecer la solidaridad, dentro del sistema conservando los salarios altos dentro del pool de riesgos, ofreciendo planes de cobertura que colmen expectativas y evitar el descreme. Solidaridad: Se paga de acuerdo con lo que se puede, el porcentaje del salario formal y se recibe de acuerdo con lo que necesita.
- terminar con el déficit recaudación- Población cubierta por costo de PMO – Recaudación. Evaluar formar alternativas de cobranzas. Profesionalizar sector de afiliaciones y empadronamiento.
- Disminuir la cantidad de obras sociales, generando un total de cien o ciento cincuenta consorcios en el cual queden todos agrupados. Cuyo número mínimo se de 100.000 afiliados. hacer consorcios de obras sociales para generar concentración y diluir el riesgo,
- PMO, Calcular el costo y la composición.
- mejorar la imagen y transparencia de las instituciones, mostrar lo que logran como desempeño, Realizar una campaña para mejorar la imagen pública de las obras sociales.
- Profesionalización en la gestión sanitaria de las obras sociales.
- Establecer un valor adecuado para financiar un plan de salud en monotributistas y empleadas domésticas, para que existan menos subsidios cruzados entre asalariados formales y estos colectivos.
- Regularizar la cápita de transferencia del PAMI a las obras sociales, que atienden jubilados en los valores acordes a una prestación de salud como exigen este grupo de pacientes.
- incrementar los valores de las obras sociales para cubrir el gasto del PMO obligatorio.
- disminuir el empleo en negro para aumentar la cantidad de afiliados, leyes de fomento de empleo. Incentivar la formalización del empleo no vía precarización, sino con facilidad de contratación por tiempo determinado. Esto aumentaría la base de afiliados a las obras sociales que es lo que se necesita.
- limitar o regularizar los traspasos para que no sean conductas oportunistas,
- obligar a que se acrediten en la calidad de las prestaciones y que además puedan demostrar políticas de salud activas contra el exceso de peso, el sedentarismo, el tabaquismo, la planificación familiar, la hipertensión, la diabetes, la hipercolesterolemia.
- Crear dos agencias, una de evaluación de tecnologías y otra de calidad-seguridad de pacientes. Para establecer por un lado cobertura, y por el otro mejorar la gestión de los pacientes.
- Modificar el modelo prestador por uno más integral e integrado.
- Revisar el régimen de las tecnologías tuteladas, actualizar valores y simplificar el pago de los reintegros.
- Hacer pool de compras centralizadas para las mismas, con una droguería virtual en la superintendencia y que se solicite a este reservorio. Crear un esquema de sistema de compra centralizada arbitrado por organismo fiscalizador UNOPS o PNUD.
- Solicitar que el estado respalde esta política de seguros sociales de salud y establecer un plan de mejora en la imagen de las obras sociales.
- Actualizar el nomenclador del Hospital Público de Gestión descentralizada.
- Mejorar las áreas de atención al público de las obras sociales. Para disminuir las esperas.
- Desarrollar la telesalud para poder establecer un mejor seguimiento de los pacientes crónicos y una mejor orientación de los usuarios dentro del sistema.
- Desarrollar un manual administrativo y de contratos tipos para simplificar la gestión de contratación y de gestión de pacientes por parte de los proveedores.
- Impulsar el desarrollo de la historia clínica electrónica, la receta digital, y de las transacciones entre las obras sociales y prestadores con sistemas on line, a tiempo real, para disminuir el gasto administrativo y de control.
- Limitar los traspasos a los prepagos y que los mismos al recibir los traspasos no reciban la cobertura por el total de la tecnología tutelada, para desincentivar esta conducta oportunista.
- Los prepagos deberían asignar un médico de cabecera a cada uno de sus afiliados, con libre elección, y que implique la realización de una entrevista e historia clínica. Los planes de salud prepaga desarrollaron un modelo de diferenciación por competencia en función de otorga una oferta prestadora excesivamente amplia, con prestadores que no están integrados verticalmente, que no tienen normas de atención, que prescriben muchas veces lo más costoso porque el financiador lo cubre. Poniendo a este en una situación de tensión, frente a lo que el afiliado considera deficitaria su relación precio servicio.
Cobertura Universal de Salud:
El camino hacia la cobertura universal de salud como dice la bibliografía no es una trayectoria única, sino que depende de la estructura y del lugar donde se parte, lo primero que se intenta es incorporar a los que no la tienen, y mejorar a los que están incluidos. No se debería, destruir nada de lo que funcione. Por lo menos, hasta no tener las alternativas desarrolladas.
Los modelos más equitativos son los modelos universales de cobertura de salud financiado por impuestos, conocidos con el nombre de sistema Beveridge. Es el modelo con tendencia más universalista. También se puede lograr la cobertura Universal desarrollando un modelo competitivo de seguros sociales, que permitan tener a toda la población nominalizada y si no tiene ingresos, hacerse cargo el estado. Como ocurrió en el Uruguay.
Estos sistemas universales de atención en relación con los impuestos exigirían una inversión importante, porque no se tiene un plan, muchos de los desarrollos fueron impulsados para proyectos políticos locales y nacionales.
La inversión requiere que pensemos en un plazo de dos décadas por lo menos hasta estabilizarlos los proyectos hospitalarios y de atención primaria, con una gobernanza clínica profesional destacada y reconocida.
El camino para recorrer como estrategia es fundamentalmente enfrentar al 70 por ciento de la población argentina que reconoce otra cosa, que cree erróneamente que este modelo de atención es un sistema de salud para los pobres, para los que no pueden acceder a algo mejor. Entiéndase que estoy refiriéndome a la percepción de las personas, que estoy muy alejado de esa observación. Disiento profundamente de ello.
Desde el punto de vista de la factibilidad financiera es posible que replicando un modelo de integración a la uruguaya el nivel de inversiones que se requiere no será inviable.
Es necesario pensar por una década hacia el futuro que los sistemas de salud deberán ser más redundantes, con una capacidad por encima de los requerimientos habituales, pero cuidado con esta propuesta, se debe establecer un equilibrio, entre tener reservas y una conducción flexible., porque la productividad, y la baja dedicación en momentos de descanso del brote pandémico, la gente se puede acostumbrar a una baja productividad.
Que, en los modelos universales financiados por impuestos, también las personas con más poder adquisitivo de la sociedad buscan alternativas.
Que los sistemas de salud pública se han mostrado poco flexibles en los momentos de aumentar la producción.
Que en esta pandemia si no hubiera existido una fuerza de trabajo tan vocacionalmente dedicada que trabajo y arriesgó su vida las muertes se hubieran multiplicado.
Que el sistema político no se los reconoció, ni mejoró sus condiciones de trabajo.
También es necesario atender que aspectos se deben manejar en cuanto a incentivos productivos para que las personas trabajen más y mejoren los procesos para disminuir las listas de espera.
Se deben cambiar los esquemas de trabajo, remunerativo y de carrera, que distan de permitir que las personas que se desempeñan en el sistema de salud puedan vivir dignamente de un empleo solo. No como ocurre en la actualidad que el multiempleo es la norma. Siendo el sistema público de salud una reserva para tener una buena jubilación, comprometiendo una dedicación muy inferior a la que es contractualmente convenida. Esto lleva a esquemas de baja productividad que se traducen en estancias prolongadas, en desorganización de los procesos asistenciales, de demoras en los turnos ambulatorios en las interconsultas.
Por otra parte, el sistema público de salud actual tiene un mal sistema de acceso a los tratamientos farmacológicos para los pacientes que no tienen cobertura y que son atendidos en el hospital, puesto que no hay farmacias que permitan que los pacientes accedan a la mediación y cumplir con las recetas de los médicos que tienden en los hospitales, que muchas veces se mueven con alternativas, prescriben lo que tienen, lo que quieren, lo que el agente de propaganda médica les deja. El paciente no cumple con los tratamientos por problemas de accesibilidad económica.
La provisión de información para el proceso de diagnóstico también para los médicos asistenciales es una carrera de obstáculos lograr que los pacientes terminen el prequirúrgico una odisea, y conseguir un anestesista para el día de la cirugía un esfuerzo adicional para los médicos y una muestra palmaria de la deshumanización de la atención.
Las bondades de un sistema de salud universal deben acompañarse con un sistema de recaudación de impuesto justo y suficiente, con una presupuestación adecuada, con una planificación de los recursos humanos de forma racional en función de mejorar las condiciones de trabajo de los médicos y las enfermeras, de los agentes de salud.
Calidad y seguridad de pacientes:
La salud es gasto expansiva, la tecnología presiona permanentemente para mejorar su introducción, la velocidad de su difusión, la propagación de las indicaciones, especialmente en aquellos sectores portadores de financiamiento. Ser incluidos en programas con recursos, sin considerar cuanto valor agregan al sistema de atención y a la salud. Las tendencias naturales son a la sobre prescripción, a no ejercer un juicio reflexivo sobre la apropiabilidad de algunas indicaciones, al ceder ante la presión de los pacientes, de la medicina defensiva, y a indicar estudios complementarios puesto que estos, aumentarían la fidelización y el retorno a la consulta del paciente.
Interpreto que las fuerzas de los innovadores del mercado de la salud intentan imponer sus productos, y para ello desarrollan esquemas atinados de investigación clínica que como líneas de producción reciben ávidos de financiamiento los aportes de la industria farmacéutica y del complejo industrial médico en general. Estas acciones se despliegan en los investigadores, en los formadores de opinión científica y muchas de ellas todos los que deseamos un mejor sistema de salud queremos que lleguen a mas personas en el planeta en un tiempo menor y de acuerdo con las necesidades.
Pero no tenemos la misma valentía de suprimir lo que no sirve, evitar los gastos evitables, disminuir la incidencia de los eventos de seguridad de pacientes, las infecciones por procedimientos médicos que se podrían evitar para reinvertir en las prestaciones que generan valor. Estamos convencidos que el cuidado o los sistemas de salud universales son mejores, los financiados por impuestos son más equitativos, pero que de debido a las limitaciones en la inversión estos tienen listas de espera o barreras de accesibilidad, que probabilísticamente pueden hacer perder una oportunidad en los pacientes, que en general el sistema de atención de la enfermedad tiene más presencia en los sistemas de salud que los modelos de atención integral.
Siempre cuando analizo equidistantemente de los interés mercantilistas de la industria de la salud y de las necesidades creciente de la gente, creo que el principal problema es que no se detectan los casos que existen, que estos una vez detectados cada vez pertenecen a personas que no tienen financiamiento formal de su salud y que además los precios, que las coberturas universales mediante impuestos no pueden financiar porque superan con creces los umbrales de costo efectividad aceptada por los distintos países que intentan determinarla como frontera para medir el sacrificio que hace la sociedad para generar valor en su sistema económico, social y de bienestar.
Acelerar la llegada de la innovación costo efectiva a la gestión clinica, y mejorar la asignación en relación con la necesidad generada por una enfermedad diagnosticada.
Pero sin dudas y fundamentalmente de mejorar la atención primaria de la salud, porque es la base en la construcción de la equidad. Sin la nominalización y referenciación de las personas no podrá haber un sistema de salud universal. Sin un fortalecimiento e inversión en la atención primaria de la salud y en un establecimiento de un sistema de cuidado progresivo y de redes de atención que funciones.
Se deberá establecer si y de que forma los sistemas crecen en discriminación de responsabilidades por niveles jurisdiccionalmente o bien todo el sistema de salud es provincial y permanecerán algunos establecimientos regionales en las diferentes provincias. De forma tal de constituir nodos de salud de medicina transicional con la ciencia, formadores de recursos humanos y apostar a la tecnología costo efectiva que mejore el nivel de las prestaciones de salud.
Muchos de los aspectos positivos actuales de la jerarquía asistencial de los hospitales dependen de los mandos medios, de los operativos y fundamentalmente de las residencias médicas que sin ellas los hospitales no funcionarían.
La importancia de los residentes que son el verdadero motor del hospital. Que nos enfrenta a un desafío en lo inmediato, ya que Hoy la mayoría de las becas de residencia se cubren con extranjeros, que luego de terminar su capacitación retornan a su país porque las oportunidades en argentina no son rentables. Nuestros médicos no están optando como antes por las residencias. Se incorporan al mercado laboral con baja capacitación e inician un camino que no tiene futuro. Por ello debería repensarse el esquema de residentes para los argentinos, para que tengan facilidades y estímulos para seguir en el hospital. Especialmente para que una segunda residencia la realización de una especialidad. Pensando el hospital en función de los cargos de médicos que se requieren y con ello establecer un trabajo de renovación para cuando los actuales se jubilen. Ofreciendo también algunos esquemas de retiros sin perdida de derechos con percepción de haberes en unos años.
Todas estas alternativas deberían ser pensadas, trabajadas, puestas en la urgencia del largo plazo que se nuestro sistema de salud y la salud, como parte sustancial del sistema social y de redistribución de la riqueza.
Es llamativo que no se perciba la importancia del sector salud como el mayor captador de recursos humanos formales y calificados. Como no se entiende que un hospital contrate muchas más personas que una fábrica, que un edificio, que una ruta, y encima empleos estables, que generan un ascenso social en muchas categorías de profesionales. Un hospital genera siempre además un 30% de empleos indirectos, de los contratistas. Debiendo proyectar esto desde el reconocimiento, la planificación, la inversión, la prioridad política que incorpore a la salud como motivo de debate, es muy importante que esto no sea motivo de enfrentamientos sino de acercamientos.
El modelo de salud que nos una, con una cobertura universal. Que participen todos los subsectores. Pero que se cumplan objetivos sanitarios que requiere el país como impulso de su desarrollo. La salud es redistributiva de la riqueza.
Obras Sociales:
La seguridad social fue en su momento, por la década del 70 un recurso para acceder a la atención de salud, vinculado con los sindicatos, como un servicio más además de la discusión salarial, condiciones de trabajo, con una baja desocupación, que permitió un acceso a la cobertura formal, comenzando un proceso de construcción anárquico, con los vaivenes de la política, y siempre como siendo un proceso de intercambio, una negociación, El dictado de la ley 18.610 en el año 1971, ordenó y consolidó con criterio general el régimen de obras sociales de nuestro país. Establece la obligatoriedad legal de la afiliación de los trabajadores y la contribución pecuniaria a las obras sociales. Los prestadores privados son hoy los principales proveedores de servicios asistenciales para los beneficiarios de las obras sociales y han constituido grandes organizaciones representativas de los prestadores de todo el país como la Confederación Argentina de Clínicas, Sanatorios y Hospitales Privados (CONFECLISA), Confederación Médica de la República Argentina (COMRA), Confederación Odontológica de la República Argentina (CORA) y Confederación Unificada Bioquímica de la República Argentina (CUBRA). La evolución del modelo prestador de servicios médicos en la Argentina muestra que a través del financiamiento de la seguridad social médica se produce un gran desarrollo del sector privado en salud.
El principal problema que genéricamente se enfrenta el sector de las obras sociales en la actualidad que no alcanza el acuerdo de aportes y contribuciones para los salarios diferidos destinados a la salud alcancen para sufragar el gasto de su atención, en modelos habituales de servicio prestador, por los altos costos transaccionales y administrativos, por la fragmentación del pool de riesgo, por tantas obras sociales y muy pocas alcanzar un número adecuado para distribuir el pool de riesgo. La fragmentación de la atención. El aumento de los costos que no se pueden financiar con salarios bajos. La cobertura de la salud con salarios bajos pone en duda la sustentabilidad. Solo el 40% de las obras sociales recauda por encima del costo de PMO. Este incremento tiene como impulsor principal los medicamentos. La diferencia entre inflación mayor y costo de salud se da fundamentalmente por no actualización del trabajo médico.
“Durante el período julio 2019-julio 2020, el costo del Programa Médico Obligatorio (PMO) a financiar por las obras sociales registró un incremento inferior al de la inflación medida por el INDEC que fue del 43% en ese mismo lapso. De acuerdo con un estudio del Instituto ISALUD y la consultora Prosanity, es la primera vez en diez años que se da este fenómeno.
Según ISALUD, el PMO a financiar por los agentes de salud acumuló a julio último un crecimiento interanual del 38.6%, lo que equivale a una diferencia de 4.4 puntos porcentuales respecto de la inflación general. La evolución de este índice forma parte de una tendencia que se inició en el 2010 y que refleja que el aporte fue aumentando año a año como mínimo por encima del 25%.
La tasa de crecimiento anual del PMO a financiar por los agentes se disparó desde el 2014, cuando se incrementó cada año en alrededor o por encima del 40%. En 2019, la suba llegó al récord del 65.8%, destaca el informe.
El PMO se encuentra en permanente revisión. Por caso, en el mes de junio, se quitó del programa, y mediante una resolución, al producto de ultra alto costo Spinraza. En simultáneo se le fijó un precio en dólares a fin de ser comprado por todos los financiadores al mismo valor. Y dos meses más tarde, en un sentido contrario el que se sumó al PMO fue el ultra caro Trikafta.
Según ISALUD, al 31 de julio de 2020 el valor que debe financiar el Seguro Social Obligatorio -sin considerar coseguros que provee el beneficiario de su bolsillo- ascendía a $2.541,53 (u$s 33,27*), un 38.6% por encima de los $1.833,81 (u$s 40,74**), que se requerían 12 meses antes.
El informe destaca que los medicamentos han registrado un incremento del 53% “una vez más por encima del propio PMO y de la inflación difundida por el INDEC, a pesar de la negociación entre diciembre de 2019 y febrero de 2020”. Algunos de ellos, la mayoría de alto costo, han superado sobradamente este porcentaje global de incremento remarca ISALUD.
La investigación determinó que tomando la totalidad del valor necesario para garantizar la cobertura -tanto lo financiado por los Agentes de Salud como los beneficiarios de bolsillo– el costo per cápita del PMO al 31 de julio fue de $2.869,42 (u$s 37,56*) con coseguros al 100% y de $2.788,25 (u$s 36,50*) con coseguros al 50%. Esto significa un incremento en conjunto levemente superior al incremento del valor del PMO sin coseguros en igual período.
ISALUD, la cantera de la que se nutrió el ministro de Salud Ginés González García para conformar su actual gabinete lleva más de una década realizando este estudio. Según los datos surgidos de esta actualización, el gasto de bolsillo de los beneficiarios representaba a julio de 2019 un 9% del costo total del PMO con coseguros al 100%. A julio de 2020, el gasto de bolsillo con coseguros al 100% trepó al 13%, al totalizar $327,89 (u$s 4,29*).
Por otra parte, el estudio compara el valor del PMO financiado por los Agentes de Salud con la recaudación promedio por cada beneficiario del universo de Obras Sociales, que al 31 de julio de 2020 fue estimado en $2.008 (u$s 26,28*).
Según este estudio realizado por ISALUD, un 25.5% de estas instituciones (74 Obras Sociales) superan el valor estimado del costo de un PMO en su recaudación per cápita, mientras que el 74.5% restante (216 Obras Sociales) no alcanza el valor del PMO.
Este año, la Superintendencia de Servicios de Salud comenzó a auxiliar con fondos propios a aquellas OO.SS. que registren mensualmente entradas por aportes y contribuciones menores a las recaudadas en marzo de 2020. Además, destinó un aporte importante a cuenta de las prestaciones SUR.
Sin embargo, puntualizan, que a futuro y apenas se vuelvan a generar prestaciones por la demanda contenida, y se aclare la situación real de las empresas, el estado de las obras sociales «estará aún peor que antes de esta pandemia”.
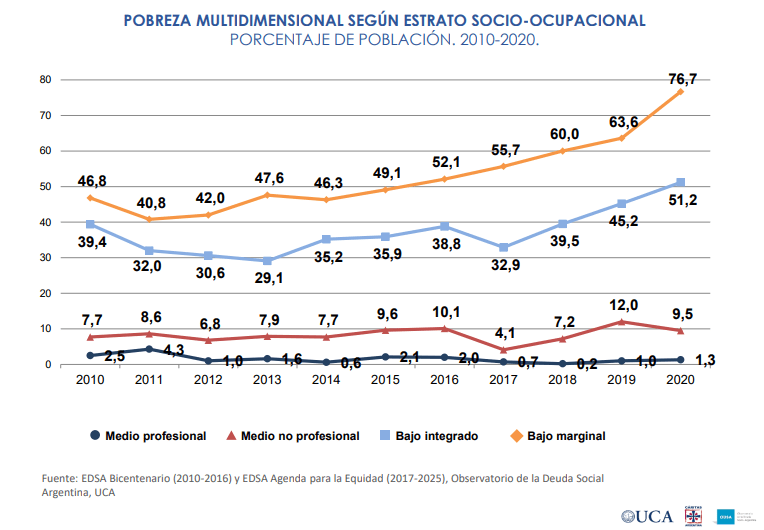
Este gráfico muestra en argentina la inflación acumulada en salud, con co-seguros incluidos, que supera en la última década un 65% la inflación acumulada calculada por el Indice de precios al consumidor. Esto se ocasiona por el costo de las prepagas, de la innovación farmacológica y en tecnologías e insumos médicos. Neutralizado en parte por el deterioro del salario y la remuneración médica.
Con este cuadro de situación se requerirían mecanismos innovadores para incrementar los ingresos, que sean suficientes para solventar el gasto de las obras sociales, con dispositivos alternativos hasta que se recupere la actividad económica y los salarios. Incluidos por los empleadores en los convenios colectivos de trabajo, como aporte de los trabajadores de una asignación salarial ad hoc, y la actualización adecuada del monotributo en su alícuota correspondiente al seguro de salud, que debería cubrir el PMO, decididamente, sino los afiliados en relación de dependencia subvencionan los bajos aportes de los monotributistas. Para poder atenderlos, las obras sociales generan cartillas diferentes generando una nueva segmentación dentro del sistema. Las obras sociales nacionales tienen básicamente afiliados activos, opciones, monotributistas y jubilados, las que otorgan este beneficio. Los jubilados y los monotributistas son los planes más deficitarios, y sus costos deben ser cubiertos por la baja utilización de los activos.
Esta situación financiera no es debatida con la integralidad que el problema exige, porque el propósito actual es sacarle poder a los sindicatos. Tampoco se crea una alternativa que canalice las necesidades sociales. Depende de diversos factores. De crecimiento de la economía, De la no actualización del monotributo. De la retención que hace de la cápita del PAMI, EL INSTITUTO, está generando una carga para las obras sociales que reciben a los pacientes, porque el valor neto transferido es la cuarta parte de lo que se necesita.
La población jubilada que sigue en la obra social, que, desde el punto de vista de la transferencia de riesgo, acuerdo que es un método más sano que pasar directamente al PAMI, que sus beneficiarios solo son jubilados. Por lo tanto, es una obra social de salud, que solo atiende a enfermos. Muchos de ellos además se jubilan con tienen una enfermedad grave de curso prolongado y que no pueden trabajar.
Además, sería un incentivo para mejorar las prestaciones de las obras sociales, para hacer prevención de la enfermedad, mejorar el cuidado de los pacientes, esto generaría una inversión que gozaría el seguro de salud que hace el esfuerzo del modelo prestacional.
Dilemas en las prepagas:
En la actualidad las empresas de medicina prepaga manifiestan colectivamente están en una crisis económica de ingresos, ya que no reciben la autorización para el aumento de sus primas o cuotas, para acompañar el ritmo de la inflación, porque los incrementos en sus tarifas están regulados por el estado, mediante decretos.
Esto ocurre porque impacta sobre el índice de precios al consumidor y esto genera inflación, esta situación no reviste o se encuadra de las dos partes en una negociación, abierta, transparente, franca y sincera.
La crisis generó un pedido de aumento de 9,77% sobre las cuotas actuales, en la Justicia, constituido por un 3,59% como diferencia entre lo autorizado el año pasado y el aumento en un informe técnico de octubre de 2020, elaborado por técnicos de la Superintendencia de Servicios de Salud y un 6,18 % por un mayor costo resultante de la negociación paritaria, vinculada con la cláusula de revisión de los salarios. “Seguramente el Gobierno busca, como con el resto de los controles de precios, morigerar las presiones inflacionarias y eludir la antipática decisión de reconocer aumentos que impactan en el presupuesto de las familias”, “Asumir una deliberada estrategia de desfinanciamiento de la medicina privada y plantear una reforma inconsistente es muy desaconsejable. Hacerlo en medio de una pandemia resulta, además, temerario. Es una actitud muy injusta para la población en general y, particularmente, para quienes están en el frente de la batalla contra el Covid”,
En octubre pasado se había fijado un incremento de 15% en diciembre de 2020 y del 10 de febrero de este año, pero finalmente redujo esta alza al 10% y dejó sin efecto el previsto para febrero, inclusive derogando un decreto promulgado 6 horas antes.
Las entidades de medicina prepaga y los establecimientos asistenciales privados son grandes empleadores, que desempeñándose en un entorno económico inflacionario se genera presión porque los haberes pierden frente al aumento de precios. Es necesario dar actualización en el salario de los trabajadores de salud, que han dejado la piel en la pandemia, merecen una mejor calidad de vida, y un reconocimiento también vía ingresos, y uno de los empleadores más importantes provienen del sector privado, de la seguridad social y los hospitales de comunidad. Que no están en condiciones con quebranto dar aumentos de salarios. Esto se alinea con el reclamo de las prepagas y entonces se generan negociaciones más intransigentes y duras, para que los trabajadores, sumen la tensión, estando en una interfase de conciliación que no ocurre.
Existiendo en este conflicto, verdades a medias que se lanzan desde y en ambas direcciones. Los que están en el sector privado de la salud ven un ataque quirúrgico desde el gobierno a su flujo de recursos, para que no puedan sustentar las prestaciones y hacer o desalentar a los financiadores que amplíen este mercado, además existiría en los ámbitos gubernamentales o ejecutivos un enojo natural, ante el reclamo desmedido del titular de la principal empresa de medicina prepaga, que durante esta situación pandémica se dice que fue el que recibió más ayuda del estado para el pago de salarios (REPRO). Habría utilizado esa ayuda, para adquirir otros sanatorios y ampliar su fortaleza, en cantidad de afiliados, camas, complejidad, convirtiéndose en la voz disonante del sistema de salud (Cuando debería ser parte de la alianza por haber recibido semejante ayuda), erigiéndose como un “aliado no confiable” en la construcción del poder, un oxímoron como tantos de este relato. Además, están en una época de bajo consumo, por la retracción en las consultas y en los pedidos de estudios, por lo tanto, tienen margen para constituir una reserva técnica.
Los afiliados a las mismas ven en tener un carnet de prepago una situación aspiracional de ascenso social, de acceder a una prestación clásica de la clase media. Optan por las empresas de salud prepaga porque ven satisfechas sus necesidades de salud de acceso a la atención, con libertad de elección, menos espera y de percepción de calidad (experiencia comparativa). Porque tienen un listado de médicos, acceso a prestadores sanatoriales conocidos, con mejor hotelería que calidad asistencial, ambulancias de emergencia y farmacia. Porque lo pagan. Pero esto tiene falencias.
El concepto es que los socios del prepago son compradores ineficientes cuando tienen un síntoma, por asimetría de información, ya que compran servicios de salud por demanda y no por una necesidad, que para ello requieren de una relación de agencia médica o de equipo de salud integrado. No tienen salvo por conciencia de factores de riesgo (hipertensión, hipercolesterolemia y sobrepeso) a realizarse estudios de diagnóstico. Pero en realidad las principales empresas de medicina prepaga no son planes de salud. Existen si esquemas integrados de hospitales de comunidad reconvertidos, que, si son planes de salud y esto se asemeja más a un verdadero seguro de salud, pero no son los que mejor marketing tienen. Con las limitaciones que genera tener una cartilla alrededor del prestador hospitalario centralizado, que, si bien están diferenciados en calidad de prestaciones, no deja de ser una restricción en la elección, y tampoco en esos casos están exentos de tener que pagar un co-seguro no acordado.
Epilogo:
Esta transición se enmarca en la desconfianza, el conflicto de intereses, sumadas a las proposiciones que dan por aceptado cuestiones que llevan por delante la institucionalidad, que exigiría varias administraciones y la consideración fundamental de la salud como política de estado en un lugar que no se encuentra en la actualidad, que la función de la rectoría salvo en situaciones como la pandemia son imposibles, ya que la salud fue delegada a las provincias y los ministerios son autónomos. Se diseña el programa de implementación con esquema de conflictos, deterioro y confiscaciones, que produce violencia, y las acciones orientadas al debilitamiento de los otros actores institucionales. Distanciando a los aliados que son las obras sociales. Pero ante esta iniciativa, debería oponerse otras, que contrasten y que puedan ser opción, y ciertamente termina siendo más una oposición a los actores que la lideran y no a las ideas en sí. Porque no se puede transformar desde mayorías circunstanciales sino esto tendría que ser fruto de un consenso, desde una visión compartida: que puntos comunes se concilian. Allí tenemos que realizar el trabajo.