Dr. Carlos Alberto Díaz. Prof. Titular Universidad ISALUD.
Aporte del trabajo.
Esta investigación bibliográfica que he realizado motivada en qué, existe una presión incontenible por el desarrollo de una vacuna en tiempo récord y sin antecedentes para la comunidad científica, y eso involucra un riesgo, que, por el estudio incompleto, no se identifique o determinen efectos adversos, que puedan generar una enfermedad vinculada a las vacunas.
Se deben producir vacunas que generen una respuesta inmunitaria que impida el desarrollo de la infección, evite con ello la propagación del virus, que sea segura en todas las edades, en todas las latitudes, que se pueda producir en la cantidad necesaria en el tiempo que se requiere. Para pensar en la cantidad de dosis que se requieren, es una carrera mal entendida. El máximo productor mundial de vacunas que está en la india, produce 1500 millones de dosis por año. Cuantas se estarían necesitando. 4000 millones. Ciertamente se va a requerir que varios productores destinen sus líneas de producción, porque además las otras vacunas también se tienen que producir, entonces todos tendrán lugar. Finalmente hay que saber cuanto duran los anticuerpos neutralizantes y la inmunidad celular. Por último si el virus no muta, y cambia su característica antigénica.
Son dos los efectos principales la mejora dependiente de anticuerpos (ADE), un proceso en el que un virus aprovecha los anticuerpos para ayudar a la infección los anticuerpos se fijan al virus, hacen complejos inmunes son fagocitados y dentro de los macrófagos generan un buen sitio para reproducirse eludiendo la inmunidad innata e inespecífica; o mejora basada en células, una categoría que incluye inflamación alérgica causada por la inmunopatología Th2, que genera una potenciación de una enfermedad respiratoria asociada a la vacuna: associated enhanced respiratory disease o bien una respuesta inflamatoria alérgica con respuestas predominantemente celulares que resultan en una disfunción aérea y un retraso en el aclaramiento del virus.
La celeridad está motivada por la necesidad de restablecer las economías de las naciones desarrolladas y dar la vuelta a la recesión, consolidar las hegemonías en el mundo, tener una posición de privilegio en el manejo del conocimiento y la innovación, el prestigio de las universidades, los negocios de las grandes farmacéuticas, los intereses electorales, los ciudadanos de los países desarrollados y por último, el resto del mundo. No por un fin primario de ayudar las naciones postergadas, sino para liberar el turismo una de las industrias más importantes y de las cuales dependen muchos países.
Puede conducir a que se desarrolle una vacuna no lo suficientemente segura o de calidad como necesita la humanidad.
El planeta parece, especialmente las economías más débiles, sin capacidad de aumentar el gasto público como asistencia vía asignación de recursos o emisión de dinero, hace pensar que las vacunas se necesitan para ambos bloques de países.
Pero lo que no se puede permitir que la vacuna desencadena una reacción que sea peor que la enfermedad, y esto llevaría a un rebrote de todas las posiciones nocivas de los antivacunas.
Desarrollo:
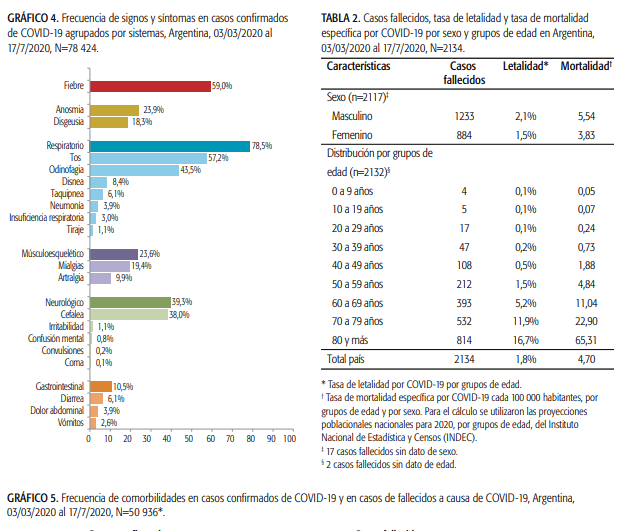
Más del 80% de los pacientes que contraen COVID-19 solo desarrollan síntomas leves similares a los de la gripe. «El sistema inmunitario combate el virus y la gente podría apenas darse cuenta», dice Darrell Ricke, investigador del Grupo de Sistemas y Tecnologías de Bioingeniería del Laboratorio Lincoln del MIT en Lexington, MA, quien publicó una preimpresión en marzo sobre los posibles riesgos de vacunas COVID-19. «Pero parece haber un punto de inflexión: algunas personas parecen igualmente saludables pero pueden progresar a una enfermedad más grave». Algunos pacientes empiezan y rápidamente en la evolución, van al distress, luego hay otro grupo de pacientes que citan estos autores que van a formas graves en el día diez, luego de una etapa de relativa evolución favorable y que inclusive con alguno de esos pacientes pensábamos en generar una transición de cuidados a los hoteles y los domicilios. Cada modificación de un proceso afecta a los que siguen y esto significan nuevas adaptaciones, otros productos, diferentes responsabilidades.
Como se dijo, en el 80% de los pacientes, COVID-19 presenta como enfermedad leve. 20% de los casos se desarrollan graves (13%) o crítico (6%). La realidad que tenemos en argentina por el momento es que menos personas ingresan al cuidado crítico, en la experiencia particular como prestadores son menos del 2% de los pacientes, y de estos 1% ingresan a asistencia respiratoria mecánica, estos pacientes tienen períodos de ARM entre 15-22 días, un poco más extendidos que el resto de los países consultados. Aumentaron los casos moderados, que hace cuatro semanas nos volvieron a poner en tensión, pero sin llegar al colapso, lo solucionamos extendiendo la asistencia respiratoria con oxigeno terapia en los hoteles salud. Estos nos permitieron nuevamente volver a tener disponibles las 106 camas de moderados. Ello significó por el aplanamiento de la curva y el no crecimiento exponencial de casos readaptarnos. No se sabe porque razón es que no tenemos casos tan graves. Es por el virus que disminuyó su patogenicidad, porque nuestra población no es tan vieja, por algo organizativo de las medidas del Ministerio de Salud, por el virus, por la implementación de las medidas de distanciamiento social, por la implementación de oxigenoterapia precozmente. Por el uso de la dexametasona o del plasma. No sabemos.
Enfermedad.
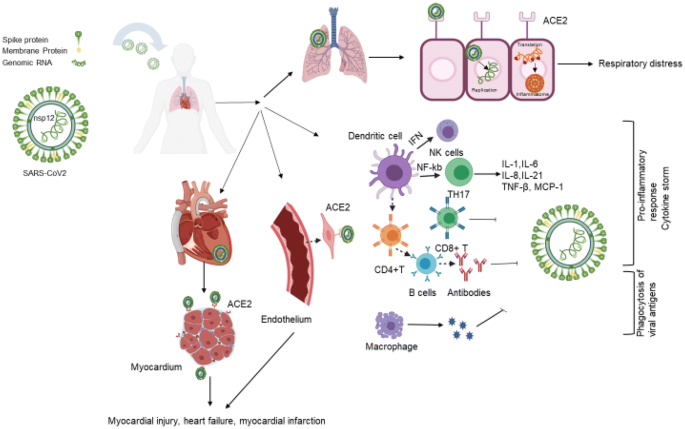
Las formas más graves de COVID-19 se presentan como síndrome respiratorio agudo grave clínico, pero incluyen una linfopenia predominante, altos niveles circulantes de citoquinas y quimioquinas proinflamatorias, acumulación de neutrófilos y macrófagos en los pulmones, y desregulación inmune incluyendo inmunosupresión. Todas las principales proteínas SARS-CoV-2 se caracterizaron utilizando un método de análisis de variación de residuos de aminoácidos. Los resultados predicen que la mayoría de las proteínas SARS-CoV-2 están restringidas evolutivamente, con la excepción de la superficie externa extendida de la proteína pico (S). Los resultados se interpretaron sobre la base de la virología y fisiopatología del coronavirus similar a la SARS conocida, con un enfoque en las implicaciones de desarrollo de contramedidas médicas.
Los anticuerpos no neutralizantes a los dominios S variables pueden permitir una vía de infección alternativa a través de la absorción mediada por el receptor Fc. Este puede ser un evento de medición para la desregulación de la respuesta inmune observada en la enfermedad COVID-19 más grave.
Estudios previos en los que participaron candidatos a vacunas para FCoV, SARS-CoV- y coronavirus del Síndrome Respiratorio de Oriente Medio (MERS-CoV) demuestran la mejora de la enfermedad (ADE) dependiente de anticuerpos inducida por la vacunación, incluida la infección de células que presentan antígenos fagocíticos (APC). Células efectores T se cree que juegan un papel importante en el control de la infección por coronavirus; el agotamiento pan-T está presente en la enfermedad grave de COVID-193 y puede acelerarse mediante una infección por APC.
La secuencia y la conservación estructural de los motivos S sugiere que los riesgos de ADEs de la vacuna CONTRA el SRAS y el MERS pueden presagiar los riesgos de vacunas basadas en SARS-CoV-2 S. Los inhibidores de la autofagia pueden reducir la infección por APC y el agotamiento de las células T.
El análisis de variación de residuos de aminoácidos identifica múltiples dominios restringidos adecuados como objetivos de la vacuna contra células T. Las restricciones evolutivas de las dianas antivirales probadas presentes en SARS-CoV-1 y SARS-CoV-2 pueden reducir el riesgo de desarrollar mutantes de escape de fármacos antivirales.
Se recomienda por ello encarecidamente realizar pruebas de seguridad de las vacunas de células B basadas en proteínas COVID-19 S en modelos animales antes de los ensayos clínicos para reducir el riesgo de ADE tras la exposición al virus.
Inmunopatogenia:
Comprender la inmunopatología de la enfermedad pulmonar grave y la enfermedad crítica en pacientes con enfermedad por coronavirus 2019 (COVID-19) es esencial para el desarrollo de inmunoterapias para esta afección. Las anomalías inmunológicas asociadas con un mal resultado en pacientes con infección por coronavirus 2 (SARS-CoV-2) incluyen linfopenia (que afecta a los linfocitos T CD4, células T CD8, células asesinas naturales (NK) y células B), neutrofilia y aumento de los niveles séricos de marcadores de inflamación, incluyendo múltiples quimioquinas proinflamatorias y citoquinas. También está surgiendo evidencia de que la disfunción de monocitos/macrófagos puede ser fundamental para la inmunopatología y que las características funcionales de los anticuerpos contra la proteína de pico SARS-CoV-2 (SP) podrían ser un determinante del resultado de la enfermedad.[i][ii]
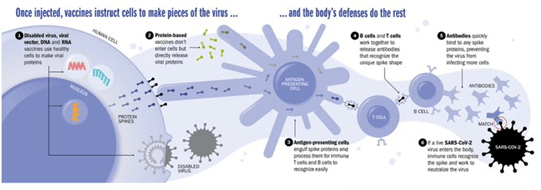
Las respuestas de anticuerpos contra virus envueltos, como SARS-CoV-2, generalmente se componen de anticuerpos de inmunoglobulina (Ig) M, IgG3, IgG1 e IgA a las glicoproteínas de la envoltura del virus y a las nucleoproteínas (NP, internas en la envolvente). Los anticuerpos IgG (IgG3 e IgG1) contra las glicoproteínas de envoltura del virus poseen varias características funcionales que confieren la respuesta de anticuerpos sistémicos más eficaz contra los virus, como lo ejemplifica la infección por el virus de inmunodeficiencia humana (VIH)-1.[iii] Estas características funcionales dan lugar a la neutralización del virus, mediante la unión de las regiones Fab de anticuerpos a antígenos virales y el deterioro de la unión de virus a los receptores celulares, y la activación de las células efectoras antivirales, mediante la unión de las regiones de anticuerpos Fc a los receptores Fc en las células NK, para inducir la citotoxicidad celular dependiente de anticuerpos de las células infectadas por el virus, o en células dendríticas plastoideas y células dendríticas convencionales, para inducir opsono-fagocitos de partículas de virus por esas células y la activación de sus respuestas antivirales directamente y/o NK a través de células y células T.
Si bien los anticuerpos contra las nucleoproteínas de los virus envueltos, como EL SRAS-CoV-2, son un valioso marcador serológico de infección, no se ha establecido claramente su papel en el control de la replicación del virus.
Para el día 14 después de la aparición de los síntomas, el suero del 95-100% de los pacientes con COVID-19 contiene anticuerpos IgM y/o IgG al SP de la envoltura SARS-CoV-2, incluidos los anticuerpos contra el dominio de unión a receptores (RBD) del SP, que se correlacionan fuertemente con anticuerpos que neutralizan la replicación viral en cultivos celulares (es decir, anticuerpos neutralizantes).[iv] [v] [vi] A partir de la cantidad limitada de datos disponibles, anticuerpos neutralizantes SARS-CoV-2 se correlacionan mal con el curso clínico de COVID-19.
Por el contrario, Zhao et al. informaron que los altos niveles séricos de anticuerpos «totales» (IgM, IgG e IgA) de SARS-CoV-2 SP a un tiempo medio del día 14 o posterior después de la aparición de los síntomas se asociaron de forma independiente con una clasificación clínica peor. Esta asociación no se observó ni para los anticuerpos IgM al S.S.-CoV-2 SP o a los anticuerpos IgG a SARS-CoV-2 NP. Del mismo modo, Qu et al [vii]. informó que los anticuerpos IgG contra SARS-CoV-2 eran más altos en pacientes con enfermedad crítica, aunque el ensayo utilizado detectó anticuerpos tanto para el SARS-CoV-2 SP como para el NP. Una interpretación de estos hallazgos es que los anticuerpos IgG más altos a SARS-CoV-2 SP a las 2 semanas después de la aparición de los síntomas están asociados con una mayor gravedad de la enfermedad. Si bien se necesitan más datos para confirmar estos hallazgos, sugieren que se necesita una mayor comprensión del papel que desempeñan los anticuerpos IgG para el SGB-CoV-2 en el control de la infección y en la patogénesis de la enfermedad.
Además de ejercer la neutralización del virus y otras funciones de anticuerpos protectores, los anticuerpos IgG para ELS-CoV-2 SP podrían mejorar la infección de las células inmunitarias y/o la inmunopagénesis de COVID-19. La mejora dependiente de los anticuerpos (ADE) de la captación de virus por macrófagos es una acción indeseable de los anticuerpos IgG (es decir, la mejora de los anticuerpos) que se ha descrito de forma más completa en la infección por el virus del dengue, pero también se ha demostrado para SARS-CoV-1. [viii] ADE de la infección por las células inmunitarias no produce una infección productiva de esas células, pero podría afectar a la función de los macrófagos. Por ejemplo, en un modelo de infección en monos macacus rhesus de infección por SARS-CoV-1, la presencia de anticuerpos IgG séricos a SARS-CoV-1 SP se asoció con una lesión pulmonar aguda caracterizada por la activación de macrófagos y el sesgo de macrófagos hacia un fenotipo M1 proinflamatorio.[ix]
Esto puede contribuir a la inmunopatología pulmonar demostrada en modelos macacos del SSS, que se caracteriza por la infiltración de tejidos por macrófagos y neutrófilos y una mayor producción de citoquinas proinflamatorias y quimioquinas.[x] Mecanismos similares también pueden subyacen a la disfunción monocitos/macrofágicos notificada en COVID-19 grave. La evidencia adicional de que los anticuerpos SARS-CoV-1 SP podrían impulsar la inmunopatología pulmonar en el SRAS provino de estudios de ratones inmunizados con vacunas SARS-CoV-1, donde la producción de anticuerpos SARS-CoV-1 SP se asoció con la aparición de inmunopatología pulmonar, caracterizada por una respuesta Th2, tras el desafío del virus. [xi]
Si la cantidad de actividad de mejora de anticuerpos SARS-CoV-2 SP IgG, en relación con la neutralización y otras funciones de anticuerpos protectores, es un determinante de la aparición y gravedad de COVID-19, será importante determinar los mecanismos subyacentes, ya que esto podría influir en el desarrollo no sólo de anticuerpos monoclonales humanos y plasma convaleciente como terapias para COVID-19, sino también en la selección de antígenos para la vacuna. En un estudio de la infección por SARS-CoV-1 en primates no humanos, los anticuerpos contra diferentes péptidos del SP ejercieron actividad neutralizante o de mejora,[xii] lo que sugiere que las características del antígeno son importantes. Las características de los anticuerpos también pueden ser importantes porque la infección por SARS-CoV-1 de una línea celular de promonocitos se mejoró por bajas concentraciones de anticuerpos SARS-CoV-1 SP, mientras que las altas concentraciones de anticuerpos dieron lugar a la neutralización del virus. [xiii] Sin embargo, dado que los niveles más altos de anticuerpos séseros SARS-CoV-2 SP se han asociado con peores resultados clínicos en pacientes con COVID-19, otras características de anticuerpos pueden ser más importantes.
Las pistas sobre la naturaleza de tales características de anticuerpos podrían ser proporcionadas por estudios de infección por el virus del dengue, donde la actividad de neutralización de anticuerpos baja se correlaciona con baja avidez de la unión de antígenos a anticuerpos Fab regiones[xiv], mientras que ADE se correlacionó con un perfil alterado de glicosilación de la región Fc de anticuerpos IgG, que mejoró la unión de anticuerpos a fcer en las células inmunitarias y la absorción de virus complejos con anticuerpos en esas células. Dado que tanto la producción de anticuerpos de alta avidez, que depende de la función del centro germinal, como la glicosilación de anticuerpos se ven afectadas negativamente por la edad avanzada, estas características de la función de anticuerpos IgG podrían estar relacionadas con la edad factores de riesgo para COVID-19 y requieren investigación.
Desarrollo:
Los equipos de investigadores que luchan por desarrollar una vacuna contra la enfermedad del coronavirus 2019 (COVID-19) se enfrentan claramente a grandes desafíos, tanto científicos como logísticos. Uno de los más apremiantes: entender cómo el sistema inmunitario interactúa no sólo con el patógeno, sino con la vacuna en sí, información crucial al intentar desarrollar una vacuna segura y eficaz.
La secuenciación genética del SARS-CoV-2, el coronavirus que causa COVID-19, se publicó en enero de 2020, 30.000 pares de bases, lo que desencadenó una intensa actividad global de I + D para desarrollar una vacuna contra la enfermedad. El primer candidato a la vacuna de COVID-19 ingreso a prueba clínica en humanos con una rapidez sin precedentes el 16 de marzo de 2020.
A partir del 8 de abril de 2020 se incluyó 115 vacunas de las cuales 78 fueron confirmadas como activas y 73 actualmente en etapa de exploración o preclínicas. De las vacunas activas confirmadas 56 están siendo desarrolladas por privados/industriales y los 22 proyectos restantes dirigidos por organizaciones académicas del sector público y otras organizaciones sin fines de lucro.
La mayor parte de la actividad de desarrollo de la vacuna COVID-19 se encuentra en América del Norte, China, Asía (excluyendo China) y Australia, y Europa, distribuida en 19 países, que en conjunto representan más de las tres cuartas partes de la población mundial.
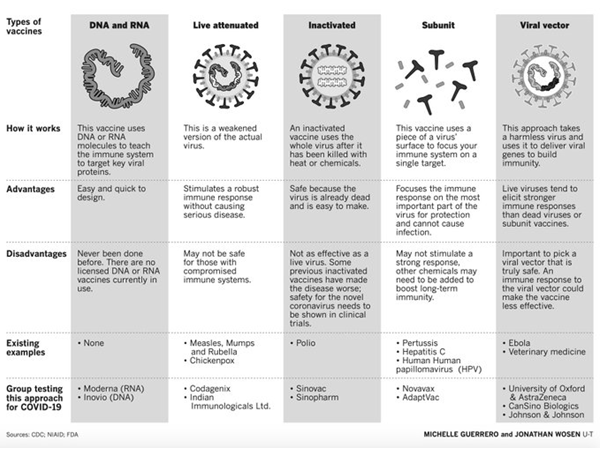
Una característica de vacunas para COVID19 es la gama de plataformas tecnológicas que se evalúan, que incluyen ácidos nucleicos (ADN y ARN), partículas similares a virus, péptidos, vectores virales (replicantes y no replicantes), proteínas recombinantes, virus vivos atenuados y virus inactivos.
La OMS cuenta hasta con 52 alternativas de candidatos a vacunas entre plataformas basadas en proteínas, ARN, ADN, vectores no replicantes, vectores replicantes, virus inactivados, virus atenuados y partículas tipo virus. De todos estos prospectos de vacuna, solo las vacunas constituidas por ARN y por vector no replicante han iniciado estudios de seguridad en humanos
Se debe mirar hacia las vacunas basadas en ácidos nucleicos como las vacunas de ARNm, debido a que son confiables para aplicaciones de respuesta rápida, inducen respuestas inmunes ampliamente protectoras y tienen procesos de manufactura rápidos y flexibles. Las vacunas de ARNm mimetizan una infección viral al expresar antígenos de la vacuna in situ, lo que resulta en la inducción de respuestas inmune humoral y de LT CD8+. Adicionalmente, este tipo de vacunas pueden estimular la inmunidad innata, ya que pueden ser reconocidas por receptores, como TLR, que permiten la maduración de células presentadoras de antígenos encargadas de mejorar la inmunidad adaptativa. Una ventaja de las vacunas de ARNm es que no generarán partículas infecciosas ni se integrarán al genoma de las células huésped. Una vez que se identifica el antígeno más inmunogénico del patógeno, se secuencia el gen, se sintetiza y se clona en un plásmido de ADN. Luego el ARNm es transcrito in vitro y se vacuna al paciente utilizando como vehículo, por ejemplo, a nanopartículas lipídicas (NPL [xv] [xvi] [xvii]
Los más avanzados se han movido recientemente al desarrollo clínico, incluidos mRNA-1273 de Moderna, Ad5-nCoV de CanSino Biologicals, INO-480 de Inovio y LV-SMENP-DC y aAPC específico de patógenos del Instituto Médico Geno-Inmune de Shenzhen y otros. Y recientemente Moderna, Inc. anunció datos positivos de fase 1 provisional para su vacuna de ARNm (ARNm-1273) contra el nuevo coronavirus y espera iniciar en julio la fase 3 de la investigación con ensayos clínicos[xviii]
Los investigadores deben comprender en particular si la vacuna causa los mismos tipos de mal funcionamiento del sistema inmunitario que se han observado en el desarrollo de vacunas anteriores.
Desde la década de 1960, las pruebas de los candidatos a vacunas para enfermedades como el dengue, el virus respiratorio sincitial (RSV) y el síndrome respiratorio agudo grave (SARS) han mostrado un fenómeno paradójico: Algunos animales o personas que recibieron la vacuna y fueron posteriormente expuestos al virus desarrollaron enfermedades más graves que las que no habían sido vacunadas[xix].
En algunos casos, el sistema inmunitario cebado por vacunas parecía lanzar una mala respuesta a la infección natural. «Eso es algo que queremos evitar», dice Kanta Subbarao, directora del Centro Colaborador de Referencia e Investigación sobre la Gripe de la Organización Mundial de la Salud en Melbourne, Australia.
Esta respuesta inmune, o la llamada mejora inmune, puede manifestarse de diferentes maneras, como la mejora dependiente de anticuerpos (ADE), un proceso en el que un virus aprovecha los anticuerpos para ayudar a la infección; o mejora basada en células, una categoría que incluye inflamación alérgica causada por la inmunopatología Th2.
En algunos casos, los procesos de mejora pueden superponerse. Se está debatiendo sobre los cuales, en su caso, de estos fenómenos —para los que los mecanismos exactos siguen sin estar claros— podrían estar en juego con el nuevo coronavirus y cómo podrían afectar el éxito de los candidatos a vacunas.
Una vacuna está diseñada para aumentar nuestra respuesta inmune natural a un virus invasor mediante el cebado para reconocer antígenos, moléculas únicas que se encuentran en la superficie de los patógenos. Idealmente, el sistema inmunitario responde a la presencia de estos antígenos mediante la producción de células inmunitarias especiales que atacan directamente el patógeno, o mediante la producción de proteínas llamadas anticuerpos. Los anticuerpos se unen a un antígeno y atraen las células inmunitarias que envuelven y destruyen el patógeno. Una respuesta inmunitaria desregulada puede involucrar anticuerpos o células inmunitarias, o ambos.
Algunos investigadores sostienen que, aunque ADE ha recibido la mayor atención hasta la fecha, es menos probable que las otras vías de mejora inmunitaria causen una respuesta desregulada a COVID-19, dado lo que se conoce sobre la epidemiología del virus y su comportamiento en el cuerpo humano.
«Existe el potencial de ADE, pero el mayor problema es probablemente la inmunopatología Th2», dice Ralph Baric, epidemiólogo y experto en coronavirus, llamado así por el pico en forma de corona que utilizan para ingresar células humanas, en la Universidad de Carolina del Norte en Chapel Hill. En estudios previos de SRAS, se encontró que los ratones ancianos tenían riesgos particularmente altos de inmunopatología Th2 potencialmente mortal. Baric expresa su preocupación por lo que eso podría significar para el uso de una vacuna COVID-19 en personas mayores. «Por supuesto, los ancianos son nuestra población más vulnerable», añade.
La ADE es un fenómeno conocido en virología y ocurre cuando los anticuerpos facilitan el ingreso viral a las células de los pacientes. Es una forma alternativa que tienen los virus para infectar las células. En este caso los anticuerpos se unen al virus y luego a los receptores Fc de una IGG presentes en las células inmunes con lo cual mediarán en el ingreso del virus a estas células.
Por lo tanto, la ADE promueve la fagocitosis de complejos virus anticuerpo a través del receptor FcR u otros receptores, facilitando la infección viral, lo que as su vez promueve las respuestas inflamatorias y la persistente replicación viral en los pulmones de algunos pacientes. Los estudios sobre los epitópes de la proteína S de los virus SARS Cov y SARS Cov 2 indican que existen regiones que no son comunes y que podría explicar la aparición de ADE, estos anticuerpos se generarían en pacientes recurrentemente expuestos en un lapso corto, por ello se postula que puede ocurrir una ADE en dos estadios diferentes: uno en la respuesta primaria y otro en la secundaria. Luego de que ingresa el virus y antes que aparezcan los primeros anticuerpos neutralizantes, la respuesta inflamatoria es dirigida por una activa replicación viral, desregulación y respuestas antivirales del huésped, lo que puede incrementar la producción de citoquinas y quimiocitoquinas y esto produciría el daño celular por apoptosis o piroptosis. Se supone que la mayoría de los pacientes tolerarían este tipo de respuestas con una reducción de la carga viral o incluso eliminación completa del virus seguida por una atenuación de la inflamación, mientras que, en la respuesta inflamatoria secundaria, se inicia con una inmunidad adaptativa y producción e anticuerpos neutralizantes que podrían disminuir la carga viral: existiendo el problema de una ADE que puede disparar respuestas inflamatorias y causar severos daños pulmonares.
Un dato importante es que en el SARS-CoV el desarrollo de la enfermedad aguda coincide con la seroconversión de IgG antiviral en el 80% de pacientes. Otro posible mecanismo que acompaña a la infección es la ADE en los macrófagos
Los expertos generalmente coinciden en que los experimentos con animales y los ensayos clínicos en humanos de las vacunas candidatas para COVID-19, causado por el nuevo coronavirus del síndrome respiratorio agudo grave 2 (SARS-CoV-2), deben incluir una evaluación cuidadosa de las posibles complicaciones inmunitarias antes de liberar la vacuna al público. Si alguno de los mecanismos objeto de investigación está efectivamente implicado, dicen que los riesgos resultantes son reales. «Realmente tienes que probar una vacuna cuidadosamente», dice Marc Lipsitch, un epidemiólogo de la Escuela de Salud Pública Harvard en Boston, MA, «y no sólo desplegarla porque la gente está clamando por ella con una epidemia en marcha».
En este caso, en modelos experimentales del SARS-CoV se ha demostrado que la ADE facilita la infección de macrófagos, pero el virus no logra replicarse y no altera el programa de producción de citocinas inflamatorias. En consecuencia, la hipótesis de una posible muerte masiva de células inmunes queda descartada[xx] [xxi]. Es posible, en casos específicos, el uso de inmunoglobulinas intravenosas (IGIV) como estrategia terapéutica en pacientes con seroconversión temprana con el fin de inhibir la ADE mediada por receptor Fc y la producción de citocinas proinflamatorias por los macrófagos[xxii] [xxiii]. También se aplica con la intención de neutralizar a los virus de pacientes infectados; sin embargo, se requieren evidencias más robustas ya que solo existen reportes combinados con antivirales sobre el efecto benéfico de esta inmunoterapia.[xxiv]
Sin embargo, algunos expertos dudan de que ADE sea relevante para COVID-19. «No tenemos evidencia de que ADE esté ocurriendo realmente en pacientes humanos», dice Angela Rasmussen, viróloga de la Escuela de Salud Pública de la Universidad de Columbia en Nueva York, citando tales hallazgos.
En principio, los informes anecdóticos de reinfecciones COVID-19 en China[xxv]podrían dar crédito a la pertinencia de ADES, es decir, la producción de anticuerpos contra el virus (resultado de la inmunización o una infección natural inicial) termina mejorando la entrada del virus en las células. Pero Rasmussen y otros expertos subrayan la falta de evidencia real para las reinfecciones COVID-19. Cualquier caso repetido hasta ahora reportado, dicen, podría explicarse por pruebas negativas falsas entre las pruebas positivas. «No está claro que los pacientes no estuvieran infectados», dice Rasmussen.
Hay algunas pruebas experimentales preliminares que dudan sobre ADE. Dos artículos publicados en March in Cell muestran que los anticuerpos contra la infección original del SRAS, que surgió en China en 2002, también podrían bloquear la entrada de SARS-CoV-2 en células humanas. Otro estudio de preimpresión mostró que rhesus macaques infectados con SARS-CoV-2 y permitidos para recuperarse no se infectaron después de una segunda exposición al virus. A menos que los datos futuros correlacionen casos graves de COVID-19 con infecciones originales del SRAS, u otros hallazgos diagnósticos, patológicos o clínicos que indiquen ADE— entonces «no hay mucho que hacer que sugiera que la ADE sea un factor», dice Rasmussen.
Barney Graham, subdirector del Centro de Investigación de Vacunas del Instituto Nacional de Alergias y Enfermedades Infecciosas, en Bethesda, MD, que está colaborando con la biotecnología moderna con sede en Cambridge, MA, en un candidato a vacunas COVID-19, también cuestionó el papel de ADE. El dengue es un flavivirus, una familia de virus que se sabe que infectan los macrófagos. FIPV también infecta macrófagos. Es poco probable que ADE ocurra en el coronavirus actual, argumenta Graham, porque no apunta ni crece en macrófagos. Más bien, SARS-CoV-2 infecta principalmente las células epiteliales respiratorias, que presentan diferentes receptores.
Respuestas no fiables de las vacunas, su significado.
Son las respuestas ADE y la inmunopatología Th 2
Graham hace hincapié en formas alternativas en las que una vacuna podría inducir infecciones COVID-19 más graves: de la reacción desencadenada como ADE O a través de la inmunopatología Th2, en la que una respuesta defectuosa de células T desencadena la inflamación alérgica, y anticuerpos mal funcionales que forman complejos inmunes, activando el sistema de complemento y potencialmente dañando las vías respiratorias.
Quizás el ejemplo más conocido de ADE ocurre después de la infección con múltiples serotipos del virus del dengue, reportado por primera vez por Halstead y O’Rourke en la década de 1970 y que ahora influye en el diseño de nuevas vacunas contra el dengue. Sin embargo, ADE también puede influir en el curso clínico de varias infecciones importantes del virus respiratorio humano. Por ejemplo, un estudio observacional descubrió que la vacuna trivalente inactivada contra la influenza estacional 2008-2009 podría haber causado una enfermedad mejorada durante la gripe pandémica H1N1, aunque otro estudio realmente encontró lo contrario. La enfermedad potenciada por el sistema inmunitario resultante de la vacuna del virus sincitial respiratorio inactivado con formalina (VSR) en la década de 1960 también puede ser parcialmente el resultado de ADE, posiblemente de anticuerpos no neutralizantes contra antígenos virales que fueron alterados por la formalina, aunque también es posible que T Las respuestas de tipo 17 resaltadas anteriormente también podrían ser relevantes. Hay datos contradictorios sobre el papel de ADE en infecciones graves por coronavirus. Los anticuerpos contra la proteína S pueden mejorar la absorción del virus por las células in vitro, aunque la relevancia clínica de estos hallazgos es contradictoria. Por ejemplo, hay estudios clínicos que encuentran que los anticuerpos específicos contra el SARS-CoV no son dañinos en pacientes con SARS, aunque se ha observado que los anticuerpos contra el coronavirus, no neutralizantes pueden causar ADE en la peritonitis infecciosa felina. Tales esfuerzos han llevado a los investigadores a eliminar los posibles epítopos de la proteína S promotora de ADE ubicados fuera del RBD y centrarse en el RBD como candidato a vacuna líder.
Ambos procesos estaban en juego como una situación desafortunada se desarrolló en la década de 1960, según Graham.
Los investigadores en ese momento estaban buscando una vacuna contra el VHS, la principal causa de enfermedades respiratorias graves en los lactantes. En los ensayos de un candidato a la vacuna, varios niños que recibieron la vacuna desarrollaron una enfermedad grave cuando se infectaron con el virus natural[xxvi]. Dos niños pequeños murieron. En este caso, los investigadores notaron daños graves y la presencia inesperada de muchos neutrófilos y eosinófilos, ambas células inmunitarias, en el tejido pulmonar de los niños. Se observa una respuesta inflamatoria similar en modelos animales de RSV, en los que las citoquinas, un tipo de célula inmune, habían invadido y dañado el tejido.
«Eso realmente mató las vacunas contra el DELR durante una generación», dice Peter Hotez, investigador de vacunas y decano de la Escuela Nacional de Medicina Tropical del Baylor College of Medicine en Houston, TX. Después de más de 50 años de estudio adicional, una vacuna candidata contra el RSV finalmente está de vuelta en los ensayos clínicos.
Cuando el SRAS, también un coronavirus, apareció en China y se propagó a nivel mundial hace casi dos décadas, Hotez estaba entre los investigadores que comenzaron a investigar una posible vacuna. En las primeras pruebas de su candidato, fue testigo de cómo las células inmunitarias de los animales vacunados atacaban el tejido pulmonar, de la misma manera que la vacuna contra el RSV había dado lugar a que las células inmunitarias atacaran los pulmones de los niños. «Pensé: ‘Oh mierda'», recuerda, señalando su temor inicial de que una vacuna segura no sea posible de nuevo.
Pero su equipo revisó su enfoque. En lugar de producir toda la proteína de pico del virus, construyeron sólo una pequeña parte de él, la pieza que se une a las células humanas, llamado el dominio de unión a receptores. Pruebas posteriores en animales mostraron que esta estrategia proporcionaba la protección deseada sin la mejora inmune no deseada. Con la financiación de los NIH, el equipo de Hotez continuó fabricando la vacuna y estaba listo para los ensayos clínicos.
El ejército chino recibió la luz verde para usar una vacuna COVID-19 desarrollada por su unidad de investigación y CanSino Biologics después de que los ensayos clínicos demostraron que era segura y mostró cierta eficacia, informó hoy la compañía.
Ad5-nCoV es una de las ocho candidatas vacunales de China aprobadas para ensayos en humanos para la enfermedad respiratoria causada por el nuevo coronavirus. También obtuvo la aprobación para pruebas en humanos en Canadá.
La Comisión Militar Central de China aprobó el uso de la vacuna por parte de los militares el 25 de junio por un período de un año, anunció CanSino en un comunicado. La candidata a vacuna fue desarrollada conjuntamente por CanSino y un instituto de investigación de la Academia de Ciencias Militares (AMS).
“Ad5-nCoV se limita actualmente a uso militar únicamente y no se puede ampliar su rango de vacunación sin la aprobación del Departamento de Apoyo Logístico”, dijo CanSino, refiriéndose al departamento de la Comisión Militar Central que aprobó el uso militar de la vacuna.
CanSino se negó a revelar si la inoculación del candidato a la vacuna es obligatoria u opcional, citando secretos comerciales, en un correo electrónico a Reuters.
La aprobación militar sigue a la decisión de China a principios de este mes de ofrecer otras dos candidatas a vacunas a los empleados de empresas estatales que viajan al extranjero.
Vacuna ARN mensajero.
Una vacuna basada en ARN (ARNm) como mensajero experimental contra el coronavirus 2 del síndrome respiratorio agudo grave (SARS-CoV-2) provoca respuestas inmunitarias protectoras en ratones y primates no humanos, informan los investigadores el 23 de julio en la revista Cell. Dos inyecciones de la vacuna fueron suficientes para inducir una inmunidad robusta, evitando completamente la infección por SARS-CoV-2 en ratones.
«La protección robusta observada en los estudios actuales y los claros correlatos inmunes de la protección allanan el camino hacia adelante para el futuro desarrollo de vacunas COVID-19 en humanos», dice el autor principal del estudio Cheng-Feng Qin, del Instituto de Microbiología y Epidemiología de Beijing.[xxvii]
Las vacunas basadas en ARNm son opciones atractivas para proteger contra el SARS-CoV-2 porque pueden diseñarse y fabricarse rápidamente a gran escala en cuestión de semanas. Además, estudios preclínicos han demostrado que las vacunas basadas en ARNm inducen respuestas inmunitarias potentes y ampliamente protectoras contra diversos patógenos con un perfil de seguridad aceptable.
En el estudio de Cell, de Qin y sus colegas desarrollaron una vacuna consistente en ARNm que codifica el dominio de unión a receptores (RBD) de la proteína de pico (S), que se encuentra en la superficie del SARS-CoV-2. La vacuna, llamada ARCoV, está encapsulada en nanopartículas lipídicas, lo que mejora la administración en los tejidos.
La orientación para usar la proteína RBD en lugar de toda la proteína S puede representar una opción más segura, lo que puede desencadenar la producción de menos anticuerpos no neutralizantes. Estos anticuerpos podrían mejorar la entrada viral en las células y la replicación viral a través de un proceso llamado mejora de la infección dependiente de los anticuerpos, que se ha notificado previamente para el virus relacionado SARS-CoV, el agente causal del brote de SRAS en 2002 a 2003.
Los investigadores inyectaron ARCoV en el tejido muscular de 16 ratones y proporcionaron una inyección de refuerzo dos semanas más tarde. La vacuna provocó la producción de altos niveles de anticuerpos neutralizantes, que protegen las células huésped al evitar que el virus interactuara con ellas. Estos anticuerpos eran reactivos cruzados, ofreciendo una amplia protección contra tres cepas diferentes de SARS-CoV-2. Además, la vacuna aumentó el número de células T en el bazo.
Los ratones que recibieron dos dosis de ARCoV y estuvieron expuestos a SARS-CoV-2 35 días después no mostraron signos de ARN viral en los pulmones o tráquea y ningún daño pulmonar o inflamación. Los resultados de 20 monos cynomolgus mostraron que dos dosis de ARCoV[1] indujeron una respuesta de células T específicas del virus y la producción de anticuerpos neutralizantes a niveles que superan con creces los observados en la mayoría de los pacientes con COVID-19 recuperados. Además, ninguno de los animales vacunados experimentó efectos adversos.
Para evaluar la estabilidad térmica del ARCoV, los investigadores almacenaron la vacuna a varias temperaturas durante uno, cuatro o siete días, la inyectaron en ratones y visualizaron su distribución de tejidos. Los resultados mostraron que la vacuna se entregó eficazmente a los tejidos, logrando el mismo alto nivel de expresión después de ser almacenada a temperatura ambiente durante una semana, sin signos de disminución de la actividad. «Una vacuna lista para usar y termoestable como ARCoV es altamente deseable para eliminar la necesidad de transporte en cadena fría», dice Qin.
Los investigadores están evaluando actualmente la estabilidad a largo plazo de ARCoV. «Además, la duración de los anticuerpos de neutralización inducidos por ARCoV aún no se ha determinado, ya que la experiencia de otros coronavirus humanos ha indicado la posibilidad de reinfección debido a la disminución de la respuesta de los anticuerpos», dice Qin. «Se necesitan estudios futuros para evaluar la respuesta inmunitaria a largo plazo en modelos animales y la eficacia del ARCoV en humanos.»
La vacuna de Moderna EE.UU. es otra vacuna ARNm procede de una plantilla de ADN que se transcribe in vitro en un sistema libre de células para posteriormente transinfectar a una célula dendrítica mediante endocitosis. El ARNm sale al citoplasma y en los ribosomas tiene lugar de la expresión rápida y transitoria de genes que codifican antígenos proteicos que formarán parte de la vacuna. Están proteínas pueden salir de la célula o ser degradadas en el citoplasma por los proteosomas para ser transportadas al retículo endoplásmico donde se unen a las moléculas del complejo mayor de histocompatibilidad clase I. Esta unión complejos CMH-I+ epítopes antigénicos se presentan en la superficie de la célula para dar lugar a respuestas inmunes celares antígeno específicas de CD8. Estas vacunas no se corre el riesgo de integración genómica al desarrollarse todo el proceso en el citoplasma y no en el núcleo. Adicionalmente, al producirse en ambiente libre de células se evita la probabilidad de contaminación con componentes bacterianos.
Veinte años después de la demostración de que el ARN mensajero (ARNm) se expresó e inmunogénico tras la inyección directa en ratones, se informó de la primera prueba de concepto exitosa de protección específica contra la infección viral en animales pequeños y grandes. Estos datos indican una aplicabilidad más amplia a las enfermedades infecciosas y deben fomentar la traducción continua de las vacunas profilácticas basadas en el ARNm en ensayos clínicos en humanos. A nivel conceptual, las vacunas basadas en ARNm, más que otros vectores genéticos, combinan la simplicidad, la seguridad y la inmunogenicidad focalizada de las vacunas de subunidad con las propiedades inmunológicas favorables de las vacunas víricas vivas:
(1) las vacunas contra el ARNm se definen molecularmente y no llevan información excesiva. En el medio ambiente y en el contacto físico, el ARN se degrada rápidamente por las autocaravanas omnipresentes y no puede persistir. Estas características también garantizan un control estricto sobre su perfil inmunogénico (incluida la evitación de respuestas inmunitarias específicas de vectores que podrían interferir con la administración repetida), la farmacocinética y la dosificación.
(2) Las vacunas contra el ARNm se producen sintéticamente mediante un proceso enzimático, que sólo requiere información sobre la secuencia de ácido nucleico del antígeno deseado. Esto reduce en gran medida las complicaciones generales asociadas con la producción de vacunas biológicas, como el manejo de agentes infecciosos, la variabilidad genética, los riesgos ambientales o las restricciones a la distribución de vacunas.
(3) El ARN se puede adaptar para proporcionar potentes estímulos adyuvados al sistema inmunitario innato mediante la activación directa de receptores específicos del ARN; esto puede reducir la necesidad de adyuvantes adicionales. La formación de antígeno nativo in situ ofrece una gran versatilidad, incluyendo localización intracelular, asociación de membranas, modificación post-translacional, montaje supramolecular o optimización estructural dirigida del antígeno entregado. Las vacunas contra el ARN mensajero inducen respuestas inmunitarias equilibradas, incluidas las células B, las células T auxiliares y los linfocitos T citotóxicos, lo que los convierte en una plataforma extremadamente adaptable.
Conclusión:
El rápido desarrollo de una vacuna para prevenir la enfermedad por coronavirus 2019 (COVID-19) es un imperativo mundial, y la definición de los riesgos y posibles obstáculos es fundamental porque las decisiones regulatorias y médicas se basan en el beneficio: los cálculos de riesgo.
La capacidad de los virus para lograr la propagación de la pandemia disminuye al establecer niveles más altos de inmunidad comunitaria (rebaño), y una pregunta clave es si la protección contra el síndrome respiratorio agudo severo – coronavirus 2 (SARS-CoV-2) ocurrirá mediante el despliegue generalizado de una vacuna eficaz o por repetidas oleadas de infección en los próximos años hasta que entre 60 y 70% de las personas desarrollen inmunidad.
El desarrollo de vacunas generalmente se mide en décadas, por lo que tener acceso a vacunas aprobadas disponibles para su distribución a gran escala antes de fines de 2020 o incluso 2021 no tendría precedentes. Sin embargo, las nuevas plataformas de fabricación, el diseño de antígenos basado en estructuras, la biología computacional, la ingeniería de proteínas y la síntesis de genes han proporcionado las herramientas para ahora fabricar vacunas con rapidez y precisión.
Para cualquier vacuna destinada a generar inmunidad mediada por anticuerpos, es fundamental administrar una proteína conformacionalmente correcta
[1] Desarrollo de la vacuna contra el ARNm encapsulada por LNP (ARCoV) dirigida al RBD de SARS-CoV-2
[i] Giamarellos‐Bourboulis EJ, Netea MG, Rovina N, Akinosoglou K, Antoniadou A, Antonakos N, Damoraki G, Gkavogianni T, Adami M‐E, Katsaounou P et al Complex immune dysregulation in COVID‐19 patients with severe respiratory failure. Cell Host Microbe 2020; 27: 1–9.
[ii] French MA, Tjiam MC, Abudulai LN, Fernandez S. Antiviral functions of human immunodeficiency virus type 1 (HIV‐1)‐specific IgG antibodies: effects of antiretroviral therapy and implications for therapeutic HIV‐1 vaccine design. Front. Immunol. 2017; 8: 780.
[iii] Guo L, Ren L, Yang S, Xiao M, Chang D, Yang F, Dela Cruz CS, Wang Y, Wu C, Xiao Y et al Profiling early humoral response to diagnose novel coronavirus disease (COVID‐19). Clin. Infect. Dis. 2020: ciaa310 10.1093/cid/ciaa310.
[iv] Zhao J, Yuan Q, Wang H, Liu W, Liao X, Su Y, Wang X, Yuan J, Li T, Li J et al Antibody responses to SARS‐CoV‐2 in patients of novel coronavirus disease 2019. Clin. Infect. Dis. 2020: ciaa344 10.1093/cid/ciaa34.
[v] To KK, Tsang OT, Leung WS, Tam AR, Wu TC, Lung DC, Yip CC, Cai JP, Chan JM, Chik TS et al Temporal profiles of viral load in posterior oropharyngeal saliva samples and serum antibody responses during infection by SARS‐CoV‐2: an observational cohort study. Lancet Infect. Dis. 2020; 20: 565–74.
[vi] Wölfel R, Corman VM, Guggemos W, Seilmaier M, Zange S, Müller MA, Niemeyer D, Jones TC, Vollmar P, Rothe C et al Virological assessment of hospitalized patients with COVID‐2019. Nature 2020. 10.1038/s41586-020-2196-x
[vii] Qu J, Wu C, Li X, Zhang G, Jiang Z, Li X, Zhu Q, Liu L. Profile of IgG and IgM antibodies against severe acute respiratory syndrome coronavirus 2 (SARS‐CoV‐2). Clin. Infect. Dis. 2020: ciaa489 10.1093/cid/ciaa489
[viii] Jaume M, Yip MS, Cheung CY, Leung HL, Li PH, Kien F, Dutry I, Callendret B, Escriou N, Altmeyer R et al Anti‐severe acute respiratory syndrome coronavirus spike antibodies trigger infection of human immune cells via a pH‐ and cysteine protease‐independent FcγR pathway. J. Virol. 2011; 85: 10582–97.
[ix] Liu L, Wei Q, Lin Q, Fang J, Wang H, Kwok H, Tang H, Nishiura K, Peng J, Tan Z et al Anti‐spike IgG causes severe acute lung injury by skewing macrophage responses during acute SARS‐CoV infection. JCI Insight. 2019; 4: e123158.
[x] Channappanavar R, Perlman S. Pathogenic human coronavirus infections: causes and consequences of cytokine storm and immunopathology. Semin. Immunopathol. 2017; 39: 529–39.13.
[xi] Tseng CT, Sbrana E, Iwata‐Yoshikawa N, Newman PC, Garron T, Atmar RL, Peters CJ, Couch RB. Immunization with SARS coronavirus vaccines leads to pulmonary immunopathology on challenge with the SARS virus. PLoS One 2012; 7: e35421.
[xii] Wang Q, Zhang L, Kuwahara K, Li L, Liu Z, Li T, Zhu H, Liu J, Xu Y, Xie J et al Immunodominant SARS coronavirus epitopes in humans elicited both enhancing and neutralizing effects on infection in non‐human primates (Published correction appears in ACS Infect. Dis. 2020). ACS Infect. Dis. 2016; 2: 361–76.
[xiii] Wang Q, Zhang L, Kuwahara K, Li L, Liu Z, Li T, Zhu H, Liu J, Xu Y, Xie J et al Immunodominant SARS coronavirus epitopes in humans elicited both enhancing and neutralizing effects on infection in non‐human primates (Published correction appears in ACS Infect. Dis. 2020).
[xiv] Wang SF, Tseng SP, Yen CH, Yang JY, Tsao CH, Shen CW, Chen KH, Liu FT, Liu WT, Chen YM et al Antibody‐dependent SARS coronavirus infection is mediated by antibodies against spike proteins. Biochem. Biophys. Res. Commun. 2014; 451: 208–14.
[xv] Agrawal S, Goel AD, Gupta N. Emerging prophylaxis strategies against COVID-19. Monaldi Arch Chest Dis [Internet]. 2020;90(1). doi: 10.4081/monaldi.2020.1289
[xvi] Maruggi G, Zhang C, Li J, Ulmer JB, Yu D. mRNA as a Transformative Technology for Vaccine Development to Control Infectious Diseases. Mol Ther. 27(4):757-772. doi: 10.1016/j.ymthe.2019.01.020
[xvii] NIH NCT04283461. ClinicalTriasl.gov [Internet]. NIH US National Library of Medicine. 2020 [citado 1 de abril 2020]. p. 1. Disponible en: https:// clinicaltrials.gov/ct2/show/study/NCT04283461.
[xviii] Moderna, Inc. 18 May 2020. Moderna Announces Positive Interim Phase 1 Data for its mRNA Vaccine (mRNA-1273) Against Novel Coronavirus. https://www.businesswire.com/news/home/20200518005348/en/
[xix] S. M. Tirado, K. J. Yoon, Antibody-dependent enhancement of virus infection and disease. Viral Immunol. 16, 69–86 (2003).
[xx] Yip M, Leung H, Li P, Cheung C, Dutry I, Li D, et al. Antibody-dependent enhancement of SARS coronavirus infection and its role in the pathogenesis of SARS. Hong Kong Med J. 2016;3(4):25–31.
[xxi] Ricke DO, Malone RW. Medical Countermeasures Analysis of 2019-nCoV and Vaccine Risks for Antibody- dependent Enhancement (ADE) [Internet]. Preprint. 2009 [citado el 17 de abril de 2020]. p. 1–18. Disponible en: https://www.preprints.org/manuscript/202003.0138/v
[xxii] Ferro F, Elefante E, Baldini C, Bartoloni E, Puxeddu I, Talarico R, et al. COVID-19: the new challenge for rheumatologists. Clin Exp Rheumatol. 2020;38(2):175–80.
[xxiii] Rismanbaf A. Potential Treatments for COVID-19; a Narrative Literature Review. Arch Acad Emerg Med. 2020;8(1):e29.
[xxiv] Jawhara S. Could Intravenous Immunoglobulin Collected from Recovered Coronavirus Patients Protect against COVID-19 and Strengthen the Immune System of New Patients? Int J Mol Sci. 2020;21(7):2272. doi: 10.3390/ijms21072272
[xxv] L. Lan et al.,Positive RT-PCR test results in patients recovered from COVID-19. JAMA; Epub antes de la impresión (2020).
[xxvi] P. L. Acosta, M. T. Caballero, F. P. Polack Brief history and characterization of enhanced respiratory syncytial virus disease. Clin. Vaccine Immunol. 23, 189–195 (2015).
[xxvii] Qin, C. et al. Dysregulation of immune response in patients with COVID-19 in Wuhan, China. Clin. Infectar. Dis. https://doi.org/10.1093/cid/ciaa248 (2020).