Este boletín para los que trabajamos en seguridad de pacientes es un clásico de citación y lectura obligatoria. Con el Dr. Fabían Vitolo co dirigimos la Diplomatura en seguridad de Pacientes: UNIVERSIDAD ISALUD. Siempre nos referimos a esta publicación. En seguridad tecnológica y de medicamentos. Este años la sexta versión comienza en Julio. Siempre renovada, modificando los contenidos y la bibliografía año tras año, para renovar nuestro compromiso. Convocar a los mejores en esta disciplina, e intercambiar con las personas de todo el país.
El final de 2020 marcó un hito importante para ISMP al celebrar 25 años de publicación de este boletín, ¡la Alerta de Seguridad de Medicamentos ISMP! Cuidados Agudos, cada 2 semanas. Su disposición a reportar voluntariamente errores y peligros de medicamentos a ISMP, y a utilizar proactivamente la información que publicamos en el boletín de noticias para prevenir errores y peligros similares, nos motiva e inspira ya que, juntos, seguimos aprendiendo sobre las causas de los errores de medicación y cómo prevenirlos.
Reflexionando sobre nuestro año más reciente de publicación de boletines informativos, ISMP ha identificado los 10 principales errores y peligros de medicamentos (Tabla 1)que aparecieron en la Alerta de seguridad de medicamentos ISMP! durante 2020.
La lista no se basa únicamente en los problemas notificados con mayor frecuencia o en aquellos que han causado las consecuencias más graves a los pacientes, aunque se consideraron estos factores. En su lugar, identificamos errores y peligros que han sido persistentes y que se pueden evitar o minimizar con cambios en el sistema y la práctica. Sabemos que ha sido un año extremadamente difícil para los proveedores de atención médica dada la actual pandemia de la enfermedad del coronavirus 2019 (COVID-19). Dos de los 10 principales errores y peligros de medicamentos están estrechamente asociados con la pandemia: errores con las vacunas COVID-19 y peligros asociados con el posicionamiento de las bombas de perfusión fuera de las habitaciones de los pacientes con COVID-19. Además de los dos peligros relacionados con la pandemia, creemos que las otras ocho cuestiones merecen atención y prioridad en el próximo año.
Tabla 1. Los 10 principales errores y peligros de medicamentos de 2020
| 1 | Prescribir, dispensar y administrar opioides de liberación prolongada (ER) a pacientes con opioides ingenuos |
| 2 | No utilizar bombas de perfusión inteligentes con sistemas de reducción de errores de dosis (DERS) en entornos perioperatorios |
| 3 | Errores con oxitocina |
| 4 | Peligros asociados con el posicionamiento de las bombas de perfusión fuera de las habitaciones de los pacientes con COVID-19 |
| 5 | Errores con las vacunas COVID-19 |
| 6 | Uso del método de verificación retrospectivo y proxy «syringe pull-back» durante el compuesto estéril de farmacia |
| 7 | Combinar o manipular productos estériles disponibles comercialmente fuera de la farmacia |
| 8 | Pérdida de medicamentos en el tubo al administrar infusiones de pequeño volumen a través de un conjunto de administración primaria |
| 9 | Errores de ruta incorrecta (inyección intraespinal) con ácido tranexámico |
| 10 | Uso de abreviaturas, símbolos o designaciones de dosis propensas a errores |
- Prescribir, dispensar y administrar opioides de liberación prolongada (ER) a pacientes con opioides ingenuos
La prescripción inadecuada de opioides de ER a pacientes ingenuos con opioides ha causado graves daños y la muerte. ISMP, así como la Administración de Alimentos y Medicamentos de estados Unidos (FDA, por susnos, por susnos) han advertido a los profesionales sobre este conocido problema durante décadas. Sin embargo, la prescripción inadecuada de opioides sigue ocurriendo, a menudo debido a un déficit de conocimiento sobre los peligros asociados con la prescripción de opioides de ER a pacientes ingenuos con opioides y/o no comprende la diferencia entre opioides-nóveto y tolerante a opioides. Por ejemplo, en 2020, ISMP publicó varios nuevos informes relacionados con la prescripción de parchesFenta NYL a pacientes opioides- ingenuos, ancianos, a veces para tratar el dolor agudo o debido a una «alergia» codeína que era una intolerancia a medicamentos menores. Los parches de FentaNYL solo se deben recetar a pacientes tolerantes a opioides para el manejo del dolor lo suficientemente intenso como para requerir un tratamiento opioide diario, las 24 horas del día y a largo plazo. Esto es tan crítico para la seguridad que, en 2018, ISMP pidió la eliminación de la prescripción de parches fentaNYL a pacientes opioides-ingenuos y / o pacientes con dolor agudo en nuestras mejores prácticas de seguridad de medicamentos dirigidos para hospitales. En 2020, esta Mejor Práctica se incorporó a una nueva Mejor Práctica para verificar y documentar el estado opioide del paciente (ingenuo vs. tolerante) y el tipo de dolor (agudo vs. crónico) antes de prescribir y dispensar opioides de ER.
Para ello, ISMP recomienda primero establecer definiciones para pacientes opioides- ingenuos y tolerantes a opioides (por ejemplo, siguiendo las definiciones de inserción del paquete fentaNYL), y luego desarrollar e implementar un proceso estándar para recopilar y documentar el estado opioide de cada paciente y el tipo de dolor (si el dolor está presente). Los sistemas de entrada de pedidos deben establecer por defecto la dosis inicial y la frecuencia más bajas al iniciar pedidos de opioides de ER, y se deben construir alertas interactivas para confirmar la tolerancia a los opioides al prescribir y dispensar opioides de ER. Distinguir entre alergias verdaderas e intolerancias a medicamentos al recopilar información sobre alergias. Elimine el almacenamiento de parchesfenta NYL en gabinetes dispensadores automatizados (ADC) o como stock unitario en lugares clínicos donde se trata principalmente el dolor agudo (por ejemplo, en el departamento de emergencias [ED], quirófano, unidad de cuidado post-anestesia, áreas de procedimiento). Nuestra encuesta de 2020 mostró un bajo cumplimiento de muchas de estas recomendaciones.
- No utilizar bombas de perfusión inteligentes con sistemas de reducción de errores de dosis (DERS) en entornos perioperatorios
Nuestras Directrices actualizadas (2020) para optimizar la implementación segura y el uso de bombas de infusión inteligentes recomiendan el uso de bombas inteligentes con DERS en toda la organización, incluso en entornos perioperatorios, para todas las perfusiones (incluidas las soluciones hidratantes) y dosis de bolo/carga. Sin embargo, el uso de bombas inteligentes con DERS por parte de los proveedores de anestesia en entornos perioperatorios es limitado debido a barreras y desafíos únicos. Una barrera común para el uso óptimo de bombas inteligentes con DERS en entornos perioperatorios es que puede que no haya una clara expectativa del liderazgo para que los proveedores de anestesia utilicen bombas inteligentes con DERS. Muchos proveedores de anestesia no entienden las capacidades de las bombas inteligentes, incluidas las capacidades de carga/dosis de bolo. Los proveedores de anestesia también pueden sentir que los límites de dosis/infusión suaves y duros establecidos en la bomba son inaceptables, a menudo porque no se han incluido al construir la biblioteca de anestesia/medicamentos perioperatorios. En muchas organizaciones, las bombas inteligentes se utilizan en el quirófano utilizando un ajuste de «modo de anestesia». Sin embargo, la organización puede no entender que, en algunas bombas, los ajustes de «modo de anestesia» reducen todas las paradas duras a paradas blandas, lo que permite modificaciones fáciles de los límites de dosificación /concentración que nunca deben ser desviados.
El liderazgo debe establecer claramente que se espera el uso de bombas inteligentes con un DERS comprometido en entornos perioperatorios para todas las perfusiones y dosis de carga/bolus (excepto cuando la tasa de solución hidratante es mayor de lo que permite la bomba). Involucrar a los proveedores de anestesia al construir la biblioteca de bombas inteligentes. Cuando sea posible, implementar límites duros superiores e inferiores para dosis de medicamentos, concentraciones, tasas de perfusión, y dosis de carga / bolo, y restringir el uso de bombas en «modo de anestesia» si afecta a la individualización de los límites de perfusión. Exigir a los proveedores de anestesia que utilicen la función de bolo (si está disponible) con límites duros para dosis catastróficas, y no permita la administración de dosis de bolo aumentando la tasa de la perfusión. La educación práctica sobre cómo utilizar bombas inteligentes con DERS, incluida la función de dosis de bolo, junto con las evaluaciones de competencias deben implementarse para todos los proveedores de anestesia. Se alienta a las organizaciones a analizar los datos de la bomba para comprender cualquier barrera al uso eficaz de bombas inteligentes con DERS en el entorno perioperatorio.
- Errores con oxitocina
En 2020, isMP llevó a cabo un análisis de los errores de oxitocina,muchos de los cuales causaron hiperestimulación del útero, que puede resultar en angustia fetal, ruptura uterina, o una cesárea de emergencia. Lamentablemente, se han notificado algunas muertes maternas, fetales y neonatales. Más de un tercio de los errores notificados se asociaron con viales similares y confusión de etiquetas. Por ejemplo, los viales genéricos de oxitocina y PITOCIN de la marca son similares a los viales de ondansetron de varios fabricantes, que tienen tapas verdes. Varios errores recientes de dosificación de 10 veces fueron causados por la confusión de etiquetas con viales de oxitocina de 1, 10 y 30 ml (Fresenius Kabi). Las etiquetas muestran prominentemente «10 unidades USP/ml», con el volumen total en el vial en la parte inferior de la etiqueta, haciendo que el personal piense que sólo había 10 unidades en total en cada vial. Algunos errores de prescripción fueron causados por la selección de la droga incorrecta en las pantallas de entrada de pedidos al buscar utilizando sólo las primeras letras de un nombre de medicamento (por ejemplo, «OXY10» para la oxitocina frente aCODONEoxi ; «PIT» para Pitocina vs PITRESSIN [marca de vasopresina descontinuada]). Ocasionalmente, las órdenes verbales de «Pitressin» eran malinterpretados como Pitocin y dispensados, o viceversa. Los errores de administración a menudo estaban relacionados con etiquetas incompletas u omitidas en soluciones de oxitocina preparadas por enfermeras, lo que a menudo conducía a intercambios de bolsas de perfusión. Se notificaron numerosos errores en los que se mezcló una bolsa de oxitocina con una infusión de líquido hidratante o magnesio.
Para evitar errores de oxitocina, exija a los prescriptores que utilicen al menos cinco letras de un nombre de medicamento al buscar sistemas electrónicos. Evite las infusiones de oxitocina preparadas para enfermeras y, en su lugar, tenga oxitocina dispensadora de farmacia en bolsas etiquetadas listas para administrar en concentraciones estandarizadas. Asegúrese de que las etiquetas del vial de oxitocina (y la perfusión premezclada) sean claras con respecto a la cantidad de medicamento por volumen total. Utilice la tecnología de escaneo de códigos de barras al almacenar ADC y al preparar y administrar infusiones. Infunda todas las soluciones de oxitocina a través de una bomba de infusión inteligente con un DERS comprometido. Deseche inmediatamente las bolsas de perfusión de oxitocina descontinuadas.
- Peligros asociados con el posicionamiento de las bombas de perfusión fuera de las habitaciones de los pacientes con COVID-19
Durante la pandemia COVID-19, algunos hospitales han colocado bombas de infusión fuera de las habitaciones de los pacientes CON COVID-19 para conservar el equipo de protección personal (EPP), reducir la exposición del personal y mejorar la capacidad de escuchar y responder a las alarmas de las bombas de manera oportuna. Esto se ha logrado mediante el uso de conjuntos de extensiones. La longitud y el diámetro interno del tubo de extensión larga pueden afectar el volumen de líquido necesario para el cebado, los caudales y el tiempo que tardan los medicamentos y las soluciones en llegar a un paciente. Las dosis involuntarias de bolo de medicamento que quedan en el conjunto de extensión se pueden administrar a un paciente al lavar el tubo largo. Las alarmas de oclusión pueden retrasarse a caudales bajos o volverse excesivas a caudales altos. El tubo de extensión larga (y los cables eléctricos) pueden suponer un peligro de tropiezo y enredarse y desconectarse. El escaneo de códigos de barras del paciente y el medicamento puede ser más difícil, y ciertos componentes de un doble control independiente pueden llegar a ser difíciles o imposibles en algunas situaciones.
Aunque reconocen que esto no es ideal, los hospitales deben sopesar el riesgo frente al beneficio de colocar las bombas de perfusión fuera de las habitaciones de los pacientes con COVID-19. Si se ha tomado la decisión de localizar bombas fuera de las habitaciones, la planificación y reevaluación periódica del proceso es una necesidad. Un informe especial de ECRI puede ayudar a guiar la selección y el uso de conjuntos de extensión larga para este propósito e incluye otros factores (por ejemplo, viscosidad de fluidos) que deben tenerse en cuenta. Realice rondas periódicas de la bomba de perfusión en el pasillo para verificar la precisión de los líquidos y medicamentos que infunden, así como los ajustes de la bomba. Además, compruebe que el tubo no esté desconectado o que se pueda tropezar. Desarrollar un proceso temporal que permita que algunos componentes de escaneo de códigos de barras y/o controles dobles independientes se produzcan antes de la administración del medicamento. Por ejemplo, debido a que las enfermeras no pueden escanear el código de barras en la banda de identificación del paciente, algunos hospitales fijan el nombre del paciente, la fecha de nacimiento y un código de barras en la bomba o polo intravenoso (IV) ubicado fuera de la habitación. Al final de la pandemia o cuando las bombas ya no se encuentran en los pasillos, descontinúe las medidas de identificación temporal y haga que el personal vuelva a los procesos de verificación vigentes antes de la pandemia.
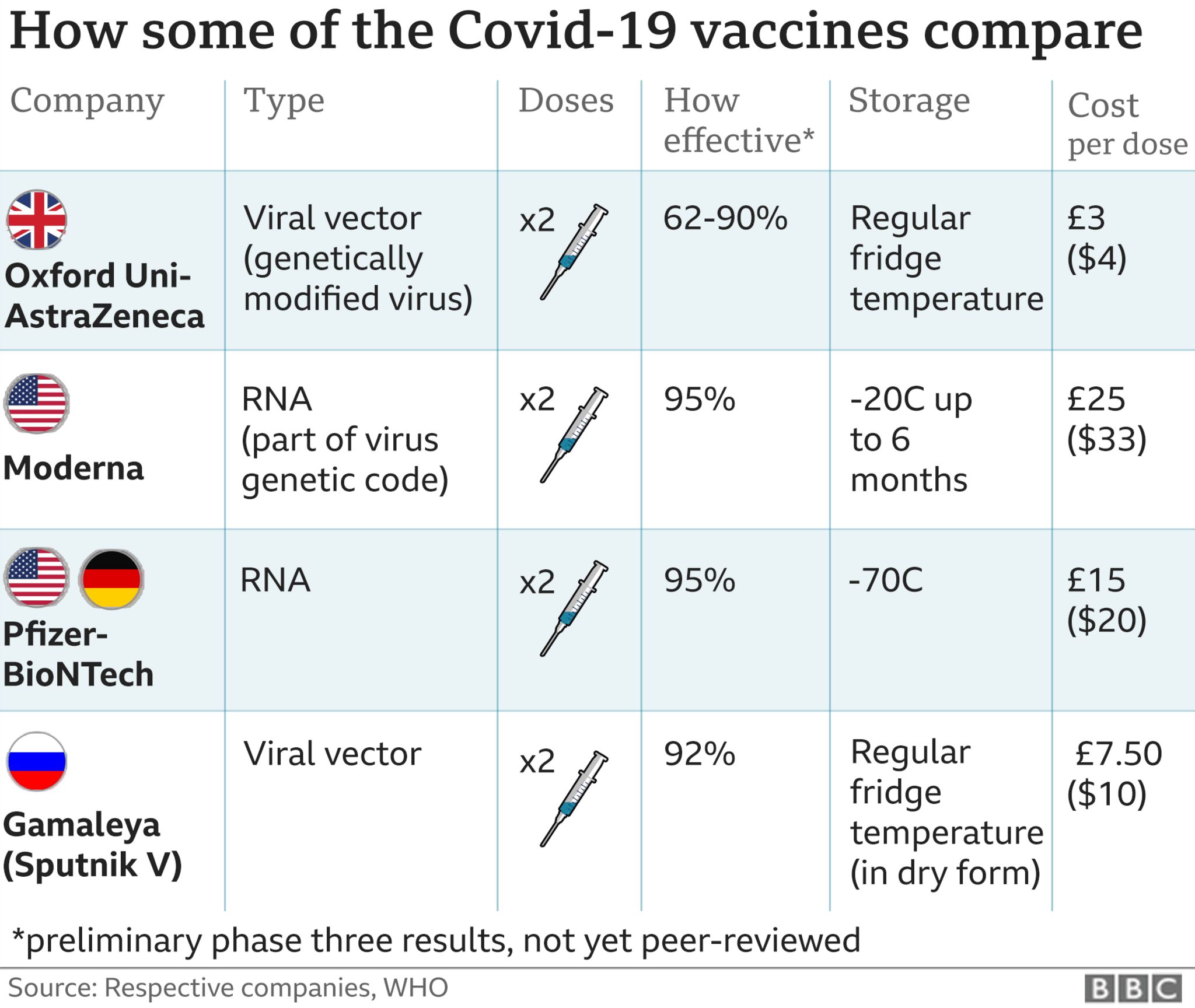
- Errores con las vacunas COVID-19
Los resultados del análisis de los recientes errores de la vacuna contra la gripe (gripe) se pueden utilizar para prevenir errores durante las campañas de vacunas COVID-19 que comenzaron en diciembre de 2020. Entre los factores que contribuyen comúnmente a los errores de vacunación contra la gripe que también podrían ser un factor de riesgo para las vacunas COVID-19 se incluyen: nombres de vacunas similares, etiquetas y envases; almacenamiento no estimado del refrigerador/congelador; errores de mezcla/dilución; barreras de comunicación con los pacientes; no comprobar/documentar la administración en el sistema de información sobre inmunización (IIS); excursiones de temperatura; y la imposibilidad de utilizar tecnologías como el escaneo de códigos de barras durante las inmunizaciones masivas.
También revisamos los primeros errores de vacuna COVID-19 notificados voluntariamente a ISMP desde mediados de diciembre de 2020. Numerosos errores de dilución con la vacuna Pfizer-BioNTech han llevado a sobredosis cuando se utilizó muy poco diluyente, a menudo 1 ml en lugar de 1,8 ml. En un caso, los pacientes recibieron todo el contenido del vial sin diluir. En una clínica, los pacientes recibieron inyecciones intramusculares (IM) de casirivimab de Regeneron (anticuerpo monoclonal) en lugar de la vacuna Moderna debido a la etiquetación vaga del anticuerpo monoclonal, que incluía un nombre en clave de producto, no el nombre establecido. Se notificaron vacunas desperdiciadas por programación ineficiente o «no shows», al igual que la administración de la vacuna a pacientes menores de lo indicado. Se notificaron algunas reacciones alérgicas. (Véase también el informe de seguridad [a la derecha] sobre los errores de vacuna COVID-19.)
Al planificar campañas de vacunación COVID-19, asegúrese de que los lugares de vacunación tengan suficiente espacio para evaluar a los pacientes antes de la vacunación, observarlos después de la vacunación y tratar a los pacientes que experimentan una reacción, todo mientras se mantienen el distanciamiento social y otras medidas pandémicas. Proporcionar a los vacunadores una hoja informativa para la vacuna o vacunas que se están utilizando y verificar su competencia con respecto al almacenamiento y preparación de vacunas, la evaluación del paciente, la identificación del lugar de inyección de vacunas adecuado,la administración y el tratamiento de emergencia de la anafilaxia. Asegúrese de que el proceso de programación de la vacuna incluya un sistema confiable para confirmar las citas. También establecer un proceso estándar para tratar con las dosis sobrantes al final del día. Si es posible dentro del plazo para la estabilidad de la vacuna, pida a la farmacia que verifique el número de vacunas necesarias cada día y dispensar jeringas predibujadas y etiquetadas de la vacuna. Utilice jeringas/agujas de bajo volumen muerto para extraer tantas dosis como sea posible de los viales de la vacuna. En todos los lugares de vacunación, prepárate para tratar inmediatamente una reacción alérgica.
- Uso del método de verificación retrospectivo y proxy «syringe pull-back» durante el compuesto estéril de farmacia
En nuestra encuesta de 2020 sobre los sistemas y prácticas de compuestos estériles de farmacia,sólo la mitad de los encuestados informaron que siempre es fácil identificar con certeza qué medicamentos, diluyentes y volúmenes se utilizaron al verificar la preparación de preparaciones estériles compuestas (CSP). Los encuestados con la menor confianza en el proceso de verificación citaron debilidades en el método de verificación de «extracción de jeringa» de proxy de postproducción obsoleto. Con este método, se inyecta un ingrediente de la jeringa en el recipiente final, y luego el émbolo se retira a la cantidad de la jeringa que se inyectó. Es esta jeringa «retirada» la que se comprueba para determinar la exactitud de la cantidad inyectada. Es posible que no se detecten errores si la jeringa no refleja la cantidad real añadida o si la jeringa no está asociada con el envase correcto. ISMP ha recibido múltiples informes de errores dañinos o fatales, principalmente la preparación de la concentración/fuerza incorrecta o el uso del producto/diluyente incorrecto, que estaban específicamente relacionados con un sistema de verificación fallido utilizando el método de «retroceso de la jeringa».
En 2016, nuestras mejores prácticas de seguridad de medicamentos dirigidos para hospitales introdujeron una recomendación para realizar una verificación independiente para garantizar que los ingredientes y volúmenes adecuados se hayan preparado antes de su adición al contenedor final. Específicamente, la Práctica Recomendada requiere la eliminación de los métodos de proxy para verificar los ingredientes CSP, incluido el método de «extracción de jeringas». En su lugar, la mejor práctica recomienda el uso de tecnología para ayudar en el proceso de verificación (por ejemplo, escaneo de códigos de barras, verificación gravimétrica, robótica, software de flujo de trabajo IV) para evitar errores que no se detectarían con el método de «retroceso de jeringas». En 2020, isMP amplió el alcance de esta práctica recomendada a todos los CSP eliminando un requisito mínimo para realizar una verificación independiente previa para medicamentos de alta alerta y CSP para pacientes de alto riesgo y vías de administración y alto riesgo. Hoy en día, instamos a las organizaciones a eliminar el método de verificación de «retroceso de jeringas» y a llevar a cabo una verificación independiente de todos los ingredientes de CSP antes de su adición al contenedor final.
- Combinar o manipular productos estériles disponibles comercialmente fuera de la farmacia
Nuestra reciente encuesta de 2020 sobre la mezcla fuera de la farmacia mostró que esta práctica propensa a errores ocurre a menudo durante situaciones de emergencia, en su mayoría sin capacitación formal, y que hay desviaciones y desafíos de procedimiento significativos asociados con la práctica que contribuyen al riesgo. Los encuestados nos dijeron que los medicamentos para empujar por vía intravenosa, las perfusiones intermitentes intravenosas, las inyecciones de IM y las perfusiones continuas intravenosas eran los inyectables estériles más frecuentes preparados fuera de la farmacia, principalmente por enfermeras, proveedores de anestesia y médicos. Casi la mitad de los encuestados nos dijeron que no han sido entrenados formalmente para esta compleja tarea. Las mayores preocupaciones expresadas por los encuestados fueron la falta de espacio, apresurarse a través del proceso de preparación, los problemas de etiquetado, la mezcla por memoria, las interrupciones y distracciones, y las preocupaciones sobre la esterilidad y la precisión. Casi un tercio de los encuestados estuvo al tanto de los errores asociados en el último año, en particular los errores de preparación.
Utilice los resultados de esta encuesta para provocar discusiones internas sobre la necesidad de limitar la preparación de mezclas fuera de la farmacia tanto como sea posible y cómo aumentar el uso de productos preparados por la farmacia y el fabricante, listos para usar. Si su organización no participó en esta encuesta, puede descargarla haciendo clic aquí,realizarla internamente y revisar los resultados para identificar sus vulnerabilidades y establecer un plan de mejora. Su objetivo para 2021 debe ser reducir significativamente la necesidad y la frecuencia de la mezcla fuera de la farmacia.
- Pérdida de medicamentos en el tubo al administrar infusiones de pequeño volumen a través de un conjunto de administración primaria
Cuando un paciente tiene un dispositivo de acceso vascular (por ejemplo, bloqueo salino) sin una solución primaria continuamente infundida y compatible, las perfusiones intermitentes de pequeño volumen (50 a 100 ml) a menudo se administran utilizando un conjunto de administración primaria más largo (a través de la bomba o la gravedad) conectado directamente al dispositivo de acceso vascular del paciente. Esto puede conducir a una infradosificación significativa porque el volumen residual restante en el conjunto de administración primaria puede no administrarse al paciente. Los conjuntos de administración primaria contienen varias cantidades de volumen residual en el tubo (por ejemplo, el conjunto de perfusión de la bomba BD Alaris contiene unos 25 ml). En un sistema de salud, es probable que se administren alrededor de 360.000 perfusiones de pequeño volumen al año a pacientes a dosis más bajas de las prescritas mediante conjuntos de administración primaria,lo que podría tener un impacto clínico en los resultados de los pacientes.
Para reducir el riesgo de pérdida de medicamentos en el tubo de los conjuntos de administración primaria, administre perfusiones intermitentes de pequeño volumen utilizando un conjunto secundario más corto. También es importante incrustar un fluido portador adecuado en los conjuntos de pedidos para que se prescriban junto con las infusiones intermitentes de pequeño volumen, si es necesario. Un fluido portador es una pequeña bolsa (50 a 250 ml) de fluido compatible que se utiliza como perfusión primaria para permitir la administración de la perfusión intermitente a través de un conjunto de administración secundario. Una vez completada la perfusión intermitente, el líquido portador se infunde para eliminar el medicamento residual del tubo.
- Errores de ruta incorrecta (inyección intraespinal) con ácido tranexámico
ISMP continúa recibiendo informes que involucran la inyección intraestacional accidental de ácido tranexámico en lugar de un anestésico local destinado a la anestesia epidural o espinal. Bupivacaína, ropivacaína y ácido tranexámico a veces se envasan en viales con la misma tapa de color azul. Cuando los viales están de pie en posición vertical en el almacenamiento, los profesionales han recogido un vial basado en el color de la tapa y no se han dado cuenta de que era el vial equivocado. Errores de ruta incorrectos con ácido tranexámico es el único tipo de error repetido de nuestra lista 2019 de los 10 principales errores de medicamentos y peligros,y es el único peligro que llegó al nivel de activación de la Red Nacional de Alerta durante 2020. El mes pasado, la FDA anunció que revisará el etiquetado de ácido tranexámico para resaltar la vía iv de administración y fortalecer las advertencias para incluir el riesgo de errores de ruta incorrectos. La inyección intraestacional accidental de ácido tranexámico produce daños graves en el paciente, con una tasa de mortalidad del 50%.
Instamos a los profesionales a comprar estos productos de diferentes fabricantes para ayudar a diferenciar su apariencia y / o considerar preparaciones alternativas (por ejemplo, bolsa premezclada, jeringas preparadas en farmacia o infusiones). Evite el almacenamiento vertical de los viales para que las etiquetas estén siempre visibles. Almacene los viales de ácido tranexámico lejos de otros viales similares y añada una etiqueta auxiliar a los viales para resaltar la vía de administración intravenosa. Cuando sea posible, utilice el escaneo de códigos de barras antes de la dispensación y administración. Exela Pharma Sciences fabrica una bolsa premezclada de 1 g/100 ml de ácido tranexámico, que debe utilizarse cuando proceda, o hacer que la farmacia prepare minibags para reducir el riesgo de mezclas. Transición a jeringas y conectores NRFit para anestésicos locales para evitar que se conexión con medicamentos destinados a uso INTRA.
- Uso de abreviaturas, símbolos o designaciones de dosis propensas a errores
Las abreviaturas, los símbolos y ciertas designaciones de dosis son una conveniencia, un ahorro de tiempo, un medio de ajustar una palabra, frase o dosis en un espacio restringido y una manera de evitar errores ortográficos. Sin embargo, a veces son malinterpretados, malinterpretados o malinterpretados, ocasionalmente resultando en daño al paciente. ISMP ha publicado repetidamente errores resultantes de una interpretación errónea de abreviaturas, símbolos y expresiones de dosis propensas a errores, en particular las asociadas con dosis/unidades de medida, rutas de administración, abreviaturas de nombres de medicamentos y abreviaturas de boticario/hogar.
A finales de la próxima semana, planeamos publicar la lista ISMP actualizada de 2021 de abreviaturas, símbolos y designaciones de dosis propensas a errores. Nuestra lista actualizada incluye abreviaturas, símbolos y designaciones de dosis que se notificaron a ISMP y que con frecuencia han sido malinterpretadas e implicadas en errores dañinos o potencialmente dañinos. NUNCA deben utilizarse cuando se comunica información médica verbal, electrónica y/o en aplicaciones manuscritas. En 2021, animamos a las organizaciones a revisar nuestra lista actualizada y a usarla para crear o actualizar la lista de abreviaturas «No usar» de su organización. Las abreviaturas, símbolos y designaciones de dosis propensas a errores que se incluyen en la lista «No usar» de la Comisión Conjunta (estándar de gestión de la información IM.02.02.01) se resaltan en la lista ISMP, al igual que las abreviaturas, símbolos y designaciones de dosis propensas a errores que son relevantes principalmente en las comunicaciones manuscritas.







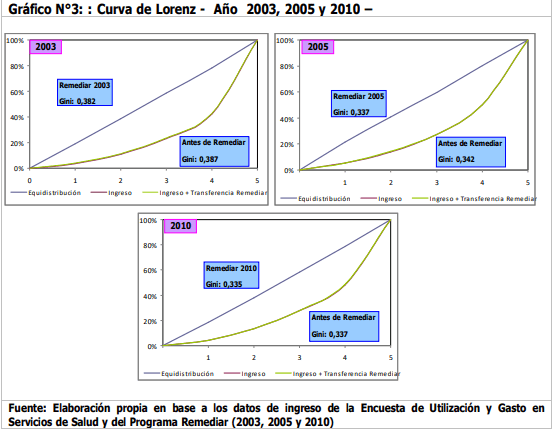
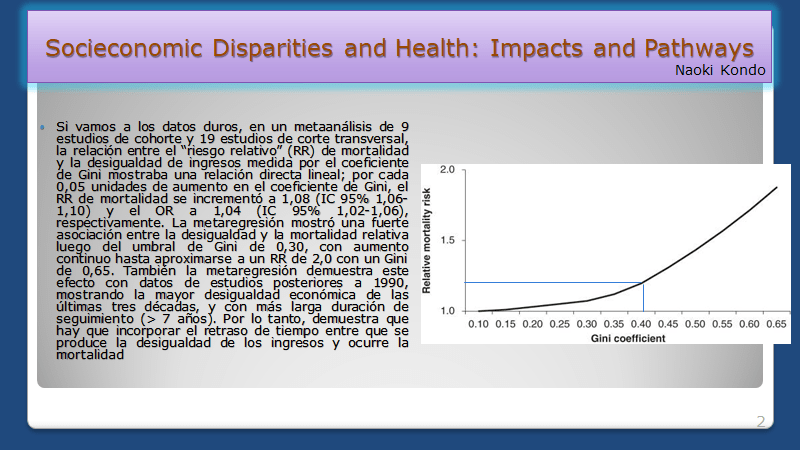

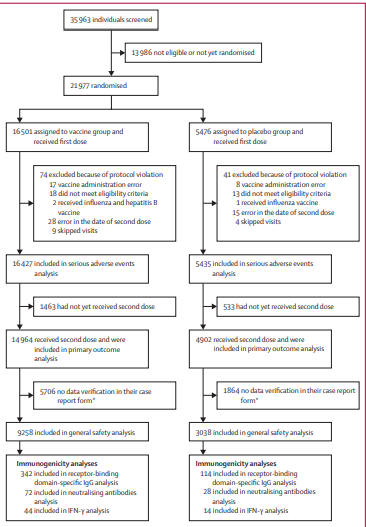
















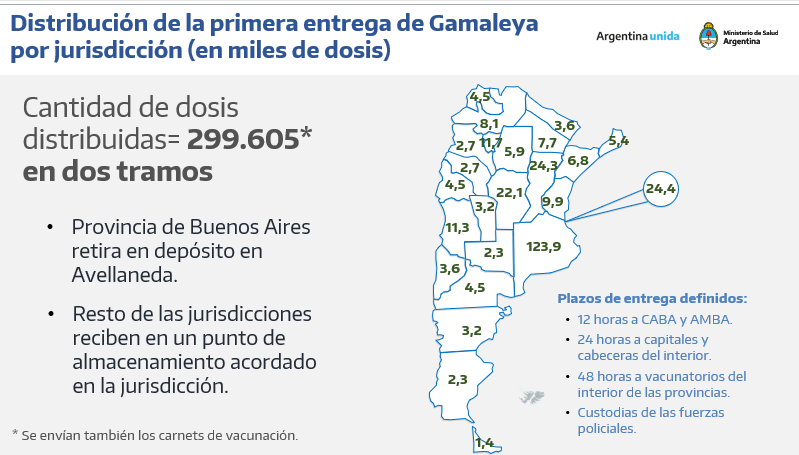



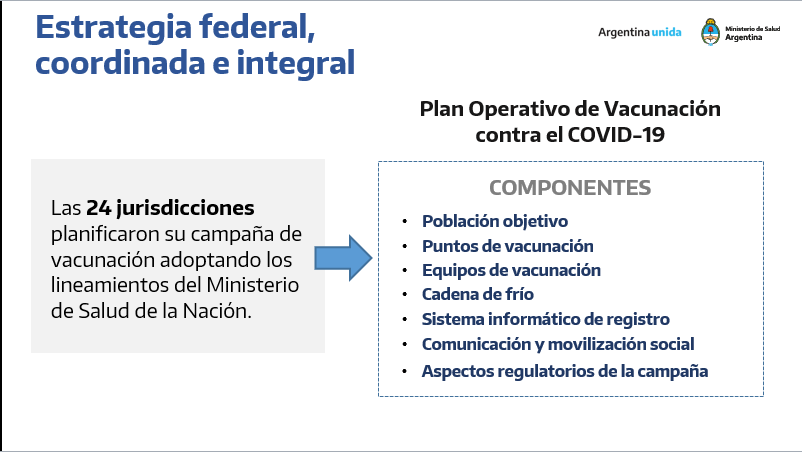



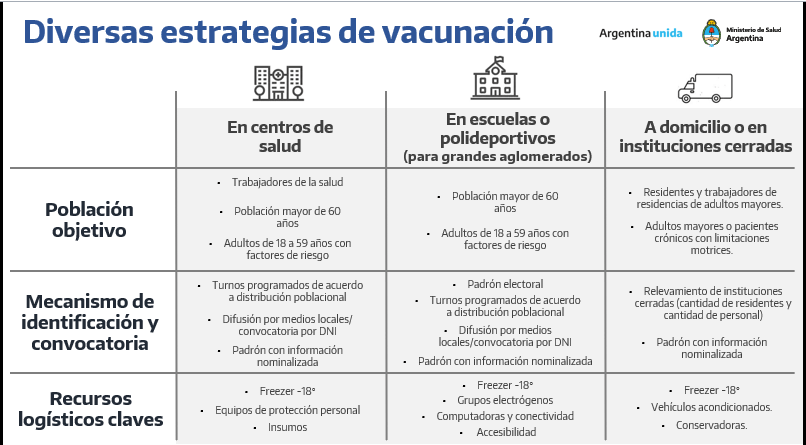
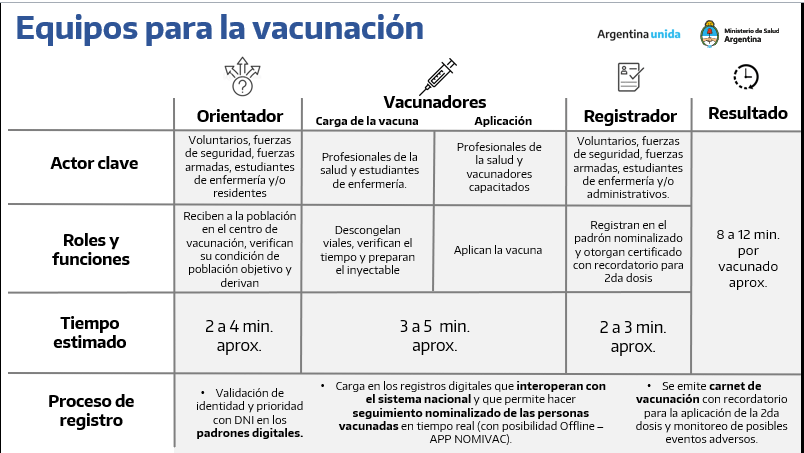









 Aspectos destacados en Genética y Genómica Molecular Humana.
Aspectos destacados en Genética y Genómica Molecular Humana.